|
ХИРУРГИЯ ГРУДИ
1. Заболевания легких и плевры
— Какова площадь поверхности легочных альвеол?
71-80 м2.
— Какова вместимость плевральной полости взрослого человека?
3—4 л. '
— К каким изменениям функции легких приводит эндотрахе-альный наркоз?
Как сами анестетики, так и методика их введения имеют побочные эффекты. Анестезия значительно изменяет механизмы очищения трахеобронхиального дерева вследствие снижения активности ресничек слизистой оболочки, угнетения каш-левого и других рефлексов. Происходят изменения динамики движения грудной клетки вследствие мышечной релаксации и снижения экскурсии диафрагмы, что отражается на функции внешнего дыхания. Риск развития пневмоторакса возрастает при вентиляции под положительным давлением. Анестезия снижает функциональную остаточную емкость легких, вызывая гипоксемию.
— На рентгенограмме грудной клетки определяется уровень жидкости у угла лодаткн. Какова величина гидроторакса по Куприянову?
Средняя.
— Опишите синдром Тнтце.
Это поражение реберного хряща, характеризующееся появлением в нем болезненного опухолевидного образования неопухолевой природы. Чаще всего поражение бывает односторонним у лиц 20—40 лет и локализуется в левой половине грудной клетки. В 60% поражается хрящ II ребра, в 30% — III-IV, и в 10% — I, V, VI ребер. Лечение: субхондральное введение 0,5% новокаина с гидрокортизоном или антибиотиками.
— Опишите виды гипоксии.
Гипоксическая гипоксия: изменение содержания кислорода в окружающей среде (снижение рО2), дыхательная (дыхательная недостаточность, изменения альвеолярной стенки, физиологический внутрилегочный шунт, легочный артериовенозный шунт).
Гемическаягипоксия: анемическая (снижение циркулирующего гемоглобина), токсическая (уменьшение функционирующего циркулирующего гемоглобина).
Циркуляторная гипоксия: объемная (кровопотеря, увеличение емкости кровеносного русла), несоответствие минутного объема (слабость миокарда, ушибы сердца, препятствие крово-току), местная сосудистая реакция (закупорка артерий, венозный стаз, лимфостаз, спазм артериол), врожденные пороки сердца (аномальные пути оттока и притока крови к сердцу, отсутствие камеры или камер, аномальное сообщение между большим и малым кругами кровообращения).
Гистотоксическаягипоксия: энзиматическая (отравления), метаболическая (нарушение водно-электролитного равновесия).
— Что такое сурфактант и его роль в физиологии дыхания?
Сурфактант — сложное вещество, состоящее из фосфоли-пидов, белков и углеводов, располагающееся в виде пленки на границе раздела фаз воздух — жидкость в альвеолах и регулирующее поверхностное натяжение при изменении их объема. На 1 м2 альвеолярной поверхности приходится 50 мм3 сурфак-танта. Толщина его пленки составляет 3% толщины аэрогема-тического барьера. Его функция: между полостью альвеолы и просветом капилляра происходит газообмен путем диффузии газов в соответствии с их парциальным давлением в капиллярах и альвеолах.
Альвеолы выстланы однослойным эпителием, расположенным на базалыгой мембране. Клеточный состав эпителия: аль-веолоциты I типа, покрывающие 95% альвеолярной поверхности, функция — диффузия газов, т.е. внешнее дыхание; функция альвеолоцитов II типа — синтез и секреция сурфактанта. '
Основная физиологическая роль сурфактанта заключается в
поддержании стабильности альвеолярной структуры легких путем понижения поверхностного натяжения в альвеолах при уменьшении их объема на выдохе. Сурфактант участвует в обмене газов и жидкости через аэрогематический барьер, удалении инородных частиц с поверхности альвеол, защите элементов стенки альвеол от повреждающего действия окислителей и перекисей.
На сурфактант могут оказывать повреждающее действие различные экзо- и эндогенные факторы: нарушение парциального давления кислорода, пыль, микроорганизмы, средства для наркоза, нарушения гемодинамики и вентиляции. Уменьшение активности сурфактанта рассматривают как один из механизмов развития очагового ателектаза, отека и гиалиновых мембран при дыхательной недостаточности у взрослых.
— Перечислите защитные механизмы дыхательных путей.
Существует ряд защитных приспособлений (носоглотка), способствующих кондиционированию воздуха, поступающего в легкие, его очищению, увлажнению, согреванию и удалению вредных примесей. К последним следует отнести кашлевой и чихательный рефлексы, тонко приспособленное строение слизистых оболочек, тонус бронхиальных мышц, реакции гуморального и клеточного иммунитета крови и соединительной ткани.
Защитная функция слизистой оболочки обусловлена согласованным движением ресничек мерцательного эпителия и отделением слизисто-серозного секрета определенного состава и в определенном количестве (муко-цилиарный аппарат). Реснички перемещают тонкую пленку секрета, увлажняющего слизистую оболочку, вместе с которым из дыхательных путей удаляются попавшие в них частицы и микробы. Нарушение этой дренажной (очистительной) функции является важным условием развития воспалительных заболеваний легких.
В респираторных отделах легкого муко-цилиарный аппарат отсутствует и их очищение идет за счет экспираторных движений воздушной струи (особенно при кашле) и за счет фагоцитарной активности клеточных элементов.
— Что такое пневмосклероз?
При склерозе происходит увеличение количества и уплотнение аргирофильных и коллагеновых волокон, а также аморфной межклеточной субстанции. Чаще всего встречается воспалительный склероз (бронхит, пневмония, туберкулез). Скле-
роз может возникать на фоне дистрофических процессов, характеризующихся гипоксией (ателектаз, эмфизема, венозная гипертензия, коллагенозы). Участки пневмосклероза нарушают эластичность легкого и бронхиальной стенки. Пневмоскле-роз способствует развитию бронхоэктазов, очагов эмфиземы, ателектаза и воспаления.
— Что такое ателектаз и эмфизема?
Количество воздуха в легких изменяется в физиологических, а тем более в патологических условиях. Изменение воздушности легкого проявляется ателектазом, с одной стороны, и эмфиземой — с другой.
Ателектаз — альвеолы находятся в спавшемся состоянии, дистелектаз — пониженное расширение альвеол. Причиной приобретенного ателектаза может быть обтурация бронха (обтура-ционный ателектаз) или сдавление легкого опухолью, плевральным экссудатом (компрессионный ателектаз). В патогенезе ателектаза имеет значение недостаток сурфактанта. Ателектаз в ранние сроки является обратимым состоянием, спустя 4—5 мес остается стойкое снижение эластичности, уменьшение крово-тока и поглощения кислорода. При инфицировании участка ателектаза развивается хронический бронхит и бронхоэктазы, при снижении защитных сил — абсцедирование.
Воздействия на легкие, приводящие к развитию эмфиземы, можно разделить на две группы. Первая — факторы, приводящие к нарушению эластичности и прочности структурных элементов ацинуса (нарушения кровообращения, токсическое действие пылевых частиц, окислов азота и др.). Вторая — факторы, создающие повышенную нагрузку, повышенное внутриле-гочное давление и усиливающие растяжение респираторных бронхиол, альвеолярных ходов и альвеол.
— Опишете клинику инородного тела в просвете бронха.
Крупные инородные тела дают клиническую картину закупорки бронха, а мелкие вызывают чувство удушья, давление и мучительный кашель, нередко сопровождающийся кровохарканием. При закупорке просвета бронха в течение нескольких дней возникает перифокальное воспаление с лихорадкой и кашлем. При полной закупорке бронха появляются симптомы ателектаза легких.
— Дайте определение кровохарканью и легочному кровотечению.
Кровохарканье — появление в мокроте крови в виде прожилок или равномерной примеси ярко-красного цвета. Отхаркивание большого количества крови в каждом плевке мокроты свидетельствует о легочном кровотечении. Причины: аррозия сосудов (опухоли, каверны, бронхоэктазы), разрыв сосудистой стенки (артериовенозные аневризмы, телеангиоэктазии, легочная форма болезни Ослера—Рандю), инфаркт легкого, застойное полнокровие легочных сосудов.
— Что может являться абсолютно достоверным признаком легочного кровотечения?
Наличие крови в бронхах при бронхоскопии.
— Опишите клинику и лечение ожогов дыхательных путей.
Ожоги дыхательных путей встречаются в 2,5—6,1 % случаев от всех ожогов. В 85% причиной ожогов является пламя. Вначале наступает бронхоспазм, длящийся до 12 часов, затем отек дыхательных путей и легких, последний период — инфекционных осложнений с развитием воспалительных очагов в дыхательных путях и легких. Типичными морфологическими признаками ожога дыхательных путей являются дистрофические и некротические изменения эпителия начальных его отделов. В толще слизистой оболочки бронхов возникает нарушение кровообращения: полнокровие, отек, повышение проницаемости капилляров, кровоизлияния. Такие же изменения возникают в альвеолярной ткани. Уже через несколько часов в стенках пораженных бронхов развиваются гнойные эндоброн-хиты, а в легких — пневмония. Повышение сосудистой проницаемости способствует развитию отека легких, а нарушение дренажной функции бронхов — ранним бронхитам и пневмониям, что служит одной из причин дыхательной недостаточности.
Ранняя диагностика ожога дыхательных путей затруднена. Осиплость голоса, боль в горле при глотании, сухой кашель, отхождение вязкой густой мокроты, затрудненное дыхание помогают постановке диагноза. Появление в ранние сроки в легких сухих и влажных хрипов служит неблагоприятным прогностическим признаком. Наиболее полную картину ожога дыхательных путей можно увидеть при фибробронхоскопии, что также дает возможность дифференцированно подходить к тактике лечения.
Лечение следует начинать с двусторонней шейной вагосим-
патической новокаиновой блокады даже через обожженную кожу. При ожогах верхних дыхательных путей достаточно лечения ингаляциями, смесями бронхолитиков (эфедрин, эуфил-лин), антигистаминных препаратов и разжижающих мокроту средств. В более тяжелых случаях для удаления фибриновых пленок в смесь включают гепарин, кортикостероидные гормоны, антибиотики. Для профилактики и устранения обструкции бронхов проводят ежедневные лечебные бронхоскопии и ингаляционное введение бронхолитиков, глюкокортикоидов, про-теолитических ферментов, соды и антибиотиков широкого спектра действия с учетом чувствительности к ним микрофлоры. При нарастании признаков асфиксии показана трахеостомия. При тяжелых ожогах дыхательных путей и отравлении продуктами горенияг возникает необходимость перевода пострадавшего на ИВ Л. Одним из самых грозных осложнений ожога дыхательных путей является отек легких.
— Опишите принципы патогенетической терапии отека легких.
Отек легких характеризуется массивным переходом жидкости из легочных капилляров в интерстициальную ткань и альвеолы при усиленной транссудации. К отеку легких могут приводить следующие факторы: повышенное, более 30 мм рт. ст., гидростатическое давление в легочных капиллярах; пониженное коллоидно-осмотическое давление, менее 15 мм рт. ст. (ги-поонкия, гипоосмия, гипергидратация); увеличенная проницаемость альвеолярно-капиллярной мембраны — аэрогематичес-кого барьера (аллергия, гипоксия, интоксикация); повышенное, более 20 мм рт. ст., разряжение в альвеолах (обструкция дыхательных путей, неправильные режимы ИВЛ).
В результате усиленной транссудации жидкость вначале пропотевает в периваскулярное пространство, а затем в альвеолы. Наступает обструкция дыхательных путей пеной (из 200— 300 мл жидкости образуется 2—3 л пены), которая смывает сур-фактант. Повреждение его и усиленное ценообразование приводит к ателектазированию альвеол с ухудшением диффузии газов и развитием гипоксии, гипокапнии, метаболического и газового ацидоза.
Лечебные мероприятия можно начинать с депонирования крови в нижних конечностях (жгуты или положение тела) для снижения давления в сосудах малого круга. При больших количествах пены производят ее немедленное отсасывание. Для
борьбы с гипоксией начинают оксигенотерапию 100% кислородом через пеногасители. С этой целью применяют 30—95%-ные растворы этилового спирта, 10%-ные растворы антифомсила-на, альфа-этиленгексанола, которые снижают поверхностное натяжение пузырьков пены и превращают ее в жидкость. При неэффективности этих мер показан перевод больного на ИВЛ с повышенным сопротивлением на выдохе до 5—15 см вод. ст.
Введение диуретических средств оказывает мощный эффект на легочное кровообращение. Лучше вводить фуросемид (40— 120 мг) или урегит (25—75 мг). Эуфиллин (120—240 мг) применяют при брадикардии и наличии бронхоспастического компонента, но его нецелесообразно назначать при выраженной тахикардии. Осмотические диуретики (маннит, сорбит, мочевину) при отеке легких использовать не следует, так как они оказывают диуретическое действие после предшествующего увеличения внутрисосудистого объема, что особенно опасно из-за усиления отека легких. Положительный эффект при психомоторном возбуждении и одышке оказывают наркотические аналь-гетики и нейролептики, антигистаминные средства в малых дозах.
Мероприятия по уменьшению проницаемости аэрогемати-ческого барьера включают применение глюкокортикостероидов, кальция глюконата или хлорида, раствора аскорбиновой кислоты, рутина. Для борьбы с гипоксическим метаболическим ацидозом целесообразно использовать трисамин (200—250 мл 3,66% раствор), который не содержит ионов натрия и обладает значительным диуретическим эффектом.
При гипердинамическом варианте отека легких с высоким артериальным давлением наиболее эффективно введение ганг-лиоблокаторов (арфонада). С успехом применяют препараты, расширяющие артериальное и венозное русло (нитроглицерин, нитропруссид натрия по 15—400 мкг/мин, фентоламнн по 0,2— 2,0 мг/мин, дроперидол по 5 мг фракционно).
При гиподинамическом варианте с низким АД и высоким ЦВД хороший эффект оказывают сердечные гликозиды (стро-фантин, дигоксин), которые способствуют разгрузке кровеносного русла и уменьшают тахикардию, используют кальция хлорид или глюконат, глюкокортикостероиды, поляризующую глюкозо-калий-инсулиновую смесь (150 мл 20% раствора глюкозы + 25 мл 3% раствора кали хлорида + инсулина 1 ЕД на
3—4 г глюкозы) с витаминами, кокарбоксилазой, АТФ, панан-гином.
— Дайте определение абсцессу и гангрене легкого.
Абсцесс легкого — неспецифическое воспаление легочной ткани, сопровождающееся возникновением одной или нескольких гнойно-некротических полостей. Гнойно-деструктивный процесс имеет ограниченный характер. Самым частым возбудителем гнойного процесса является гемолитический стафилококк (в 75% в виде монокультуры, в 25% в сочетании с другими микроорганизмами), реже — стрептококк.
Гангрена — наиболее тяжелая форма гнойного поражения легкого, не имеющая тенденции к отграничению. Всасывание продуктов гнилостного распада и бактериальных токсинов приводит к тяжелейшей интоксикации больного. В процесс вовлекается плевра, что приводит к развитию гнилостной эмпиемы. Самое частое осложнение —аррозия сосудов с профузным легочным кровотечением.
— Какие возможны пути проникновения гноеродной инфекции в легочную ткань?
Абсцесс легкого может являться осложнением пневмонии, особенно часто у детей; у взрослых частота абсцедирования легких во много раз увеличивается в эпидемию гриппа. Аспи-рационный путь — бронхиальная микроаспирация слизи, крови, рвотных масс при различного вида комах, эпилепсии, алкогольной интоксикации, хирургических вмешательствах, когда подавляется кашлевой рефлекс и нарушается самоочищение бронхов. Относительно редко патогенные —микроорганизмы проникают гематогенно. Источниками заражения являются мелкие инфицированные тромбы, фиксирующиеся в мелких ветвях легочной артерии; гнойному расплавлению в этих случаях предшествует инфаркт легкого. Такой вид нагноения наблюдается у больных, страдающих тромбофлебитом, септическим эндокардитом, послеродовым сепсисом, перитонитом и др. Абсцессы травматического происхождения могут возникать при проникающих ранениях, прямой путь проникновения инфекции. При закрытых повреждениях абсцесс формируется в зонах кровоизлияния в легочную паренхиму или ушиба ткани легкого. Лимфогенный путь развития абсцесса наблюдается крайне редко при ангине, медиастините, поддиафратмальном гнойнике и др.
— Какие периоды принято выделять в течении острого абсцесса?
Первый — формирование абсцесса. Клиника острого гнойного воспаления, диагноз предполагается a priori. Типичные клинические и рентгенологические признаки появляются во втором периоде, когда устанавливается сообщение гнойника с бронхиальным деревом и начинается отделение гнойной мокроты от 50 до 1500 мл/сут.
Дальнейшее течение заболевания определяет главным образом состояние бронхиального дренажа. Особенно тяжелая клиническая картина отмечается у больных с блокированными абсцессами, когда гнойник не дренируется через бронх.
— Перечислите наиболее типичные осложнения острого абсцесса легкого.
Пиопневмоторакс, напряженный пневмоторакс, легочное кровотечение, сепсис, метастатические абсцессы.
— Назовите патогномопичный симптом для нагноительных заболеваний легких.
Кашель с большим количеством гнойной мокроты.
— С какими заболеваниями следует дифференцировать острый абсцесс легкого?
Это туберкулезная каверна, нагноившаяся киста, мешотча-тые бронхоэктазы, полостная форма бронхогенного рака легкого.
— Сочетание каких методов лечения острого абсцесса легкого наиболее эффективно?
Лечебные бронхоскопии, антибактериальная терапия с подбором антибиотиков бактериологическими или иммунологичес-кими методами, селективное внутриартериальное введение антибиотиков (по показаниям), иммунокоррегирующая терапия, общеукрепляющее лечение.
— Какие методы способны улучшить освобождение абсцесса и бронхиального дерева от гнойного содержимого?
Лечебные бронхоскопии, сегментарная катетеризация бронхов, трансторакальное микродренирование по Мональди, мик-ротрахеостомия, пневмотомия.
— Какая наиболее частая локализация абсцедирующей пневмонии?
Нижняя доля (особенно слева) — Сш (задний базальный) и Сб (верхушечный сегмент), верхняя доля — С2 (задний сегмент).
Анатомические особенности здесь наиболее часто способствуют закупорке просвета бронха инфицированным материалом, нарушению бронхиального дренажа и ателектазу.
— У больного 26 лет диагностирован гангренозный абсцесс легкого, осложненный профузным кровотечением. Какой метод лечения следует выбрать?
Радикальное хирургическое лечение в виде резекции легкого. Острые неосложненные абсцессы легкого подлежат консервативному лечению, но профузное кровотечение при гангренозном абсцессе, не имеющем тенденции к отграничению, является показанием к экстренной операции. Объем резекции будет зависеть от локализации гнойника и состояния окружающей легочной ткани.
— Как нужно лечить больного с абсцессом легкого, резистен-тного к антибиотикам?
Острые абсцессы легких обычно хорошо излечиваются при проведении внутривенной антибиотикотерашга. Однако могут возникнуть рубцы, препятствующие разрешению воспаления. В этих случаях внутриполостное введение антибиотиков также не будет эффективным; необходимо хирургическое вмешательство. Выбор операции в значительной мере зависит от общего состояния больного: пациенты группы малого риска хорошо переносят лобэктомию, в других случаях применяют открытое или закрытое дренирование. В некоторых случаях высокоэффективно эндобронхиальное дренирование, выполненное через жесткий или гибкий бронхоскоп.
— Какой объем операций наиболее часто используют для лечения гангрены легкого?
Пульмонэктомия, так как этот нагноительный процесс не имеет тенденции к отграничению и носит диффузный характер.
— Перечислите наиболее часто встречающиеся осложнения после операций иа легких.
Нагноение послеоперационной раны, сердечно-сосудистая и дыхательная недостаточность, бронхиальный свищ, эмпиема плевры, отек легких, внутриплевральное кровотечение.
— Что такое проба Петрова?
Начальные фазы бактериального разложения крови, излившейся в плевральную полость, можно уловить с помощью пробы Петрова или Эфендиева.
Проба Петрова. Несколько миллилитров плеврального пун-ктата набирают в пробирку и разбавляют дистиллированной водой, взбалтывают 3 мин. Неинфицированная и не подвергнутая разложению кровь при смешивании с водой подвергается гемолизу, поэтому смесь воды и крови будет розовой, но прозрачной. Если кровь инфицирована, то жидкость в пробирке будет мутной вследствие примеси гнойных элементов.
— Опишите пробу Эфендиева.
В пробирку берут 5—10 мл экссудата, центрифугируют. При отсутствии инфекции соотношение плазмы и осадков составляет 1:1, при инфицировании увеличивается количество жидкости и ее соотношение к осадку будет составлять 1,5:1 или 2:1. Чем больше изменено соотношение, тем больше разбавлена кровь экссудатом.
— Что такое проба Рувилуа—Грегуара?
Выявить при плевральной пункции продолжающееся кровотечение можно с помощью пробы Рувилуа—Грегуара, основанной на том, что излившаяся в плевральную полость кровь быстро свертывается, но затем наступает фибринолиз, и через сутки она вновь становится жидкой. Если кровь, полученная при пункции, не свертывается, то кровотечение остановилось; если же кровь, извлеченная из плевральной полости, свернулась, — значит, кровотечение продолжается.
— Опишите стадии течения бронхоэктатической болезни.
Различают три стадии: в I стадии изменения ограничиваются расширением мелких бронхов до диаметра 0,5—1,5 см, полости расширенных бронхов наполнены слизью, стенки выстланы цилиндрическим эпителием. Нагноения в этой стадии нет. Во П стадии присоединяются воспалительные изменения в стенках бронхов и нагноение. Расширенные бронхи содержат гной. Целость эпителия нарушается, цилиндрический эпителий заменяется многослойным плоским, который местами слущива-ется, образуются изъязвления слизистой оболочки. В подсли-зистом слое развивается рубцовая соединительная ткань. В III стадии нагноительный процесс переходит на окружающую легочную ткань с развитием пневмосклероза. Бронхи значительно расширены, в их утолщенных стенках имеются явления некроза и воспаления с мощным развитием склероза периброн-хиальной соединительной ткани. Полости расширенных бронхов заполнены гноем. В этой стадии отмечаются дистрофичес-
кие изменения миокарда и паренхиматозных органов, обусловленные хронической гнойной интоксикацией.
— Что такое синдром Картагенера?
Это врожденный наследственно-семейный комбинированный порок развития, характеризующийся триадой: бронхоэкта-зии, полное или частичное обратное расположение внутренних органов, синусит (возможно сочетание с поликистозом поджелудочной железы).
— Что такое синдром Турпина?
Это врожденные бронхоэктазы, пороки развития позвонков и ребер, расширение пищевода.
— Какой из рентгенологических методов является наиболее информативным при бронхоэктатнческой болезни?
Направленная бронхография.
— Какие сегменты наиболее часто поражаются при бронхоэктатнческой болезни?
Назальные сегменты нижних долей легких в сочетании с язычковыми сегментами верхней доли левого легкого (70%) или средней доли правого легкого (40%). Левое легкое поражается в 2—3 раза чаще, у 30% имеет место двустороннее поражение.
— У больного после нижней лобэктомнн и резекции язычковых сегментов верхней доли на второй день развился ателектаз оставшихся сегментов верхней доли. Какой метод лечения выбрать?
Лечебную бронхоскопию для восстановления проходимости верхнедолевого бронха и расправления верхней доли.
— У тучной женщины средних лет через сутки после плановой холецнстэктомин возникла лихорадка. Что является наиболее вероятной причиной?
Ателектаз легкого — самая частая причина лихорадки в первые сутки после операции. Ингаляционный наркоз и затрудненное отхождение мокроты предрасполагают к сегментарно-му ателектазу и возникновению очага воспаления. Дыхательная гимнастика и ранняя отмена постельного режима — лучший метод предупреждения этого осложнения.
Раневая инфекция развивается на 5—10 дни после операции. Инфекция мочевыводящих путей, вызванная постоянными катетерами, сопровождается лихорадкой лишь при возникновении пиелонефрита. Сепсис, связанный с катетеризацией вен,
обычно вызывает Candida albicans. Лихорадку нельзя считать нормальным послеоперационным состоянием.
— Симптом “барабанных палочек” и “часовых стекол” является характерным только для бронхоэктатическон болезни?
Колбовидное утолщение ногтевых фаланг встречаются при хронических нагноительных заболеваниях легких, особенно при бронхоэктазах, эмпиеме плевры, кавернозном туберкулезе, при врожденных пороках сердца, подостром септическом эндокардите, циррозах печени.
Утолщение дистальных фаланг происходит главным образом за счет мягких тканей (разрастание соединительнотканных элементов, отек мягких тканей, надкостницы) в результате всасывания токсинов из гнойных и гнилостных очагов, венозного застоя и рефлекторно-трофических нарушений, обусловленных гипоксией. В дальнейшем могут развиваться периостальные разрастания дистальных фаланг, а также других костей, как при синдроме Мари—Бамбергера.
— Что такое синдром Мари—Бамбергера?
Синонимы: оссифицирующие системные периостозы, осси-фицирующий генерализованный периостоз, гипертрофическая легочная остеопатия. Реакция организма на заболевание органов грудной клетки (опухоли легких, хронические нагноения, туберкулез, пневмокониоз и др.), цирроз печени. Происходит обильная васкуляризация надкостницы с обызвествлением и окостенением ее. Могут быть отеки мягких тканей, боли в конечностях, утолщение кожи в области лица — cutis gyrata. При выявлении признаков этого синдрома необходимо начать поиск основного заболевания, вызвавшего развитие синдрома, в первую очередь рака легкого.
— Какие изменения в бронхиальном дереве могут привести к возникновению неспецнфнческого спонтанного пневмоторакса?
Органические сужения мелких бронхов на почве органических специфических и неспецифических процессов, закупорка вязкой мокротой, местный бронхоспазм приводят к возникновению клапанного механизма и повышению давления в дистальных отделах воздухоносных путей. В результате повышения давления может наступить перерастяжение альвеол на ограниченном участке легочной ткани, атрофия межальвеоляр-
ных перегородок и формирование субплевральных тонкостенных полостей, склонных к разрыву (буллезная эмфизема).
В других случаях бронхиолярный клапан может привести к диффузии воздуха из альвеол в паравенозные пространства с последующим его проникновением под висцеральную плевру и формированием субплевральных воздушных пузырей, так же могущих явиться источником пневмоторакса.
Проникновение газа в проксимальном направлении через клетчатку корня легкого ведет к редко встречающейся медиас-тинальной эмфиземе. Меньшую роль в генезе спонтанного пневмоторакса играют субплеврально расположенные врожденные кистозные образования, а также единичные сращения, способствующие надрывам легочной ткани при форсированных дыхательных или кашлевых движениях. Диффузная старческая эмфизема крайне редко осложняется спонтанным пневмотораксом.
Следует признать, что в основе всех перечисленных изменений, как правило, лежат хронические нагноительные заболевания легких, протекающие с малой симптоматикой или суб-клинически. Именно такой патогенетической связью можно объяснить значительное нарастание частоты спонтанного пневмоторакса за последние годы, особенно у лиц мужского пола, чаще страдающих неспецифическими заболеваниями легких.
— Назовите наиболее частую причину неспецифического спонтанного пневмоторакса.
Буллезная болезнь легких.
— Какие изменения происходят при напряженном клапанном пневмотораксе?
Напряженный пневмоторакс быстро приводит к коллабиро-ванию легкого. Смещение средостения резко снижает венозный возврат и уменьшает сердечный выброс, в результате чего возникают смешанная гипоксия (дыхательная, циркуляторная, тканевая) и ацидоз.
— С чего следует начинать лечение спонтанного пневмоторакса? С плевральной пункции, которая имеет диагностическое и
чечебное значение.
— Какой метод диагностики спонтанного пневмоторакса наиболее простой и информативный?
Рентгеноскопия и рентгенография легких, ведь речь идет о диагностике синдрома массивного просветления.
— Больному проводят ИВЛ через эндотрахеальную трубку: объем вдоха 800 мл, частота дыхания — 12/мин, доля вдыхаемого кислорода — 50%, давление в конце выдоха — 100 мм вод. ст. Внезапно возникла тахикардия с множественными экстрасистолами, снизилось АД и развилась гипоксия. Какая наиболее вероятная причина осложнения?
Внезапное начало тахикардии и гипотензии указывает на острое физиологическое нарушение. Первичная аритмия такие симптомы не вызовет. Задержка трахеобронхиального секрета и инфаркт миокарда обычно имеют прогрессивно нарастающую клинику. Ситуацию можно объяснить эмболией легочной артерии, но в условиях ИВЛ в первую очередь следует заподозрить пневмоторакс.
— Опишите принципы лечения спонтанного неспецифического пневмоторакса.
Можно упоминать о возможности самопроизвольного рассасывания воздуха из плевральной полости, однако необходимость активного ускорения этого процесса для .уменьшения сроков лечения и предупреждения осложнений не вызывает сомнений.
Пункция плевральной полости целесообразна в качестве основной лечебной меры в редких случаях, когда уже при первом (диагностическом) проколе удается создать вакуум и добиться расправления легкого. Повторные пункции малоэффективны, поскольку легкое расправляется лишь частично и к моменту следующей пункции спадается вновь.
Наиболее универсальным методом лечения спонтанного пневмоторакса является дренирование плевральной полости спереди во втором межреберье с постоянной аспирацией воздуха. Полное расправление легкого у 90% больных достигается на протяжении 1—5 суток. Через сутки после контролируемого рентгенологически расправления легкого аспирация прекращается и дренаж удаляется.
— Что может служить показанием к хирургическому лечению спонтанного пневмоторакса?
Хирургическое лечение необходимо лишь у 5 —15% больных по следующим показаниям: легкое не расправляется с по-
мощью активной аспирации; наличие крупных полостных образований в легком; частые рецидивы пневмоторакса; “ригид-ное легкое” вследствие серозно-фибринозного или гнойного пневмоплеврита; напряженный пневмоторакс, не устраняемый активной аспирацией; спонтанный пневмоторакс при продолжающемся кровотечении или наличие свернувшегося гемоторакса.
— В чем состоит принцип хирургического лечения спонтанного пневмоторакса?
Операция заключается в выполнении трех основных элементов. Первый — устранение бронхо-плеврального сообщения путем ушивания дефекта поверхности легкого или удаления полостных образований путем экономной, обычно атипичной резекции. Второй — удаление париетальной плевры с целью обеспечения прочного плоскостного сращения поверхности легкого с грудной стенкой и профилактики рецидива. Третий — декортикация, т.е. удаление рубцовых шварт с висцеральной плевры, препятствующих расправлению легкого. Это вмешательство производят, когда имеет место “ригидное легкое”.
— При спонтанном пневмотораксе и полном коллапсе легкого как целесообразно дренировать плевральную полость?
Необходимо установить два дренажа: во 2-м межреберье по среднеключичной линии и в 8-м межреберье по задней подмышечной линии.
— Приведите классификацию плевритов.
По патогенезу: инфекционные и неинфекционные (асептические).
По характеру экссудата: фибринозный (сухой), серозный, серозно-фибринозный, гнойный (эмпиема плевры), гнилостный, геморрагический, эозинофильный, хилезный.
По особенностям течения: острый, подострый, хронический.
По наличию иди отсутствию отграничения: диффузный, осумкованный (верхушечный, паракостальный, пристеночный, косто-диафрагмальньш, базальный, парамедиастннальный, меж долевой).
— Какие причины вызывают появление реактивного экссу-дативного плеврита?
Острая пневмония, подциафрагмальный абсцесс, острый холецистит, острый панкреатит, септическая пневмония.
— Опишите принципы лечения эмпиемы плевры.
Полноценное раннее удаление экссудата из плевральной полости (спонтанно гной из плевральной полости не элиминирует!); расправление легкого; проведение рациональной антибактериальной терапии; общеукрепляющее лечение; повышение защитных сил организма.
Наиболее простым и эффективным методом удаления экссудата из плевральной полости являются повторные ежедневные пункции с промыванием плевральной полости антисептическими растворами (диоксидин до 100 мг в 100—150 мл раствора) и ферментами с последующим введением антибиотиков. Протеолитические ферменты лизируют сгустки гноя и повышают эффект действия антибиотиков. Жидкий гной легче отсасывается. Закрытый дренаж по Бюлау не обеспечивает достаточно совершенной эвакуации гноя, особенно при отсутствии герметизма плевральной полости.
При свободных эмпиемах плевры получил распространение метод постоянного промывания плевральной полости через две трубки (плевральный лаваж). Через задненижнюю трубку в седьмом межреберье антисептическую жидкость вводят, через верхнепереднюю во втором межреберье — отсасывают. После 2—3 дней обе трубки ставят на отсос и добиваются полного расправления легкого. При наличии бронхиального свища метод противопоказан из-за возможности попадания жидкости в бронхиальное дерево.
При наличии напряженного пиопневмоторакса, свернувшегося гемоторакса, фибринных тел, легочных секвестров в плевральной полости лечение пункциями неэффективно. Лучше использовать дренирование с постоянной аспирацией, обеспечивающей хорошую эвакуацию гноя и расправление легкого.
Широкая торакотомия с туалетом плевральной полости и последующим дренированием показана только при наличии больших легочных секвестров и сгустков крови в плевральном полости, а также при анаэробной эмпиеме.
Лечение острой эмпиемы можно считать завершенным только после полного расправления легкого и облитерации плевральной полости.
Лечение хронической эмпиемы плевры или остаточной полости заключается в декортикации легкого (операция Делор-ма) или плеврэктомии (операция Фаулера).
— С чего нужно начинать лечение пнопневмоторакса?
С плевральной пункции, которая определит дальнейшую лечебную тактику.
— Среди возможных осложнений при выполнении плевральной пункции с введением антибиотиков, что может привести к моментальному летальному исходу?
Воздушная эмболия и анафилактический шок на введение антибиотиков.
— Что может способствовать развитию эмпиемы после резекции легкого?
Бронхиальный свищ, скопление инфицированного экссудата, инородные тела плевральной полости (установленный с профилактической или лечебной целью дренаж, салфетка), нагноение операционной раны, остеомиелит ребер и хондрит.
— Назовите стадии течения эхинококкоза легких.
Стадия I — бессимптомная, может тянуться годами. Заболевание обнаруживают случайно при флюорографии или рентгенологическом обследовании больного. Стадия П характеризуется неопределенными легочными проявлениями: кашель, мокрота, тупые боли в груди, иногда прожилки крови. Стадия III — стадия развития осложнений: нагноение эхинококковых кист, прорыв кисты в бронх или свободную плевральную полость, перикард, брюшную полость, что сопровождается тяжелым шоком вследствие токсического воздействия на рецептор-ный аппарат и всасывания токсичной эхинококковой жидкости.
— У женщины 30 лет ежемесячно, в дни менструации, появляется кровохарканье. Какая патология из перечисленных наиболее вероятна: туберкулез легких, болезнь Ослера— Рандю, эндометриоз легких, бронхоэктатическая болезнь?
Эндометриоз легких.
— Из какого вида тканей состоит гамартома легкого?
Наиболее часто встречаются хондроматозные гамартомы. Однако эти дизонтогенетические образования могут содержать наряду с легочной тканью фиброзную, жировую или сосудистую.
— Какие признаки позволяют говорить о доброкачественном
характере солитарного легочного узла?
Отсутствие роста узла в течение 1—2 лет по данным рентгенограмм, кальцификация в пределах единичного шаровидного
образования позволяют говорить о доброкачественном характере заболевания. Диаметр узла более 1—2 см больше-свойственен злокачественным поражениям. Все солитарные легочные узлы лежат на периферии, поэтому локализация узла не является дифференциальным признаком. Образование полостей бывает как при карциноме, так и при инфекционных поражениях. Отложения мелких комочков кальция в пределах поражения свойственны злокачественному процессу.
— У 55-летнего пациента имеется полостное образование в верхней доле правого легкого диаметром 4 см не установленной давности. Какое исследование быстрее всего позволит установить диагноз?
Бронхоскопия с прицельной бронхографией, аспирацией содержимого полости для цитологического и бактериологического исследования. Аспирация некротического детрита не исключает наличия карциномы.
— У больной с тяжелой формой сахарного диабета в легких определяются множественные шаровидные образования от 1 до 3 см в диаметре. Микобактерии туберкулеза не обнаружены. Серологические реакции не подтвердили эхнно-коккоз. Какой метод исследования поможет верифицировать заболевание? Торакоскопия с прицельной биопсией.
— В легких выявлено небольшое периферическое образование, прилегающее к грудной клетке. Какой метод исследования позволит определить характер этого образования? Трансторакальная игловая (пункционная) биопсия.
— Ваши действия при выявлении у больного шаровидного затемнения до 1 см в диаметре на периферии верхней доли правого легкого?
Торакотомия, широкая биопсия опухоли со срочным гистологическим исследованием и, в зависимости от его результатов, соответствующий объем резекции легкого.
— Какие вопросы стоят перед врачом при обнаружении у пациента во время флюорографического исследования небольшого шаровидного затемнения в легком? Выяснить, когда производилось предыдущее рентгенологическое исследование и что оно показало; ответить на вопрос: первичный или вторичный характер носит опухоль; использовать все возможности для уточнения морфологического характера образования.
2. Заболевания средостения
— Дайте описание острого медиастинита.
Острый медиастинит — острое гнойное воспаление клетчатки средостения, протекающее в большинстве случаев в виде флегмоны и гораздо реже в виде ограниченного гнойника — абсцесса. Летальность при этой патологии достигает 80%. Чаще всего острый медиастинит возникает в результате открытых повреждений средостения, перфорации пищевода инородным телом или при инструментальных исследованиях и бужирова-нии, при несостоятельности швов после операции на пищеводе, при распространении глубоких флегмон шеи на клетчатку средостения или распространении инфекции из плевральной полости. Возможно распространение инфекции на клетчатку средостения из трахео-бронхиальных лимфатических узлов.
Диагностике острого гнойного медиастинита, как и любого другого острого гнойного воспаления, помогает клиническая картина (ознобы, лихорадка, тахикардия, шок, одышка, боли в груди и шее, которые усиливаются при откидывании головы назад — симптом Герке, вынужденное положение с наклоном головы вперед, появление подкожной эмфиземы при перфорации полого органа), а также лабораторные и рентгенологические исследования (расширение тени средостения, появление газа в средостении). Контрастное исследование, где выявляется выход контрастного вещества за пределы полого органа, является решающим в постановке диагноза и верификации причины медиастинита.
Лечение медиастинита прежде всего должно быть направлено на устранение причины, вызвавшей острый гнойный воспалительный процесс в средостении: ушивание разрывов трахеи и бронхов, наложение свищей при несостоятельности швов пищевода, удаление инородных тел и др. Оперативное вмешательство завершают дренированием средостения. В зависимости от локализации гнойника дренирование может быть осуществлено через шейный, трансторакальный, трансстерналь-ный или лапаротомный доступы. Выбор доступа должен преследовать цель дренирования гнойника через “самое отлогое место”, т.е. в максимально нижней точке. Дренирование заднего гнойного медиастинита шейным доступом не только нецелесообразно, но и гибельно для больных.
Многие хирурги рекомендуют проводить лечение острых
гнойных медиастинитов с помощью активной аспирации из очага воспаления через двухпросветные дренажи. Через тонкий канал дренажной трубки к очагу воспаления подводят раствор антисептиков (диоксидин, хлоргексидин и др.) в сочетании с антибиотиками широкого спектра действия и протеоли-тическими ферментами, а через толстый канал проводят аспирацию экссудата. Такое промывание гнойной полости с активной аспирацией позволяет удалять нежизнеспособные ткани, гной, подавить рост микробной флоры.
Важная роль в лечении больных медиастинитом принадлежит массивной антибиотикотерапии, дезинтоксикационной и инфузионной терапии, парэнтеральному питанию (особенно при повреждении пищевода).
— Какие клинические формы острого меднастинита наиболее опасны для больных?
Молниеносные формы острого медиастинита приводят к гибели больных в течение 1—2 суток от тяжелейшей интоксикации. Такое агрессивное течение воспалительного процесса зависит от характера микробной флоры и реактивности организма.
— Какие новообразования можно встретить в средостении?
Верхнее средостение: тимомы, загрудинный зоб, лимфомы Переднее средостение: тимомы, дермоидные кисты, тератомы, мезенхимальные опухоли. Среднее средостение: кисты перикарда, бронхогенные кисты, лимфомы. Заднее средостение: неврогенные опухоли, энтерогенные кисты.
— Опишите неврогенные опухолн средостения.
Неврогенные опухоли по частоте находятся на первом месте из всех новообразований средостения (20%). Излюбленная их локализация — заднее средостение. Доброкачественные: ней-рофибромы (развиваются из нервных волокон), нейролеммо-мы (из шванновских клеток), ганглионевромы (из симпатического ствола), феохромацитомы (из хеморецепторного аппарата нервов, обладают гормональной активностью). Злокачественные: симпатикогониомы, симпатобластомы, ганглионейробла-стомы, нейрогенные саркомы.Возможен рост нейрогенных опухолей по типу “песочных часов” в спиномозговой канал с развитием парезов и параличей.
Рентгенологическая диагностика: интенсивная округлая тень в области позвоночно-реберной борозды с четкими контурами. При злокачественных опухолях часто выявляют геморрагический выпот в плевральной полости на стороне поражения.
Лечение хирургическое, удаление опухоли торакотомным доступом. При росте опухоли по типу “песочных часов” дополнительно резецируют дужки позвонков и удаляют фрагменты опухоли из позвоночного канала.
— Назовите функцию вилочковой железы.
Клеточный иммунитет. Тимус необходим для формирования клеточного иммунитета, контролирующего реакции гиперчувствительности замедленного типа и отторжения трансплантата. Тимоциты из коркового слоя поступают в мозговой слой и дифференцируются в лимфоциты. Зрелые Т-клетки выходят из мозгового слоя по венулам и лимфатическим сосудам. Только 3—5% продуцируемых в тимусе клеток покидает орган, остальные клетки погибают.
Гуморальный иммунитет. В тимусе дендритные клетки коркового слоя синтезируют пептидные гормоны тимозины и ти-мопоэтин. Тимозины способствуют дифференцировке Т-лим-фоцитов и появлению специфических рецепторов в их клеточной мембране, стимулируют выработку многих лимфокинов, в том числе интерлейквна-2, стимулируют продукцию иммуно-глобулинов. Тимопоэтин — стимулятор дифференцировки предшественников Т-лимфоцитов.
— При каких аутоиммунных заболеваниях наблюдаются гистологические аномалия тнмуса?
Myastbenia gravis, системная красная волчанка, гипогаммаг-лобулинемия, ревматоидный полиартрит, дерматомиозиты.
— Опишите принципы диагностики и лечения тнмом.
Тимомы встречаются у 10—12% больных с опухолями средостения (20% всех новообразований переднего средостения). Доброкачественный характер имеют 65% тимом. Гистологическое понятие “доброкачественная тимома” не всегда соответствует характеру ее роста, так как часто отмечается инфильтра-тивный рост с инвазией в соседние органы. Наиболее информативный метод диагностики — пневмомедиастинография. Ле-
чение хирургическое — удаление новообразования транстора-кальным или чрезгрудинным доступом.
— Что такое Myasthenia gravis?
У 10—50% больных с тимомами выявляют симптомы миастении: резкую слабость скелетной мускулатуры и симптомо-комплекс бульварных расстройств (нарушений жевания, глотания, речи, дыхания). Различают генерализованные формы миастении и локальные (глоточно-лицевая, глазная). По тяжести течения выделяют: легкую, средней тяжести, тяжелую и крайне тяжелую форму заболевания.
Патогенетические механизмы связывают с блоком нервно-мышечной передачи, конкурентный блок синаптической проводимости в результате связывания холинорецептора полипеп-тидом, секретируемым вилочковой железой. Современная точка зрения состоит в том, что происходит аутоиммунное повреждение рецепторов постсинаптической мембраны, что приводит к уменьшению взаимодействия медиатора ацетилхолина с рецепторами постсинаптической мембраны.
Лечение сводится к коррекции относительного дефицита ацетилхолина и подавлению аутоиммунного процесса. Для консервативного лечения миастении используют антихолин-эстеразные препараты: прозерии (0,015 от 3 до 8 таблеток в сутки или 0,05% раствор до 20 мл/сут), простигмин (по 15—30 мг на прием), местинон или калимин (по 60 мг на прием), ми-телаза (по 10 или 25 мг на прием), тензилон (по 30 мг на прием), оксазил (от 0,005 до 0,02 на прием). Дозы подбираются индивидуально! При передозировке препаратов может возникнуть холинергический криз: гиперсаливация, тошнота, усиление перистальтики, понос, частое мочеиспускание, подергивание мышц языка и скелетных мышц, усиленная бронхорея, нарушения дыхания. Для купирования холинергического криза прекращают введение антихолинэстеразных препаратов и назначают атропин, а при необходимости переводят больного на ИВЛ. Показано также повторное введение реактиватора холи-нэстеразы — дипироксима (1 мл 15% раствора внутримышечно).
При прогрессирующей форме заболевания показана операция — тимэктомия. В пожилом возрасте может быть рекомендовано рентгеновское облучение области тимуса. Показано длительное лечение стероидными гормонами и цитостатиками.
— Какое состояние может быть ассоциировано с первичной опухолью тнмуса?
Опухоли тимуса часто ассоциированы с myasthenia gravis и иммунными нарушениями (например, пшогаммаглобулинеми-ей). Неизвестные нарушения функции вилочковой железы приводят к тому, что организм вырабатывает антитела к ацетилхо-линовым рецепторам. Уменьшение количества доступных рецепторов на клеточной мембране мышечного волокна нервно-мышечного синапса приводит к снижению силы мышечных сокращений, поэтому часть больных с генерализованной тяжелой миастенией выздоравливает после тимэктомии.
— Как часто выявляют малигнизацию тимом?
Гистологическим путем различить доброкачественные и злокачественные тимомы трудно. Основной признак малигниза-ции — тенденция опухоли к инвазии прилегающих структур, выявляемая при хирургическом вмешательстве. Около двух третей тимом расценивают как доброкачественные.
— Как лечить злокачественные тимомы?
Хирургическое лечение злокачественных тимом включает удаление всей опухоли и клетчатки переднего средостения. В последующем применяют лучевую терапию. Адъювантная хи-мио- или иммунотерапия не показаны.
— Какие должны быть показания для хирургического лечения тяжелой миастении?
Методом выбора лечения тяжелой миастении является операция — полное удаление тимуса. Выздоровление после операции наступает в 85% случаев, тогда как постоянная медикаментозная терапия эффективна лишь в 35%. Стероидные препараты до операции могут дать симптоматический эффект, но в послеоперационном периоде резко снижается сопротивляемость к инфекции, ухудшается заживление ран, возможно развитие остеомиелита грудины и медиастинита. Предоперационный плазмаферез удаляет циркулирующие антитела против ацетилхолиновых рецепторов и уменьшает потребность в продолженной ИВЛ или во вспомогательном дыхании после операции.
— Что такое миастеническнн синдром?
Прогрессирующая мышечная слабость, напоминающая миастению, может выявляться при некоторых формах гормоно-активных злокачественных опухолей, например, при раке же-
лудка, раке поджелудочной железы или овсяно-клеточном раке легкого эктопическая секреция АКТГ вызывает гипокалиемию и мышечную слабость. Такие паранеопластические проявления при дифференциальной диагностике с миастенией должны направить внимание врача на поиск злокачественного новообразования.
— Опишите кисты перикарда.
Порок развития, встречающийся в 7% всех опухолей средостения. Наиболее частая локализация — правый кардиодиаф-рагмальный угол. Истинная киста не сообщается с просветом перикарда. Если такое сообщение существует — говорят о дивертикуле перикарда. Течение заболевания бессимптомное, его выявляют при рентгенологическом обследовании. Лечение хирургическое — удаление кисты.
3. Патология диафрагмы
— Как выявить и лечить релаксацию диафрагмы?
Ограниченная правосторонняя релаксация протекает бессимптомно. Ее дифференцируют с опухолями и кистами легкого, перикарда, печени. При левосторонней релаксации происходит сдавление легкого и смещение средостения в противоположную сторону, может возникнуть поперечный и продольный заворот желудка, когда кардиальный и антральный отделы располагаются на одном уровне, заворот селезеночного изгиба толстой кишки. Рентгенологический метод является основным, особенно высокую информативность он имеет при наложении пневмоперитонеума. Над перемещенными в грудную клетку органами брюшной полости определяется тень диафрагмы.
Операция заключается в низведении перемещенных брюшных органов в нормальное положение и образование дуплика-туры истонченной диафрагмы или пластическом ее укреплении синтетическими эксплантатами, кожным, мышечным или другим видом аутопластики.
— Назовите виды днафрагмальных грыж и их лечение.
Истинная грыжа характеризуется наличием грыжевых ворот, грыжевого мешка и грыжевого содержимого. Грыжевой мешок образован париетальной брюшиной, покрытой сверху
париетальной плеврой. Истинные грыжи возникают при повышении внутрибрюшного давления в слабых зонах диафрагмы: груднно-реберном (грыжа Ларрея и Морганьи), пояснично-ре-берном (грыжа Богдалека) пространствах и непосредственно за грудиной. Содержимым грыжи могут быть сальник, ободочная кишка, предбрюшинная липома.
Ложные врожденные грыжи образуются в результате неза-ращения существующих в эмбриональном периоде сообщений между грудной и брюшной полостью.
Ложные посттравматические грыжи могут содержать практически все органы верхнего отдела брюшной полости. Они имеют высокую склонность к ущемлениям. . Постановке окончательного диагноза помогает рентгенологическое исследование с контрастированнем желудка и кишечника на фоне пневмоперитонеума. Высокой информативностью обладает компьютерная томография.
При всех грыжах диафрагмы в связи с возможностью ущемления показано хирургическое лечение. Парастернальные и пояснично-реберные грыжи оперируют лапаротомным доступом, посттравматические, ущемленные и грудино-реберные грыжи — трансторакально.
— Приведите классификацию грыж пищеводного отверстия диафрагмы.
I.Скользящие (аксиальные) грыжи пищеводного отверстия. А. Без укорочения пищевода: кардиальная, фундальная,
кардиофундальная, субтотальная желудочная. Б. С укорочением пищевода: кардиальная, кардиофундальная, субтотальная и тотальная желудочные грыжи.
П. Параэзофагеальные грыжи пищеводного отверстия: фундальная, антральная, кишечная, кишечно-желудочная, сальниковая (рис. 27).
— Какие эндоскопические признаки имеет грыжа пищеводного отверстия?
Зияние кардиального жома и картина эзофагита.
— Какие возможны осложнения грыж пищеводного отверстия?
Недостаточность кардии с эрозиями, изъязвлениями и кровотечением; дисфагия в результате формирования пептичес-
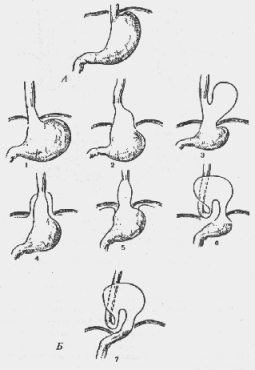
Рис. 27. Грыжн пищеводного отверстия диафрагмы (схема): А — соотношение пищевода, диафрагмы и желудка в норме; Б —скользящие (аксиальные) грыжи пищеводного отверстия: 1 — пищеводная; 2 - кардиальная, 3 - кардиофундальная, 4 — приобретенный короткий пищевод, 5 — врожденный короткий пищевод, 6 - субтотальная желудочная грыжа, 7 —тотальная желудочная грыжа
Рис. 27. Грыжи пищеводного отверстия диафрагмы (схема):
В — параэзофагеальные грыжи пищеводного отверстия: 8 —фундальная, 9 — антральная, 10 — кишечная, 11 — сальниковаякой стриктуры; сердечные расстройства рефлекторного характера.
— Какое лечение грыж пищеводного отверстия?
Неосложненные скользящие грыжи лечат консервативно: диета, режим питания; назначают ощелачивающие, обволакивающие, вяжущие средства, местноанестезирующие препараты, спазмолитики, антациды, церукал, седативные средства и витамины.
Хирургическое лечение заключается в сшивании краев пищеводного отверстия диафрагмы (крурорафия); при недостаточности кардии — фундопликация по Ниссену или Каншину.
В настоящее время методом выбора в лечении грыж пищеводного отверстия является эндоскопическая классическая фундопликация по Ниссену или использование круглой связки печени в сочетании с крурорафией.
— Опишите диафрагматнт.
Острый неспецифический диафрагматит почти всегда бывает вторичным и обусловлен переходом воспалительного про-
цесса на диафрагму с прилежащих к ней органов или серозных полостей. Причины: нижнедолевые пневмонии и абсцессы, плевриты, абсцессы печени, поддиафрагмальные гнойники. Вначале поражается диафрагмальная плевра или брюшина, а затем и сама диафрагма.
Характерна триада признаков: боль в нижних отделах грудной клетки, усиливающаяся при вдохе или кашле, но не при движениях; отсутствие усиления боли в зоне ее распространения при надавливании в межреберьях; ригидность мышц передней брюшной стенки, что иногда приводит к ошибочной диагностике острого живота.
Лечение должно быть направлено на ликвидацию основного процесса.
4. Хирургическая патология пищевода
— Что относится к нервно-мышечным заболеваниям пищевода?
Ахалазия кардии и кардиоспазм (с высоким тонусом кардии, нормальным и сниженным тонусом кардии).
— Дайте характеристику ахалазии пищевода.
Ахалазия характеризутся нарушением сократительной способности пищевода, высоким остаточным давлением нижнего пищеводного сфинктера и неспособностью нижних отделов пищевода к расслаблению при глотании.
— Сколько выделяют стадий заболевания?
Четыре: I стадия — функциональная, непостоянный спазм кардии, расширения пищевода нет; II стадия — стабильный спазм с нерезким расширением пищевода; Ш стадия — стадия Рубцовых изменений мышечных слоев кардии с выраженным расширением пищевода; IV стадия — резко выраженный стеноз кардии с дилатацией пищевода, часто S-образной формы и эзофагитом.
— Какие рентгенологические признаки указывают на ахала-зню пищевода?
При ахалазии отсутствует нормальная перистальтика пище-
вода, дилатация хорошо видна на рентгенограммах. Основной рентгенологический признак — сужение терминального отдела пищевода с четкими, ровными и эластичными контурами, складки слизистой оболочки в области сужения сохранены. “Штопорообразная” тень пищевода характерна для спазма, а рефлюкс бария из желудка указывает на недостаточность функции нижнего сфинктера пищевода.
— Какой основное метод лечения нервно-мышечных заболеваний пищевода?
Пневматическая кардиодилатация.
— Какие показания для выполнения эзофагокардиомвотомии? Отсутствие эффекта от кардиодилатации, Ш и IV стадии заболевания.
— При какой патологии развивается наиболее выраженная
дилатация пищевода?
При ахалазии пищевод может достигать 16—18 см и более в поперечнике.
— У больного появились загрудинные боли при еде, срыгива-ние пищей, давление за грудиной. Пища проходит после приема теплой жидкости. При резком запрокндывании головы н туловища кзади пища “проваливается” в желудок. Ваш диагноз?
Кардиоспазм.
— Что такое рефлюкс-эзофагит?
Пептический эзофагит обусловлен забросом содержимого желудка в дистальную часть пищевода. Заболевание развивается при недостаточности кардии, связано с нарушением за-мыкателыюй функции нижнего сфинктера пищевода и продолжительным воздействием желудочного содержимого на ели-” зистую оболочку пищевода.
Причинами являются: оперативные вмешательства на пищеводном отверстии диафрагмы, пищеводе или желудке; грыжи пищеводного отверстия диафрагмы; язвенная болезнь желудка и двенадцатиперстной кишки; пилороспазм либо пило-родуоденальный стеноз; склеродермия, нарушающая функцию нижнего пищеводного сфинктера; экзогенные интоксикации и в первую очередь курение и алкоголь; беременность в последнем триместре, изжога при этом обусловлена ингибиторны-ми эффектами прогестерона на нижний сфинктер пищевода; некоторые лекарственные средства, способные уменьшать то-
нус нижнего сфинктера пищевода (антихолинэргические препараты, агонисты бета-2-адренорецепторов и теофиллин^ бло-каторы кальциевых каналов и нитраты).
— Опишите принципы диагностики недостаточности кардии.
Рентгенологическое исследование (особенно в положении лежа).
Эндоскопическое исследование с биопсией. Выделяют четыре стадии изменений слизистой оболочки: 1 — одиночные эрозии, 2 — сливающиеся, 3 — циркулярные эрозии, 4 — осложнения (язвы, стриктуры, метаплазия цилиндроклеточного эпителия).
Эзофагоманометрия — показатели давления обычно меньше трети нижнего предела нормы.
Внутрипищеводная рН-метрия (лучше 24-часовой мониторинг) указывает на снижение кислотности в нижних отделах пищевода до 4,0 и ниже.
Тест рефлюкса кислоты — мониторинг рН внутри пищевода после введения 300 мл 0,1 н раствора соляной кислоты в желудок — наиболее чувствительный метод.
Сцинтиграфия пищевода радиоактивным технецием (99-9дТс). Метка вводится в желудок, подсчет производится в пищеводе. Метод не инвазивный, но эффективно выявляет наличие и степень рефлюкса.
— Назовите консервативную терапию рефлюкс-эзофагита.
Желудочно-пищеводный рефлюкс может быть излечен у большинства больных консервативными мероприятиями: снизить массу тела, отказаться от вредных привычек, назначить антациды и антагонисты Н2-рецепторов.
— Какие операции применяют для лечения рефлюкс-эзофагита?
Фундошшкация Ниссена (нижнюю часть пищевода полностью на 360° окутывают дном желудка), фундопликация в модификации Каншина при коротком пищеводе (нижнюю часть пищевода и гофрированную кардию окутьюают желудком), операция Белен (окутывание пищевода дном желудка на 270°), операция Хилла (круглую связку печени отсекают от брюшной стенки, проводят вокруг пищевода и фиксируют к желудку, Лорта—Жакоба операция при грыже пищеводного отверстия диафрагмы (восстановление анатомических соотношений между пищеводом и диафрагмой с подшиванием дна желудка к левой стенке пищевода).
— Назовите разновидности дивертикулов пищевода.
Пульсионные дивертикулы — выпячивание пищеводной стенки под воздействием высокого внутрипищеводного давления, возникающего во время его сокращения. Максимальное давление, развиваемое первичной перистальтической волной, составляет от 25 до 80 мм рт. ст. Развитие тракционных дивертикулов связано с воспалительным процессом в окружающих тканях и образованием рубцов, которые вытягивают стенку пищевода в сторону пораженного органа (медиастинальный лимфаденит, хронический медиастинит, плеврит). Тракцион-ный механизм является пусковым, затем присоединяются пуль-сионные факторы, вследствие чего дивертикул становится пуль-сионно-тракционным.
Различают истинные дивертикулы, стенка которых содержит все слои пищевода, и ложные, в стенке которых отсутствует мышечный слой.
— Укажите локализацию дивертикулов.
Глоточно-пищеводные (ценкеровские), эпибронхиальные (бифуркационные, среднепищеводные), эпифренальные (эпи-диафрагмальные).
— Какие методы позволяют верифицировать дивертикул пищевода?
Фиброэзофагоскопия и рентгенологическое обследование с контрастированием пищевода.
— Назовите наиболее часто встречающиеся осложнения дивертикулов.
Ценкеровские дивертикулы могут осложняться развитием дивертикулита, который в свою очередь может стать причиной флегмоны шеи, медиастинита, развития пищеводного свища, сепсиса. Регургитация и аспирация содержимого приводит к хроническим бронхитам, повторным пневмониям, абсцессам легких. Возможны кровотечение из эрозированной слизистой оболочки дивертикула, развитие в нем полипов, малигннзация стенки.
В эпибронхиальных и эпифренальных дивертикулах при длительной задержке пищевых масс может возникать дивер-тикулит, медиастинальный абсцесс с прорывом в бронх, перикард и другие органы средостения, массивное кровотечение. Хронический дивертикулит предрасполагает к возникновению рака.
— Назовите принципы хирургического лечения дивертикулов.
Операционные доступы к ценкеровскому дивертикулу — шейный; при эпибронхиальных дивертикулах — правосторонний трансторакальный; при эпифренальных — левосторонний трансторакальный. Применяют дивертикулэктомию. При значительных мышечных дефектах производят пластическое вос-становление стенки пищевода лоскутом диафрагмы, плевры и др. Инвагийшрю применяют только при небольших размерах дивертикула.
— Дайте характеристику доброкачественным опухолям и кистам пищевода.
Доброкачественные опухоли могут быть внутрипросветны-ми (полипообразными) — аденоматозные полипы, папилломы и интрамуральными — лейомиомы, рабдомиомы, фибромы, липомы, гемангиомы, невриномы, хондромы, миксомы. Внут-рипросветные образования чаще располагаются в проксималь-ном или дистальном отделах пищевода, внутрипросветные — в нижних двух третях его.
Кисты (ретенционные, бронхогенные, энтерогенные) располагаются интрамурально. Стенка кисты состоит из фиброзной ткани с примесью гладкомышечных волокон и хряща. Внутренняя поверхность бронхогенной кисты выстлана мерцательным эпителием, энтерогенной — цилиндрическим или плоским эпителием. Эзофагоскопия и рентгенологическое обследование помогают постановке диагноза.
Хирургическое лечение показано в связи с возможностью малигнизации, кровотечения, сдавления пищевода или окружающих органов.
— При каких заболеваниях встречается дисфагия?
При ахалазии пищевода и кардиоспазме, при грыжах пищеводного отверстия диафрагмы, при раке пищевода, при склеродермии.
— Какое мероприятие позволяет немедленно осуществить ге-мостаз при кровотечении из расширенных вен пищевода?
Тампонада вен раздутой манжеткой зонда Сенгстейкена— Блекмора.
— Какие реагенты чаще всего вызывают ожоги пищевода?
Едкая щелочь (аккумуляторная жидкость). После прекращения продажи концентрированных растворов уксусной кислоты количество ожогов кислотой значительно снизилось.
— При приеме какого химического агента развиваются наиболее обширные повреждения пищевода?
Повреждения щелочами зависят от гидроксильных ионов, которые вызывают колликвационный некроз вследствие омыления жиров и разрушения белков с образованием щелочных альбуминатов. Вошедшие в контакт с концентрированной едкой щелочью ткани теряют свою структуру, разжижаются, представляя собой студенистую массу, почти не препятствующую дальнейшему проникновению в глубину и разрушительному действию еще свободных гидроксильных ионов щелочи. Этим и объясняется, что колликвационный некроз тканей обширен и глубок.
— Какой метод оказания первой помощи при химическом ожоге пищевода является оптимальным?
Промывание пищевода и желудка с помощью зонда.
— Можно ли промывать желудок спустя 5—б часов после химической травмы?
Желудок необходимо промывать с целью удаления и нейтрализации химического агента. Опасности вызвать перфорацию или кровотечение в эти сроки нет.
— Чем можно объяснить сильные боли в верхнем отделе живота при химическом ожоге пищевода? Проявлениями химического ожога пищевода и желудка, рефлекторными причинами, токсическим поражением печени и поджелудочной железы.
— Где развиваются наиболее выраженные изменения пищевода при химическом ожоге?
В местах его физиологических сужений.
— Сколько выделяют стадий клинического течения ожога пищевода?
I стадия острая, до 2-х недель (период острого коррозивного эзофагита); II стадия хронического эзофагита, 2—3 недели (“мнимого благополучия”); III стадия — образования стриктуры (органического сужения пищевода) с 3—4 недели до 2—3 лет; IV стадия — поздних осложнений (облитерация просвета, перфорация стенки пищевода, развитие рака).
— Сколько выделяют степеней по тяжести ожога пищевода? Первая степень — повреждаются поверхностные слои эпителия на большем или меньшем протяжении. Вторая степень — обширный некроз эпителия на всю глубину слизистой оболоч-
ки. Третья степень — некроз захватывает слизистую оболочку, подслизистый и мышечный слои, распространяется на пара-эзофагеальную клетчатку и соседние органы.
— В чем заключается лечение острой стадии ожога пищевода?
Промывание пищевода и желудка слабыми растворами щелочи или кислоты (в зависимости от характера принятого вещества), обезболивающие препараты, для уменьшения саливации — атропин, папаверин, ганглиоблокаторы, антигистамин-ные средства. Противошоковая и дезинтоксикационная терапия, кортикостероиды. С целью предупреждения развития руб-цового сужения пищевода с 1-х суток больным дают микстуру, содержащую подсолнечное масло, анестезин, 5% раствор новокаина, антибиотик, с 3-го дня кормят охлажденной пищей. Назначение кортикостероидов препятствует формированию рубцов, стероидные гормоны задерживают развитие фиброблас-тов и уменьшают воспалительные изменения в пищеводе.
— С каких сроков показано бужирование пищевода?
С 9—11 дня в течение 1—1,5 месяцев проводят раннее бужирование пищевода в сочетании с подкожным введением лида-зы или ронидазы. Позднее бужирование с целью расширения уже развившегося сужения начинают с 7-й недели. Правильно организованное и выполненное бужирование приводит к стойкому выздоровлению в 90—95% случаев.
— Что является показанием к операции при Рубцовых сужениях пищевода?
Полная облитерация просвета пищевода; неоднократные неудачные попытки проведения бужа через стриктуру; быстрое рецидивирование стриктуры после повторных бужирований; наличие пищеводных свищей с трахеей или бронхом; выраженные распространенные стриктуры; повторные перфорации пищевода при бужирований (рис. 28, 29).
— Во время эзофагоскопии произошла перфорация пищевода, сразу же выполненная рентгенография выявила попадание контраста в левую плевральную полость. Ваши действия?
Торакотомия с восстановлением целостности пищеводной стенки и широким дренированием плевральной полости и средостения. Неудача в выполнении этого вмешательства приводит к развитию гнойного медиастинита.
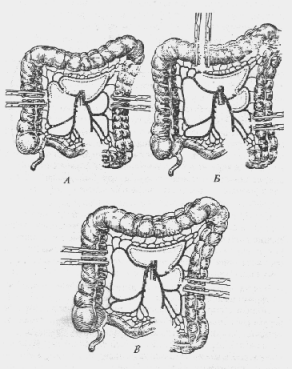
Рис. 28. Варианты мобилизации толстой кишки:
А — мобилизация левой половины толстой кишки для антиперистальтического размещения (пунктиром обозначена линия рассечения брыжейки). Б — мобилизация левой половины толстой кишки для изопе-ристальтического размещения (I вариант). В — мобилизация левой половины толстой кишки для изоперистальтического размещения (II вариант)
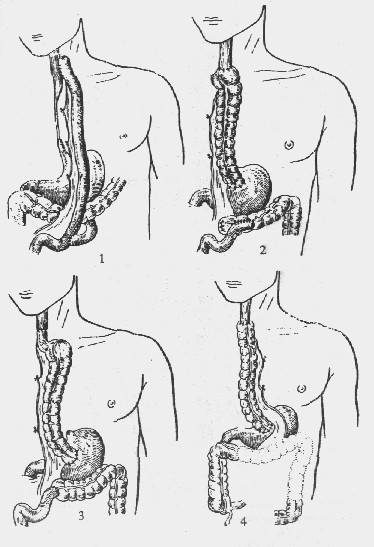
Рис. 29. Варианты пластики пищевода:
1. Схема операции С. С. Юдина. 2. Схема операции Ройта. 3. Схема операции по Лафаргу, Дюфуру, Кабанье и Шавана. 4. Схема операции Ореонн и Туне
Рис. 29. Варианты пластики пищевода:
5. Пластика пищевода по Бек—Жиану—Гальперину. 6. Схема операции по Гаврилиу
— Что такое пищевод Берретта?
Это замещение многослойного плоского эпителия дисталь-ных отделов пищевода однослойным цилиндрическим эпителием желудочного типа — считают предраковым состоянием с увеличенным в 40 раз риском развития аденокарциномы. Этиологический фактор — рефлюкс соляной кислоты. Нередко при устранении рефлюкса соляной кислоты, приеме Н2-блокаторов гистамина либо выполнении антирефлюксной операции можно добиться появления нормальной слизистой оболочки пищевода.
5. Повреждения груди и органов грудной клетки
— Перечислите угрожающие состояния, которые встречаются при травмах груди и требуют неотложной помощи.
Тампонада сердца, тотальный гемоторакс, напряженный пневмоторакс, повреждение крупного сосуда, окончатый перелом ребер, разрыв диафрагмы, торакоабдоминальные ранения.
— Назовите признаки повреждения грудной клетки.
Симптомы повреждения грудной клетки могут быть общими, местными и специфическими. Общие симптомы: признаки нарушения дыхания и кровообращения, шока и кровопоте-ри. Местные: боль, признаки перелома каркаса грудной клетки. Специфические: подкожная эмфизема, пневмоторакс, гемоторакс, кровохарканье.
— Какие показания к дренированию грудной клетки?
Пневмоторакс любой степени, “сосущая” рана грудной клетки, острый гемоторакс любой степени.
— Какие показания к экстренной операции при повреждениях груди?
Тампонада сердца, обширная зияющая рана грудной стенки, проникающее ранение переднего и верхнего средостения (возможна выжидательная тактика), сквозное ранение средостения, продолжающееся (150—200 мл/ч) или профузное кровотечение в плевральную полость, выделение по дренажам большого количества воздуха, установленный разрыв трахеи или главного бронха, разрыв диафрагмы, разрыв аорты, перфорация пищевода, инородные тела грудной полости, торакоабдоминальные ранения, неэффективность реанимационных мероприятий.
— Опишите признаки напряженного пневмоторакса.
Подкожная эмфизема, громкий тимпанический звук на стороне поражения, смещение средостения в сторону здорового легкого, ослабление дыхательных шумов, нестабильность ге-модинамики. При рентгенографии: граница спавшегося легкого пересекает тени ребер, уплощение или прогиб вниз купола диафрагмы, смещение средостения в здоровую сторону.
— Опишите признаки гемоторакса.
Ослабление дыхательных шумов на стороне поражения, притупление звука при перкуссии, смещение средостения в здоровую сторону, полное или частичное затемнение легочного поля при рентгеноскопии.
При тотальном гемотораксе один плевральный мешок может вместить более половины ОЦК. Полученную при пункции или дренировании кровь необходимо использовать для обратного переливания.
— С чего начинать оказание помощи при множественных переломах ребер?
Необходимо выполнить блокаду “трех мест”: места перелома, вагосимпатическую, паравертебральную блокады.
— В чем заключается помощь при множественных переломах ребер?
Переломы ребер составляют 15% всех переломов, а среди закрытых травм груди наблюдаются более чем в 60%. Основным методом лечения служит спирт-новокаиновая блокада межреберных нервов в зоне перелома. При множественных переломах проводится иммобилизация (фиксация) с помощью пластмассовой шины, скелетное вытяжение за грудину, экстраплевральный остеосинтез ребер. Показания к иммобилизации резко возрастают при “окончатых” переломах с флотацией грудной клетки.
— Падение с высоты 5 м. Диагностировано: перелом VIII—X ребер слева по паравертебральной и лопаточной линиям, отрыв хрящей VII, VIII ребер от грудины, левосторонний пневмоторакс с коллапсом легкого на половину объема, подкожная эмфизема, парадоксальное движение левой половины грудной клетки при дыхании. Ваши действия? Можно было бы предпринять попытку ликвидации флотации грудной клетки при окончатых переломах ребер сзади экстраплевральным остеосинтезом, но отрыв хрящей от грудины и повреждение легкого диктуют выполнение торакотомии с
целью ликвидации повреждения легкого, остеосинтезом ребер и подшиванием хрящей к грудине.
— Состояние пострадавшего после ДТП тяжелое: гнусавость голоса, одышка, кровохарканье, левосторонний гемопнев-моторакс, подкожная эмфизема левой половины грудной клетки, шеи и лица. Выявлены переломы V — VIII ребер по среднеключичной и средней аксиллярной линиям, причем отломок VI ребра проникает в легочную ткань. Ваши действия?
Торакотомия, ушивание раны легкого, остеосинтез ребер. Гнусавость голоса, наличие медиастинальной эмфиземы служат показанием для поиска повреждения трахеи или главного бронха и дренирования средостения.
— Опишите механизм возникновения переломов грудины.
Чаще всего переломы грудины возникают при прямой травме — ударе о рулевое колесо, падении на выступающий предмет и пр. Возникает резкая боль в зоне перелома и ступенеоб-разная деформация. Нередко возникает клиника ушиба сердца. Диагностика рентгенологическая и КТ. Лечение консервативное положением и блокадами. Сшивание грудины показано при смещении отломков аппаратом СГР-20, фиксация двумя перекрещивающимися спицами Киршнера, применяют ультразвуковую сварку грудины.
— Что является характерным признаком разрыва легкого? Гемопневмоторакс.
— Как следует лечить повреждение паренхимы легкого?
Обычно для заживления раны достаточно эвакуации крови и воздуха из плевральной полости и расправления легкого. Выделение большого количества или длительное выделение воздуха (7—10 суток) является показанием для хирургического лечения. Внутрилегочная гематома рассасывается, как правило, самостоятельно.
— Пациент после ДТП доставлен в клинику: АД 80/60 мм рт. ст., ЧСС 135/мнн, ЧДД 45/мин, патологическая подвижность грудины, отсутствие дыхательных шумов н крепитация в левой половине грудной клетки. Ваша тактика?
Однозначно у пострадавшего левосторонний напряженный пневмоторакс. Неотложная помощь должна состоять из декомпрессии плевральной полости путем активного аспирационно-го дренирования. Дальнейшая тактика будет зависеть от эффективности этого мероприятия.
— Пациент несколько дней назад получил проникающее ножевое ранение правой половины грудной клеткн. За помощью не обращался. При поступлении состояние средней тяжести, одышка, лихорадка, АД 115/80 мм рт. ст., ЧСС 112/ мин, выявлен правосторонний гемопневмоторакс до переднего края IV ребра со смещением средостения влево. Ваши действия?
Показаний для широкой торакотомии нет. Необходимо дренирование плевральной полости по инфицированному гемо-пневмотораксу с активной аспирацией и антибактериальной терапией.
— У больного перелом слева 5-ти, справа 4-х ребер, подкожная эмфизема, двусторонний пневмоторакс. Ваша тактика?
Дренирование обеих плевральных полостей по пневмотораксу.
— Ваши лечебные мероприятия при большом свернувшемся гемотораксе 5-дневной давности.
Торакотомия, удаление гемоторакса, дренирование плевральной полости. Такой гемоторакс “развернуть” фибринолитичес-кими препаратами невозможно.
— Как лечить ушиб легкого?
Ушиб легкого характерен для закрытой травмы грудной клетки и часто локализуется в зоне механического повреждения или под “реберным клапаном”. В течение первых 24—48 часов после травмы может развиться острая дыхательная недостаточность. Клиническая картина и данные рентгенографии напоминают пневмонию, однако в первое время нет лихорадки и признаков инфекции. Диффузное пропитывание кровью паренхимы легких может привести к выключению из вентиляции пораженных участков легкого, внутрилегочному шунтированию крови и гипоксии. Эти изменения развиваются постепенно и достигают максимума через 36—48 часов, поэтому диагноз ставится с запозданием.
Лечение консервативное: ингаляции кислорода, физиотерапия, отсасывание мокроты, при дыхательной недостаточности — вспомогательное дыхание, при инфекционных осложнениях — антибиотики. Впоследствии в зоне ушиба могут сформироваться полости, что потребует хирургического лечения — резекции легкого.
— Какие признаки говорят о разрыве бронха?
Общее тяжелое состояние больного, обусловленное не только тяжестью травмы, но и гемодинамическими и респираторными нарушениями; кровохарканье; напряженный пневмоторакс и напряженная медиастинальная эмфизема (газовый синдром Сандерса).
При рентгенологическом исследовании определяется ателектаз или отделение легкого от корня.
— Какой метод исследования с абсолютной достоверностью может выявить разрыв трахеи или бронха? Фибробронхоскопия.
— Какая лечебная помощь должна быть оказана пострадавшему с разрывом главного бронха? Торакотомия с первичным швом бронха из заднебокового
доступа на стороне повреждения.
— В чем состоит опасность оказания реанимационной помощи больным с разрывом трахеи или главного бронха, проникающим в средостение?
Перевод пострадавшего на ИВЛ приводит к усиленному на-гнетению воздуха в плевральную/плевральные полости и средостение, что, как правило, заканчивается летальным исходом.
— Опишите исходы неполного разрыва бронха.
При неполном разрыве главного бронха дефект может оказаться закрытым герметичными тканями, а клиническая картина —отсутствовать. В этом случае в течение несколько недель или месяцев на месте повреждения развивается грануляционная ткань, просвет бронха суживается и легкое спадается. Резекция бронха с наложением межбронхиального анастомоза во многих случаях помогает сохранить легкое, но не всегда. Поэтому ранняя диагностика и первичный шов трахеи и бронха приобретают особенно большое значение.
— После ДТП пациент доставлен в бессознательном состоянии. Диагностировано: внутричерепная гематома, перелом костей голени, перелом 3-х ребер справа с наличием пневмоторакса, перелом 4-х ребер слева с признаками гемато-. ракса. Шок IV ст. Анизокорня. Ваши действия?
Реанимационные мероприятия, адекватная инфузионная терапия, пункция плевральных полостей с последующим дренированием.
Через 2 часа гемодинамика стабилизировалась, правое легкое расправилось, слева выделилось 250 мл жидкой крови.
Ваши дальнейшие действия?
Срочная декомпрессионная трепанация черепа с ликвидацией источника внутричерепного кровотечения. Вопрос об остео-синтезе и его характере может быть решен после стабилизации состояния пострадавшего.
— Что является достоверным клиническим признаком разрыва диафрагмы?
Пролабирование органов брюшной полости в грудную, выявляемое при рентгенологическом исследовании. Более часто имеют место косвенные признаки ранения диафрагмы: высокий уровень стояния диафрагмы, ограничение подвижности, деформация купола, скопление жидкости в реберно-диафраг-мальном синусе.
— Какие признаки свидетельствуют о ранении сердца?
Локализация раны в проекции сердца; резкая бледность кожных покровов и слизистых оболочек, нередко цианоз лица; тахикардия, снижение артериального давления, повышение венозного давления.
— Какие признаки указывают на развивающуюся тампонаду сердца?
Триада Бека: падение артериального давления, увеличение ЦВД, глухость тонов; могут быть: цианоз лица, расширение границ сердца. При ЭхоКГ выявляется жидкость в полости перикарда и диастолическое спадение правого желудочка.
— Какой доступ является оптимальным для ушивания ранений сердца?
Переднебоковая торакотомия в IV межреберье на стороне ранения.
— В чем состоят принципы хирургического лечения ранений сердца?
После торакотомии быстро вскрывают перикард кпереди от диафрагмального нерва и обнажают сердце, временно останавливают кровотечение, закрыв раневое отверстие пальцем. Полость перикарда освобождают от крови и сгустков. Закрытие раневого отверстия производят путем ушивания узловыми швами Дерра нерассасывающимся шовным материалом. Если в зоне наложения швов лежит коронарная артерия, накладывают П-образные обходные швы под ней. Нельзя забывать о воз-
можности сквозного ранения, поэтому сердце осторожно приподнимают и выводят из перикарда по Лежару, заведенными внутрь перикарда тремя пальцами, и осматривают заднюю поверхность. Сердце плохо переносит изменения положения и энергичные потягивания, в момент осмотра целесообразно капельное введение бета-адреноблокаторов для уменьшения возбудимости миокарда в ответ на осмотр и предупреждения фиб-рилляции желудочков. В конце операции перикард ушивают редкими швами. Целесообразно произвести фенестрацию — иссечение окошка, в области левого желудочка ближе к верхушке сердца для свободного оттока крови и экссудата из перикарда в послеоперационном периоде.
— В каких точках целесообразно пунктировать перикард?
Способ Марфана. В полусидячем положении больного строго по средней линии под мечевидным отростком делают прокол, направленный косо вверх на глубину около 4 см; затем иглу поворачивают несколько кзади и проникают в полость перикарда.
Способ Пирогова—Делорма. Прокол делают у самого края грудины слева на уровне четвертого или пятого межреберных промежутков, направляя иглу позади грудины несколько внутрь на глубину 1,5—2 см в переднюю стенку перикарда.
Способ Ларрея. В полусидячем положении иглу вкалывают в угол между прикреплением 7-го реберного хряща и основанием мечевидного отростка на глубину 1,5—2 см, затем ее направляют кверху параллельно грудной стенки и, продвинув еще на 2—3 см, попадают в полость перикарда.
Способ Куршмана. Прокол делают в пятом межреберье, отступя на 4 —6 см от края грудины. Иглу продвигают косо внутрь, почти параллельно грудной клетке (рис. 30).
Рис. 30. Места пункции перикарда:
1 — по Марфану; 2 — по Пирогову—Делорму; 3— по Ларрею; 4 — по Куршману
— Какие признаке характерны для ушиба сердца?
Боли в области сердца, снижение артериального давления, повышение центрального венозного давления, изменения ЭКГ: снижение амплитуды и расширение зубца R, смещение сегмента ST ниже изолинии и инверсия зубца Т. Наряду с этим выявляются кротковременные или более стойкие расстройства ритма (экстрасистолия, брадикардия, полная или частичная атрновентрикулярная блокада), связанные с повреждением проводящей системы сердца.
— Какие структуры сердца могут страдать при его закрытых повреждениях?
Разрывы сердечной мышцы приводят к мгновенной смерти.
При травматических разрывах межжелудочковой перегородки экстренная операция не всегда показала, так как при небольших дефектах с минимальным сбросом крови слева направо больные выздоравливают без лечения. Диагноз ставится на основании данных УЗИ и контрастной ангиокардиографии.
Повреждения клапанов сердца проявляется клинической картиной их недостаточности с выраженной клинической и аус-культативной симптоматикой. Прогноз зависит от регургита-ционного объема, так как мускулатура камер сердца не успевает приспособиться к быстрому изменению внутрисердечной ге-модинамики. При тяжелой и быстро возникшей недостаточности вопрос решается в пользу протезирования поврежденных клапанов.
Разрывы коронарных артерий сопровождаются развитием острого инфаркта миокарда. Коронарография позволяет определить топическую диагностику повреждения, распространенность инфаркта, контрактильную функцию миокарда и решить вопрос о необходимости аортокоронарного шунтирования.
— Опишите клинику и лечение посттравматической миокар-диодистрофии.
Это повреждение миокарда, связанное с посттравматическими нарушениями метаболизма. Боли не купируются применением нитратов. Характерна синусовая тахикардия, предсерд-ная или желудочковая экстрасистолия и нарушения проводимости; реже наблюдается мерцание или трепетание предсердий. Может выслушиваться короткий систолический шум на верхушке, иногда — ритм галопа. Характерна длительная гипотония.
Болевой синдром купируют нейролептанальгезией: фента-нил 1—2 мл 0,005% раствора с 1—2 мл 0,25% раствора дропе-ридола, разведенными в 20 мл изотонического раствора хлорида натрия внутривенно медленно. Для лечения предсердной эк-страсистолии показан изоптин по 40 мг или тразикор по 20 мг одновременное панангином, учитывая возможную гипокалие-мию. Для устранения ацидоза инфузии 150—200 мл 5% раствора гидрокарбоната натрия, при мерцании или трепетании предсердий — лечение бета-блокаторами. Появление пароксизмальной тахикардии требует внутривенного введения 10—15 мл 10% раствора новокаинамида или 250 мг мекситала.
— Какие симптомы позволяют предполагать ранение средостения?
При проникающих ранениях средостения клиническая картина определяется сопутствующими ранениями органов средостения. Наряду с кровоизлияниями нередко возникает медиас-тинальная эмфизема. Травма симпатического ствола проявляется синдромом Горнера, а ранение возвратного нерва — осиплостью голоса. В результате травмы блуждающего нерва и его ветвей появляется некробиоз эпителия слизистой оболочки бронхов, полнокровие сосудов и острая эмфизема, а затем пневмония. При раздражении блуждающего нерва отмечается гипоксия миокарда.
— Что такое хилоторакс?
Это скопление лимфы (молочно-белой жидкости, окрашиваемой Суданом Ш при содержании нейтрального жира более 0,5 г/100 мл) в плевральной полости при повреждении грудного лимфатического протока в случаях проникающих ранений средостения. В большей части случаев дефекты грудного лимфатического протока закрываются самостоятельно. Рекомендацию “ничего внутрь” с инфузиями незаменимых аминокислот вплоть до выздоровления на практике осуществить невозможно.
Лечение начинают с ежедневных плевральных пункций, при этом нередко расправленное легкое прикрывает и сдавливает поврежденный участок протока, способствуя закрытию свища. Удаляемую из полости плевры лимфу рекомендуется вводить больным внутривенно или внутрикостно. Если истечение лимфы продолжается более 14 суток, возникают показания к перевязке грудного лимфатического протока. Торакотомию производят на стороне хилоторакса, хотя многие хирурги рекоменду-
ют правосторонний доступ и перевязку протока непосредственно над диафрагмой.
— Опишите синдром травматической асфиксии.
Травматическая асфиксия возникает при сдавлении грудной клетки. Лицо, шея и верхняя половина груди имеют синюшную или багровую окраску вследствие нарушения венозного оттока из системы верхней полой вены. Характерны также точечные кровоизлияния в кожу, слизистые оболочки, под конъюнктиву и во внутренних органах, прежде всего в головном мозге. В остром периоде отмечается неврологическая симптоматика: потеря сознания, психические нарушения, эпилептические припадки, которые обычно исчезают в течение суток. Дыхание поверхностное, частое, в тяжелых случаях вплоть до остановки. Сам по себе цианоз верхней половины туловища не является показателем дыхательной недостаточности, в таких случаях перевод пострадавшего на ИВЛ позволяет легко пропустить другие угрожающие жизни состояния.
Лечение в легких случаях — покой, лед на голову, при возбуждении вводят седативные средства (седуксен, реланиум); в случаях средней тяжести — возвышенное положение, ингаляции кислорода, сердечные средства; в тяжелых — ИВЛ, гипертонические растворы глюкозы, лазикс 40—80 мг для предупреждения отека легких и уменьшения отека мозга.
— Что является основным показанием для торакотомии при проникающем ранении грудной клетки?
Продолжающееся кровотечение в плевральную полость.
— Что может вызвать перфорацию пищевода?
Инородные тела самая частая причина перфорации пищевода. Далее идут: эрозия опухоли* инструментальные исследования и бужирование, сильная рвота.
— Опишите спонтанный разрыв пищевода.
Факторами, предрасполагающими к спонтанному разрыву пищевода, являются переедание и рвота. Во время рвотных движений происходит одновременное раскрытие эзофагокар-диального сфинктера, напряжение мышц брюшного пресса, сокращение диафрагмы и мышечной оболочки желудка, гло-точно-пищеводный сфинктер остается закрытым. Возникающее высокое давление в пищеводе приводит к продольному или поперечному разрыву его стенки, чаще непосредственно над диафрагмой (заднелевой в 95%, правой в 5% случаев), разрывы могут переходить на стенку желудка.
— Что является характерными рентгенологическими признаками перфорации пищевода?
Расширение тени средостения, наличие газа в средостении и мягких тканях шеи, выхождение контрастного вещества за пределы пищевода.
— Из каких клинических признаков складывается картина разрыва грудного отдела пищевода?
Острая боль в грудной клетке с иррадиацией по межребе-рью, наличие крепитации на шее, гнусавость голоса, быстро появляющаяся лихорадка.
— Опишите принципы лечения повреждений пищевода.
Лечение в раннем периоде преследует цель ушивания раны, для чего обнажают пищевод в области его повреждения правосторонней (при повреждении верхней и средней третей) или левосторонней торакотомией, иссекают края и накладывают швы в два этажа. Полностью исключают питание через рот, лучше наложением гастростомы. При невозможности ушить рану пищевода накладывают гастростому и дренируют средостение. Заживление в этом случае идет по типу вторичного натяжения.
— Какая симптоматика может быть при торакоабдоминаьных ранениях?
Со стороны органов грудной клетки: кровохарканье, пневмоторакс, гемоторакс, подкожная эмфизема, одышка, боли в груди, кашель.
Со стороны органов брюшной полости: боли в животе с иррадиацией в плечо, боли при пальпации и напряжение брюшной стенки, тошнота, рвота, свободная жидкость и газ в брюшной полости, выпадение сальника или внутренних органов в грудную полость.
— Какие группы больных с торакоабдоминальными ранениями можно выделить?
Пострадавшие с преобладанием симптомов повреждений органов живота (42%), с преобладанием симптомов повреждений органов груди (10—12%), с выраженными симптомами повреждений органов груди и живота (48%).
В клинической картине первой группы выступают признаки ранений полых и паренхиматозных органов, кровопотери и шока. Во второй группе превалируют признаки дыхательных и сердечно-сосудистых расстройств, что связано со значительным
повреждением легочной ткани и внутриплевральным кровотечением. Пациенты третьей группы обычно поступают в тяжелом или крайне тяжелом состоянии, выражены дыхательные и сердечно-сосудистые расстройства на фоне отчетливых признаков перитонита, массивной кровопотери и шока. — Опишите принципы хирургической тактики при торакоабдомннальных ранениях.
Большинству (85,5%) пострадавших с сочетанной травмой груди и живота приходится выполнять лапаротомию, но с обязательным предварительным дренированием полости/полостей плевры.
В типичных случаях лапаротомия складывается из следующих моментов: удаления патологического экссудат из брюшной полости; выявления источников кровотечения “перитонита; остановки внутрибрюшного кровотечения; ушивания ран полых и паренхиматозных органов; дренирования тонкой кишки (по показаниям); санации брюшной полости и выполнения мероприятий, обеспечивающих продленную ее перфузию или повторные санации в послеоперационном периоде. Непременным условием завершенности операции является надежное закрытие раны диафрагмы.
В первую очередь следует найти источник кровотечения и устранить его, лишь после этого можно продолжить ревизию брюшной полости для выявления повреждения полых органов. В случае выраженной гипотонии позволительно прибегнуть к временной остановке кровотечения тампонадой или наложением зажимов. Операцию продолжают после восполнения кровопотери и стабилизации гемодинамики. Очаг кровотечецда легко отыскивают по зоне скопления сгустков крови, так лак в этом месте их всегда больше, а сама зона часто прикрыта фиксированными сгустками крови.
Далее осматривают правый и левый кудолы диафрагмы, печень, желчный пузырь, внепеченочные желчные протоки, двенадцатиперстную кишку, желудок и селезенку. Для ревизии задней стенки желудка и поджелудочной железы рассекают желудочно-ободочную связку. Затем обследуют тонкую, толстую кишку, мезоколон, органы малого таза. Обнаруженные дефекты в полых органах покрываются влажными салфетками и зажимаются кишечными зажимами. Характер хирургического пособия будет решен после окончательной ревизии органов брюшной полости. Устранять повреждения следует наи-
более простым н быстрым способом. Обширные резекции и экстирпации органов в условиях тяжелых сочетанных повреждений и раневого перитонита следует применять только как вынужденное исключение. К месту операции подводят дренажи.
Если раневой канал уходит в забрюшинное пространство, ревизуют почки, мочеточники, крупные сосуды и забрюшин-ную часть двенадцатиперстной кишки. Большие напряженные гематомы в области почек, ниже корня брыжейки ободочной кишки обычно являются следствием разрыва почки, нижней полой вены, подвздошных сосудов. Ревизия их обязательна, и хирург должен быть готов к остановке внезапного сильного кровотечения.
Вопросы реинфузии излившейся крови решаются совместно с анестезиологом после оценки ее на инфицирование.
С целью санации полости брюшины ее многократно промывают 8—10 л теплого изотонического раствора хлорида натрия, стараясь по возможности полностью вымыть кровь, фибрин, кишечное содержимое, желчь, гной. Декомпрессия тонкой кишки показана при выраженном парезе на фоне перитонита, множественных повреждениях кишечника, повреждениях поджелудочной железы. Достигнуть окончательной санации брюшной полости во время лапаротомии, как правило, не удается. В таких случаях полезным оказывается применение фракционной перитонеальной перфузии или вшивание змейки.
— В каких случаях торакоабдоминальных ранений показана торакотомия?
Торакотомия при сочетанных повреждениях может стать составной частью хирургического лечения относительно небольшой группы пострадавших (13,5%). Очередность широкой то-ракотомии (до лапаротомии) зависит от доминирующего повреждения органов груди. Они показаны в случаях оживления пострадавшего (остановка сердца, профузное внутриплевраль-ное кровотечение, быстро нарастающий клапанный пневмоторакс, несмотря на дренирование плевральной полости). У ряда пострадавших возникает надобность в торакотомии в течение первых суток. Она показана: при продолжающемся внутриплев-ральном кровотечении (объем кровопотери 200—300 мл/ч), некупируемом клапанном пневмотораксе, открытом пневмотораксе с массивным повреждением легкого, при ранении пищевода.
Лапаротомия, а затем торакотомия могут идти параллельно
в ходе одного наркоза. Однако, несмотря на некоторую стабилизацию функции дыхания и кровообращения на фоне предварительной и продленной во время операции интенсивной терапии, почти у половины пострадавших в ходе торакотомии отмечается крайне нестабильная гемодинамика. В раннем послеоперационном периоде, даже при сравнительно небольших внут-ригрудных вмешательствах у 35—40% подобных пациентов прогрессирует сердечная слабость, часто некупирующаяся медикаментозными средствами. Откладывание ряда вмешательств на органах груди (открытый пневмоторакс, некупируемый дренированием пневмоторакс, свернувшийся гемоторакс, разрушение части легкого без клинически значимого кровотечения) на более продолжительное время способствует уменьшению летальности на 15% и более.
Использование эндохирургических технологий позволяет более чем у 90% пострадавших не только визуально оценить характер и степень повреждения органов грудной полости, но и у большей части (52—54,5%) окончательно остановить кровотечение, ушить ранение легкого, резецировать размозженную его часть и т.д.
— Ножевое ранение грудной клетки в VIII межреберье слева по средне-подмышечной линии получено 40-летним пациентом 8 часов назад. Гемодинамнка стабильная. На рентгенограмме в левой плевральной полости небольшое количество жидкости. Ваша тактика?
Общее состояние пострадавшего и результаты рентгенографии, казалось бы, позволяют обойтись плевральной пункцией. Однако все ранения грудной клетки ниже VII ребра несут потенциальную опасность повреждения диафрагмы и зорганов брюшной полости. Для исключения этого показана яршеко-пия.
— Назовите наиболее часто встречающиеся показания к рето-ракотомии и повторным операциям на легких.
Кровотечение в плевральную полость без образования сгустков, свернувшийся гемоторакс, негерметичность оставшейся части легкого или культи бронха, острые эмпиемы плевры, инородные тела, нарушения кровообращения в оставшейся части легкого.
— Какие противопоказания к реторакотомии?
Противопоказания очень ограничены и условны. От реторакотомии следует воздержаться, если имеется нагноение раны,
пневмония в контрлатеральном легком, выраженные нарушения сердечной деятельности.
— Какое из перечисленных осложнений является абсолютным показанием для реторакотомии: напряженный пневмоторакс, ателектаз легкого, внутриплевральное кровотечение, несостоятельность культи бронха?
Внутриплевральное кровотечение, все остальное можно лечить малоинвазивными методами: дренированием плевральной полости или эндобронхиально.
6. Заболевания молочной железы (кроме рака)
— Что такое молочная железа?
Это трубчато-альвеолярная железа, производное эпидермиса. Развитие железы зависит от гормонов половой сферы, секреция происходит по апокриновому типу. Жиры секретируют-ся вместе с фрагментами клеточной мембраны и цитоплазмы, белки высвобождаются путем экзоцитоза. Во время полового созревания формируются выводные протоки, а секреторные отделы — во время беременности.
Паренхима состоит из 15—20 отдельных трубчато-альвео-лярных желез, открывающихся собственными выводными протоками на вершине соска. Сосок окружен ареолой.
Доли (сегменты) представлены 20—40 дольками, состоящими из 10—100 альвеол.
— Когда формируются секреторные отделы молочной железы?
Под влиянием прогестерона в сочетании с эстрогенами, про-лактином и соматомаммотропином начинается дифференциров-ка секреторных отделов молочной железы. Уже на третьем месяце беременности появляются первые альвеолы.
— Какие методы исследования могут быть использованы в диагностике патологии молочной железы?
Цитологическое исследование выделений из сосков или пун-ктата объемных образований в молочной железе проводят для ранней диагностики рака.
Термография. Над доброкачественными и злокачественны-
ми образованиями температура выше, чем над здоровой тканью.
Бесконтрастная маммография проводится в прямой или . боковой проекциях или прицельно.
Контрастная маммография показана при выделении патологического секрета из протоков молочной железы.
Другие исследования: УЗИ, радиоизотопное сканирование, лимфография, флебография.
— Что такое мастодиния?
Масталгия (болезнь Купера) — боль в молочной железе. Причина — циклическое нагрубание желез, обусловленное венозным застоем и отечностью стромы перед менструацией. Железа может увеличиваться в объеме на 15%. Терапия: не-стероидные противовоспалительные средства, диуретики, нор-колут, прегнин, парлодел.
— Что такое фиброаденома?
Состояние, развивающееся у женщин моложе 35 лет, у 10— 15% пациенток — множественные фиброаденомы. Определяют плотно-эластическое образование размерами 1—4 см, не спаянное с окружающими тканями. При сомнительном диагнозе показана расширенная биопсия. Наблюдению подлежат пациентки в пубертатном периоде. Вероятность малигнизации не превышает 1 %.
— Дайте характеристику листовидной фиброаденоме.
Это гигантская фиброаденома, состоящая из большего числа клеточных компонентов, чем обычная фиброаденома. Ма-лигнизируется редко. Лечение — широкое местное иссечение. При неадекватном иссечении опухоль имеет тенденцию к местному рецидивированию.
— Что такое мастопатия?
Фиброзно-кистозная болезнь, характеризующаяся спектром пролиферативных и регрессивных изменений ткани железы с нарушением соотношения эпителиального и соединительнотканного компонентов. Пролиферативные изменения включают гиперплазию, пролиферацию долек, протоков, соединительной ткани, а регрессивные процессы — атрофию, фиброз, образование кист.
Мастопатия возникает у 30—40% женщин, пик заболеваемости — 45 лет. Риск развития рака при гиперпластических про-
цессах возрастает в 2,6 раза, при атипических изменениях — в 6 раз.
— Приведите классификацию фиброзно-кнстозной пастопатии.
Диффузная с преобладанием: а) железистого, б) фиброзного, в) кистозного компонента; смешанная форма; узловая форма.
— Каковы этиология и патогенез мастопатпй?
Ведущая роль отводится гормональным нарушениям.
— Опишите фиброзно-кистозную мастопатию с преобладанием железистого компонента.
Высокодифференцированная неосумкованная гиперплазия долек железы. Проявляется болезненностью, нагрубанием и диффузным уплотнением всей железы или ее участка. Границы уплотнения плавно переходят в окружающие ткани. Проявленя усиливаются в предменструальный период. Чаще наблюдается в конце периода полового созревания, а также у женщин на начальных сроках беременности как преходящее состояние. На рентгенограмме — множественные тени неправильной формы с нечеткими границами.
— Какова клиника фиброзно-кистозной мастопатии с преобладанием фиброза?
Фиброз междольковой соединительной ткани, пролиферация внутрипротоковой ткани и сужение просвета протока железы, вплоть до полной облитерации. В связи с этим появляется болезненность, при пальпации определяют уплотненные, тяжистые участки. На рентгенограмме — пласты плотных гомогенных участков с выраженной тяжистостью.
— Опишите фиброзно-кистозную мастопатию с преобладанием кистозного компонента.
Множественные кистозные образования эластической консистенции, хорошо отграниченные от окружающей ткани железы, появляется болезненность, усиливающаяся перед менструацией. Морфологическая картина: множество кист, образующихся из атрофированных долек и расширенных протоков молочной железы. На рентгенограмме — крупнопетлистый рисунок с множественными просветлениями диаметром от 0,3 до 6 см с четкими контурами.
— Дайте определение смешанной и узловой формам мастопатии.
Смешанная форма — гиперплазия долек, склероз внутри-
дольковой и междольковой соединительной ткани и атрофия альвеол с расширением протоков и превращением их в кистоз-ные образования.
Изменения носят локальный характер (одиночные или множественные узлы). При пальпации определяются отдельные уплотнения без четких границ, не спаянные с кожей, увеличивающиеся накануне и уменьшающиеся после окончания менструации.
— В чем состоят принципы консервативного лечения масто-патий?
Гестагены (производные норэстистерона и прогестерона), андрогены (производные тестостерона), антиэстрогены (тамок-сифен), антипролактиновые препараты (бромокриптин), микродозы йода, витамины. Исключить из пищи метилксантины — чай, кофе, шоколад.
— В каких случаях показана эксцизнонная биопсия?
Если образование рецидивирует или не исчезает полностью; имеются геморрагического характера выделения из соска; если в выделениях из соска выявлены подозрительные на рак клетки.
— В каких случаях показана простая мастэктомия?
Простая мастэктомия показана профилактически пациенткам с плотным фиброзным образованием, содержащим атипические клетки, при отягощенном семейном анамнезе.
— Опишите лактационный мастит.
Это воспалительный процесс в период лактации, 90% всех маститов. Возбудители — стрептококки, стафилококки, реже — другая инфекция. Предрасполагающие факторы: трещины сосков, застой молока, гнойные заболевания кожи молочной железы.
— Что такое серозный острый (начинающийся) мастит?
Клиника: острое внезапное начало, лихорадка, боли в железе, определяется инфильтрат с нечеткими границами, кожа над ним гиперемирована; лимфангоит, регионарный лимфаденит.
Лечение: повязка, подвешивающая молочную железу, сухое тепло, обязательно сцеживание молока. Ретромаммарная новокаиновая блокада. Антибиотики или сульфаниламиды (при прогнозировании нагноения), кормление грудью в этом случае прекратить.
Если сцеживание молока невозможно, прибегают к подав-
лению или торможению лактации бромокрипнином (парлодел) по 0,005 г 2 раза в день от 4 до 8 дней.
— Опишите гнойный мастит.
Абсцедирующий мастит: лихорадка, озноб, боль, размягчение инфильтрата с образованием абсцесса.
Флегмонозный мастит: тяжелое состояние, лихорадка, молочная железа резко увеличена, пастозна, инфильтрат без резких границ занимает большую часть или всю железу. Кожа гиперемирована, отечна. Лимфангоит.
Лечение хирургическое. Разрезы делают в радиальном направлении, при ретромаммарном гнойнике — полукруглый по кожной складке.
— Какие причины могут привести к появлению выделений из соска?
Интрадуктальная папиллома — доброкачественное заболевание, чаще локализуется в субареолярном пространстве, главная причина выделений из соска. Выделения спонтанные, се-розно-геморрагические, односторонние, как правило, из устья одного протока. Маммограмма показана для исключения другой патологии. Иссечение пораженного протока — лечебная и диагностическая процедура.
Опухоли молочной железы могут быть причиной выделений из соска.
— Что такое галакторея и галактоцеле?
Выделения молока у нерожавших женщин часто наблюдается при заболеваниях гипофиза, аденома передней доли приводит к гиперпролактинемии.
Галактоцеле — простая киста, заполненная молоком.
— Что такое болезнь Мондора?
Это флебит торакоэпигастральной вены, который излечивается самостоятельно. Нередко в литературе болезнью Мондора называют диссеминированный тромбофлебит, как симптом проявления рака поджелудочной железы, рака желудка или легкого.
— Опишите микромастню и ее лечение.
Микромастия — гипоплазия, недоразвитие молочных желез. Для лечения используют эндопротезы, наполненные силиконовым гелем, имплантаты с нагнетаемым в них физиологическим раствором, имплантаты из полиуретана, эндопротезы
из гидрогеля. Их помещают как под железу, так и под большую грудную мышцу.
Наиболее опасные осложнения, угрожающие исходу всего вмешательства, — отторжение протеза и капсульная контрактура. Раннее отторжение протеза обычно бывает следствием технической ошибки: инфицирование, образование гематомы или серомы. Капсульная контрактура чаще возникает при суб-гландулярном положении имплантата. Лечение в ранних стадиях может быть лекарственным и механическим (массаж, давящий бюстгальтер и др.). При контрактурах III — IV стадии необходима капсулотомия — вскрытие капсулы и ее удаление.
— Приведите описание макромастии и ее лечение.
Макромастия — патологическое увеличение молочных желез. Мастоптоз — потеря формы, опущение молочных желез под действием собственной тяжести, обусловленное снижением эластичности тканей.
Лечение заключается в резекции ткани молочной железы под кожей (редукционная маммопластика), транспозиция ареолы вверх и устранение образовавшихся дефектов. Все удаленные ткани отправляются на гистологическое исследование. Наиболее типичные осложнения — гематомы, инфицирование, некрозы.
— В чем состоят принципы реконструкции молочной железы после мастэктомии?
Реконструкция молочной железы — альтернатива синтетическим протезам, носимым под бюстгальтером.
Эндопротез применяют при сохраненных свойствах и достаточной поверхности мягких тканей и большой грудной мышцы. Растяжение тканей применяют при ограниченном количестве мягких тканей. Для формирования молочной железы применяют специальные расширители — тканевые экспандеры (си-ластиковая или латексная камера, соединенная с двухкамерным резервуаром, снабженным клапаном, резервуар постепенно наполняют изотоническим раствором). Через некоторое время после того, как расширитель займет определенный объем, его заменяют постоянным протезом.
Кожно-мышечный лоскут на питающей ножке из широчайшей мышцы спины (с синтетическим имплантатом или без него) или из поперечной и прямой мышц живота применяют при малом объеме и измененных свойствах мягких тканей (после радикальной мастэктомии).
Полная реконструкция лоскутом (fleur-de-lis) из широчайшей мышцы спины (предполагает дополнительную установку эндопротеза) или лоскута из поперечной и прямой мышц живота позволяет сформировать грудную железу без применения имплантата. Иногда применяют свободный кожно-мышечный лоскут из большой ягодичной мышцы. Для достижения симметричности выполняют маммопексию или коррегирующую операцию на другой молочной железе.
Реконструкцию соска и ареолы выполняют на втором этапе лечения. Сосок восстанавливают из местных тканей, ареолу — при помощи кожных трансплантатов из более темной кожи (противоположная ареола, большая половая губа, область ануса).
— Какие причины гинекомастин?
Увеличение молочных желез у мужчин может быть следствием многих причин: пшогонадизм гипергонадотропный (первичный) или гипогонадотропный (вторичный) сочетается с ги-некомастией; возобновление питания после голодания часто приводит к преходящей гинекомастии (возобновление секреции ранее ингибированных гонадотрошшов и стероидов и снижение активации гормонов печенью при голодании); алкогольный цирроз (алкоголь ингибирует продукцию тестостерона яичками и гонадотропинов гипофизом, а также увеличивает метаболизм тестостерона в печени); хроническая почечная недостаточность (повышение соотношения эстрогенов и андрогенов). Лекарственные препараты могут вызывать увеличение грудных желез: эстрогены (непосредственно стимулируют молочную железу); спиронолактон, циметидин и дигиталис (они ин-гибируют действие андрогенов, вытесняя дигидротестостерон из его внутриклеточного рецептора); другие лекарства — фено-тиазины, трициклические антидепрессанты, метилдофа, резерпин и изониазид. Марихуана связывается с рецепторами эстрогена и может вызывать гинекомастию за счет прямого эстро-генного эффекта. Опухоли могут быть причиной гинекомастии (опухоли надпочечников и яичек вызывают гинекомастию за счет продукции эстрогена). При гипертиреозе увеличивается превращение андрогенов в эстрогены в тканях и возрастает уровень циркулирующего глобулина, связывающего половые гормоны, что повышает соотношение эстрогенов к андрогенам. Эти гормональные изменения могут вызвать гинекомастию у мужчин с гипертиреозом. К такому же результату приводит и
первичный гипотиреоз, вследствие значительного увеличения уровня ТТГ и содружественного увеличения секреции пролак-тина.
— С чем проводят дифференциальный диагноз гинекомастии? Дифференциальный диагноз в первую очередь проводят с карциномой, где клиническая картина представлена односторонним безболезненным образованием. Прогноз хуже, чем у женщин. При первой стадии 10-летняя выживаемость составляет 38%, при второй — 10%, при третьей и четвертой — 0%. Радикальная мастэктомия — метод выбора. Модификационную радикальную мастэктомию выполняют при отсутствии пораженная большой грудной мышцы. Кастрация — мера эндокринного контроля.
— Какое лечение проводят при пубертатной гинекомастии?
В возрасте 12—15 лет примерно у двух третей здоровых мальчиков наблюдают некоторую степень гинекомастии, обычно в виде маленького плотного субареолярного узелка, исчезающего в большинстве случаев в течение 1—2 лет. При стойком увеличении применяют даназол — слабый синтетический андро-ген или антиэстроген тамоксифен. При неэффективности лечения и наличии психологического дискомфорта показана редукционная маммопластика. |