|
ХИРУРГИЯ ОРГАНОВ БРЮШНОЙ ПОЛОСТИ
1. Грыжи живота
— Какие факторы предрасполагают к возникновению брюшных грыж?
Особенности анатомического строения передней брюшной стенки в местах возникновения грыж, пожилой возраст, прогрессирующее похудание, тяжелая физическая работа, заболевания, вызывающие повышение внутрибрюшного давления.
— Что такое полная н неполная грыжи?
Полная грыжа (hernia completes) — грыжевой мешок и его содержимое выходят через дефект в брюшной стенке. Неполная грыжа (hernia incompletus) — в брюшной стенке имеется дефект, но грыжевой мешок с содержимым пока еще не вышел за пределы брюшной стенки.
— Какое анатомическое образование позволяет дифференцировать косую паховую грыжу от прямой?
Паховый канал соединяет внутреннее и наружное паховые кольца. Передняя стенка канала сформирована апоневрозом наружной косой мышцы живота. Задняя стенка канала образована поперечной фасцией и апоневрозом. В пределах задней стенки канала существует треугольник Хессельбаха, ограниченный латерально нижней надчревной артерией, снизу — пупар-товой связкой, а сверху и медиально — поперечной фасцией и краем влагалища прямой мышцы живота. Косая паховая грыжа проходит через внутреннее кольцо (латеральнее нижней надчревной артерии) и затем следует вниз по просвету канала.
Прямая паховая грыжа возникает на дне канала в треугольнике Хессельбаха (медиальнее нижней надчревной артерии) вследствие приобретенной слабости тканей. Таким образом, нижняя надчревная артерия — анатомическая граница, разделяющая прямую и косую паховые грыжи.
— Что такое грыжа Литтре?
Это грыжа передней брюшной стенки, содержащая врожденный дивертикул подвздошной кишки. Дивертикул Мекке-ля может находиться в грыжевом мешке в свободном состоянии, либо сращен с ним. Во врожденных паховых грыжах иногда наблюдается сращение дивертикула с яичком.
— От чего зависит невправимость грыжи?
Невправимая грыжа (hernia irreponibilis) возникает при образовании сращений между грыжевым мешком и органами, находящимися в нем. Невправимость содержимого наружных брюшных грыж может быть полной или частичной. Травмати-зация кишечных петель и сальника, вышедших в грыжевой мешок, приводит к нарушениям кровоснабжения и лимфообращения, образуется фибринозный выпот с последующим образованием плотных и обширных сращений.
— С чем следует дифференцировать паховую грыжу?
С водянкой яичка, с паховым лимфаденитом, с варикозным расширением вен семенного канатика, с водянкой семенного канатика.
— Что помогает проведению дифференциальной диагностики между пахово-мошоночной грыжей и водянкой оболочек яичка?
Трансиллюминация и УЗИ позволяют полностью исключить водянку яичка.
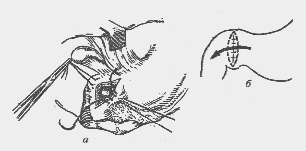
— При каких грыжах органы могут составлять часть стенки грыжевого мешка?
При скользящих грыжах (рис. 4) (hernia inguinalis labentes) часть стенки грыжевого мешка могут составлять мочевой пузырь, слепая кишка, женские поло-
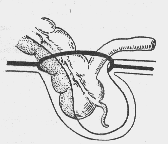
Рис. 4. Скользящая грыжа восходящей кишки (схема)
вые органы (яичники, трубы, матка). Более редко наблюдается соскальзывание восходящей ободочной, нисходящей ободочной и сигмовидной кишок, мочеточников и почек.
— Какие признаки характерны для скользящей паховой грыжи с выхождением мочевого пузыря?
Наличие болей в надлобковой области, учащенное мочеиспускание и прерывность его, рези в мочеиспускательном канале, появление позывов на мочеиспускание при пальпации грыжевого выпячивания.
— Какие осложнения возможны при операции по поводу паховой грыжи?
Повреждения сосудов, ранение нервов брюшной стенки, пересечение семявыносящего протока, ранение кишки, ранение мочевого пузыря.
— У кого чаще встречаются бедренные грыжи?
У многорожавших женщин.
— Как по отношению бедренных сосудов располагается шейка мешка бедренной грыжи?
Шейка мешка бедреной грыжи располагается медиальнее бедренных сосудов, с латеральной стороны мешок бедренной грыжи граничит с бедренной веной.
— Какие грыжи требуют первоочередной профилактической операции в связи с частыми ущемлениями?
Бедренные грыжи ущемляются чаще грыж других локализаций (от 29 до 55 %) в связи с анатомическими особенностями бедренного канала. Сдавление грыжевого содержимого острым краем медиально-лакунарной связки при бедренных грыжах может быстро привести к некрозу.
— Что является ранними признаками ущемления грыж брюшной стенки?
Ущемленная грыжа (hernia incarcerata) имеет характерную клиническую картину: острое начало, резкие боли в животе и в области грыжевого выпячивания, увеличение грыжи в размерах и ее невправимость, отрицательный симптом кашлевого толчка.
— Какие различают виды ущемлений?
По механизму возникновения различают эластическое, каловое и смешанное ущемление.
Эластическое ущемление происходит в момент внезапного повышения внутрибрюшного давления при физической нагруз-
ке, кашле, натуживании и др. Перерастянутые грыжевые ворота пропускают больше чем обычно внутренних органов, а возвращение грыжевых ворот в прежнее состояние приводит к ущемлению содержимого грыжи снаружи.
Каловое ущемление возникает при ослаблении перистальтики кишечника, чаще наблюдается у лиц пожилого возраста. Вследствие скопления большого количества кишечного содержимого в кишке, находящейся в грыжевом мешке, происходит сдавление отводящей петли этой кишки, затем усиливается давление грыжевых ворот на содержимое грыжи и к каловому ущемлению присоединяется эластическое, таким образом возникает смешанная форма ущемления.
— Что такое ложное ущемление?
При острых заболеваниях органов брюшной полости экссудат, попадая в грыжевой мешок неущемленной грыжи, вызывает в ней развитие воспаления. Грыжевое выпячивание увеличивается в размерах, становится болезненным и напряженным, что соответствует признакам ущемления грыжи.
— Что такое грыжа Рихтера (рис. 5)?
Это ущемленная грыжа живота. При пристеночном ущемлении в грыжевой мешок попадает и ущемляется не вся петля кишки, а лишь часть ее стенки по противобрыжеечному краю. Трудности диагностики связаны с отсутствием клиники кишечной непроходимости и небольшими размерами грыжи, которую нелегко обнаружить, особенно у тучных больных.
— Опишите воспаление грыжи.
Воспаление грыжи возникает вследствие ннфицирования грыжевого мешка изнутри при остром воспалении органа, находящегося внутри мешка. При воспалении грыжи, вызванном инфицированием со стороны органов брюшной полости, ухудшается общее состояние больных, появляется лихорадка, ознобы, рвота, задержка стула и газов. Грыжа увеличивается в
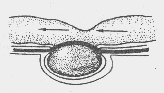
Рис. 5. Пристеночное ущемление (схема)
размерах в результате отека и инфильтрации тканей, появляется гиперемия кожи. Лечение — экстренная операция.
Источником инфицирования грыжи могут быть воспалительные процессы на кожных покровах грыжи (фурункул), повреждения кожи (мацерация, ссадины и пр.). В таких случаях гры-жесечение может быть произведено только после ликвидации воспалительных процессов на коже.
— В чем особенности ретроградного ущемления кишки?
Ретроградное ущемление (hernia Maydl) (рис. 6) встречается редко. При этой форме ущемляется не только брыжейка находящейся в грыжевом мешке петли, но и брыжейка кишки, находящейся в брюшной полости (W-образ-ное ущемление). Ретроградное ущемление возникает, когда в грыжевом мешке расположены несколько кишечных петель, а промежуточные, связывающие их петли находятся в брюшной полости. Ущемлению в большей степени подвергаются связующие кишечные петли, расположенные выше ущемляющего кольца, в
них раньше начинается некроз. В это время кишечные петли, находящиеся в грыжевом мешке, могут быть жизнеспособными.
— С каких анатомических структур начинаются некротические изменения в стенке ущемленной кишки?
Слизистая оболочка кишечника в условиях физиологического покоя получает 38% притекающей к кишечнику крови, в условиях пищеварения кровоток возрастает на 71%. Поэтому некротические поражения начинаются с поверхностных слоев слизистой оболочки, охватывая в дальнейшем все слои кишечной стенки изнутри наружу.
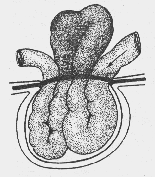
Рис. 6. Ретроградное ущемление (схема)
— Могут ли быть противопоказания для хирургического лечения ущемленной грыжи?
Противопоказаний быть не может. Ущемленная грыжа подлежит немедленному оперативному лечению вне зависимости от сроков, разновидности и локализации ущемления. Некроз ущемленного органа обрекает больных на гибель. Объем вмешательства может быть различным: от рассечения ущемляющего кольца до классического грыжесечения с пластическим закрытием грыжевых ворот.
— Опишите этапы лечения ущемленных грыж.
Первый этап — послойное рассечение тканей до апоневроза и обнажение грыжевого мешка. Второй — вскрытие грыжевого мешка и удаление “грыжевой воды”. Третий этап — рассечение ущемляющего кольца (при бедренных грыжах — медиально от шейки грыжевого мешка, при пупочных грыжах — в поперечном направлении). Четвертый этап — определение жизнеспособности ущемленных органов. Это наиболее ответственный этап. Пятый — резекция нежизнеспособных органов (тонкую кишку резецируют от зоны некроза на 30—40 см в прокси-мальном и 15—20 см дистальном направлениях; сальник резецируют отдельными участками без образования большой общей культи; при некрозе слепой кишки из срединной лапаро-томии выполняют резекцию правой половины толстой кишки с наложением илеотрансверзоанастомоза; при некрозе стенки мочевого пузыря выполняют резекцию его с наложением эпи-цистостомы). Шестой этап — при выборе метода пластики грыжевых ворот следует отдать предпочтение наиболее простым.
— Чем отличаются хирургические элементы обработки грыжевого мешка при ущемленной и неущемленной грыжах?
Если при неосложненной грыже вначале рассекают паховое кольцо, а затем выделяют и обрабатывают грыжевой мешок, то при ущемленной грыже необходимо вначале вскрыть грыжевой мешок и осмотреть ущемленные органы, и только после этого рассечь ущемляющее кольцо.
— Какие органы брюшной полости могут быть содержимым мешка при ущемленной паховой грыже?
Тонкая кишка и меккелев дивертикул, ситовидная кишка и сальник, слепая кишка и червеобразный отросток, маточные трубы и яичники. Содержимым грыжи не могут быть желудок и желчный пузырь.
— В чем состоит тактика хирурга при самопроизвольном вправлении ущемленной грыжи?
Необходимо организовать тщательное наблюдение за больным в условиях стационара. Оперировать таких больных следует лишь при осложнениях после бывшего ущемления. Если в последующие 1—2 суток у больного повышается температура, развиватся тахикардия, сохраняется болезненность в животе, появляются симптомы раздражения брюшины и развивающейся интоксикации, то производят экстренную срединную ла-паротомию и резецируют ущемленный орган. Сопутствующего грыжесечения в этом случае не производят. При отсутствии осложнений операцию целесообразно произвести через несколько дней в “холодном” периоде.
— Какие осложнения могут возникнуть в отдаленном периоде после самопроизвольного вправления грыжи? Поздние осложнения характеризуются признаками хронической кишечной непроходимости, которая возникает в результате образования спаек кишечных петель между собой, с другими органами, с париетальной брюшиной и развития рубцо-вых стриктур, суживающих просвет кишки. Образование руб-цовых стриктур кишечника происходит на месте отторжения некротизированной слизистой оболочки с последующим развитием соединительной ткани и ее рубцеванием.
— С чем необходимо дифференцировать ущемленную бедренную грыжу?
С липомой, холодным натечником, с ущемленной паховой грыжей, с острым тромбофлебитом варикозного узла в области наружного отверстия бедренного канала.
— Опишите тактику хирурга при флегмоне грыжевого мешка.
При флегмоне грыжевого мешка операцию сразу же начинают со срединной лапаротомии под общим обезболиванием. Ущемленный орган в этом случае плотно спаивается с грыжевыми воротами и опасность ускользания его в брюшную полость минимальна. Подходят к ущемленному органу изнутри. Если ущемлена кишка, то ее мобилизуют в принятых пределах и пересекают. Концы ущемленной части кишки прошивают аппаратом или перевязывают лигатурами, а между приводящим и отводящим отделами накладывают анастомоз (лучше конец в конец).
На этом этапе операции может быть осуществлена изоляция полости брюшины от полости грыжевого мешка. Для этого вокруг устья мешка рассекают париетальную брюшину и от-препаровывают ее в стороны на 2 см. Прошивают и пересекают петли кишечника, накладывают анастомоз и над слепыми концами ущемленной кишки, находящейся в грыжевом мешке, сшивают отпрепарованную париетальную брюшину. Таким образом полость брюшины изолируется от полости грыжевого мешка. Рану брюшной стенки ушивают послойно наглухо.
Переходят к вмешательству в области грыжевого выпячивания. Рассекают кожу, клетчатку, вскрывают дно грыжевого мешка, а затем надсекают грыжевые ворота ровно настолько, чтобы можно было извлечь и удалить ущемленный орган, включая слепые концы, оставленные в брюшной полости. Вслед за этим, не выделяя из окружающих тканей грыжевого мешка, прошивают его кисетным швом у шейки и производят тампонаду мешка, чем и заканчивают вмешательство.
Пластика грыжевых ворот в условиях гнойной инфекции категорически противопоказана, не только потому, что она заранее обречена на неудачу, но еще и потому, что может привести к развитию тяжелой флегмоны брюшной стенки.
При гнойном воспалении пупочной грыжи возможно применение циркулярного сквозного способа грыжесечения по Грекову.
— Что способствует образованию послеоперационной грыжи? Послеоперационные грыжи чаще всего образуются в результате гнойного воспаления в ране — раневой инфекции, завершения операции тампонадой и дренированием брюшной полости. Послеоперационный парез, понижение регенерации тканей, повреждение нервных стволов во время операции, неправильная техника ушивания раны, шов неоднородных тканей, интерпозиция жировой клетчатки, нерациональный хирургический доступ, использование несоответствующего характеру операции и быстро рассасывающегося шовного материала также способствуют формированию послеоперационных вентральных грыж.
— Что такое травматические грыжи?
Травматические грыжи возникают в результате травмы живота, сопровождающейся подкожным разрывом подлежащих мышц, фасции и апоневроза. Под влиянием внутрибрюшного давления париетальная брюшина вместе с внутренними органами выпячивается в месте разрыва и образуется грыжа. Трав-
магические грыжи возникают сразу или в;ближайшие дни, могут быть одиночными и множественными. Грыжевое выпячивание появляется при малейшем повышении внутрибрюш-ного давления. Лечение хирургическое или в остром периоде во время операции по поводу повреждения внутренних органов, или после формирования грыжи в отдаленном периоде после травмы.
— Какие внутренние грыжи встречаются наиболее часто?
Грыжи двенадцатиперстно-тощекишечной ямки (ямки Трей-тца), ретродуоденальной ямки (брыжеечные грыжи), карманы брюшины в области слепой или сигмовидной кишки.
— Перечислите редкие виды грыж живота.
Грыжи мечевидного отростка брюшины, полулунной (спи-гилиевой) линии, поясничные, запирательные, промежностные (передние и задние) и седалищные грыжи.
2. Брюшная стенка, брюшина, забрюшинное пространство
— Опишите повреждения брюшной стенки.
Среди повреждений брюшной стенки (без повреждения париетальной брюшины и внутренних органов) выделяют: закрытые (подкожные) повреждения, открытые (колото-резаные раны), огнестрельные раны брюшной стенки, ожоги и инородные тела.
При повреждении тканей брюшной стенки нередко выражены многие симптомы, свойственные и травмам внутренних органов: боль, напряжение мышц брюшной стенки, тошнота и рвота, нарушения функции кишечника. Наибольшее значение в дифференциальной диагностике имеет шок, который не выражен при повреждениях брюшной стенки, и отсутствие тахикардии.
При колото-резаных и огнестрельных ранениях исключительно важным является вопрос о проникновении в брюшную полость. Первичная хирургическая обработка с ревизией раны не всегда способна ответить на этот вопрос. Большей достоверностью обладает УЗИ и особенно лапароскопия. Однако во всех
случаях необходимо исходить из следующих соображений: “при сомнениях вопрос решают в пользу операции”.
Инородные тела. Здесь главным является не качество инородного тела, а его отношение к брюшине и внутренним органам. В качестве инородных тел могут оказаться металлические предметы, кусочки дерева, частицы материи и нитей, подчас совершенно неожиданные предметы, важное значение имеют послеоперационные лигатуры. Следует помнить, что инородные тела могут проникать в брюшную стенку из внутренних органов при спаянии этого органа с париетальной брюшиной и прорыве стенки полого органа в инфильтрат брюшной стенки. Если вокруг инородного тела имеется пиогенная оболочка, ее необходимо иссечь.
— Как лечить острые воспалительные процессы брюшной стенки?
К первичным воспалительным процессам можно отнести нагноение в подкожной жировой клетчатке и флегмону в области влагалища прямой мышцы живота. Вторичные воспалительные процессы могут быть следствием перехода воспаления на брюшную стенку при остеомиелите костей таза, туберкулезе, натечных абсцессах грудной клетки, паранефритах и др. Лечение следует начинать с антибиотикотерапии и применения тепла. Вскрытие гнойников проводится по общим правилам. Газовая флегмона брюшной стенки наиболее опасное осложнение гнойно-гнилостного процесса вокруг слепой кишки при гангренозном аппендиците, гнилостной паракольной инфекции, перфорации кишечника или желчных путей в заб-рюшинную клетчатку. Спасение больного зависит от раннего распознавания, быстрого и широкого рассечения и иссечения распадающихся анаэробно-инфицированных тканей, произведенного во многих местах брюшной стенки, применения антибиотиков, баротерапии и др.
— Какие опухоли встречаются в брюшной стенке?
В брюшной стенке бывают доброкачественные и злокачественные опухоли: фибромы, нейрофибромы, рабдомиомы, десмоиды. Злокачественные опухоли большей частью бывают вторичными: метастазы рака желудка в область пупка, метастазы меланомы и др. Предбрюшинные липомы часто дают начало грыжам белой линии живота. Опухоль брюшной стенки легко дифференцируется от опухолей брюшной полости при напряжении мышц живота. Лечение хирургическое. — Дайте характеристику симптому боли в животе.
Одним из основных симптомов заболеваний органов брюшной полости является боль. По происхождению различают боли висцеральные, соматические и висцеросоматические. Болевое раздражение возникает при возбуждении болевых рецепторов или при воздействии на чувствительные нервные волокна на пути от рецепторов к зрительному бугру. Причинами боли являются: воспаление, ишемия, механическая травма, изменение кислотно-основного состояния и осмолярности. В механизме боли участвуют гистамин, серотонин, плазмокинин.
Висцеральная боль исходит из органов брюшной полости, иннервируемых ветвями вегетативной нервной системы. Висцеральную боль вызывают растяжение, вздутие полых органов брюшной полости и мочевыделительной системы, растяжение оболочек паренхиматозных органов.
Соматическая боль возникает при раздражении чувствительных волокон межреберных нервов и при раздражении диафраг-мального нерва. Соматическую боль вызывают: воспалительная или опухолевая инфильтрация брюшины; раздражение брюшины желудочным, кишечным, панкреатическим соком, желчью, кровью, мочой, бактериальными токсинами; повреждения межреберных нервов вне брюшины (гематома, инфильтрат, опухоль); воспаления нервных корешков.
Переход висцеральной боли в соматическую является тревожным признаком, указывающим на переход воспалительного процесса с одного из внутренних органов на париетальную брюшину.
— Как передается сенсорная информация в спинной мозг от органов брюшной полости?
Боль в эпигастральной области возникает при заболеваниях органов, иннервируемых Th6 — Th8: желудок, двенадцатиперстная кишка, поджелудочная железа, печень, желчный пузырь.
Боль в области пупка возникает при заболеваниях органов, иннервируемых Th9 и ТЫО: тонкий кишечник, червеобразный отросток, верхняя часть мочеточников, яичники.
Боль в нижней части живота (выше надлобковой области) — признак заболевания органов, иниервируемых ТЫ1 и ТЫ2: толстая кишка, мочевой пузырь, нижняя часть мочеточника, матка.
Боль в низу живота возникает при заболеваниях органов, иннервируемых S2, S3 и S4 (ректосигмоидальный отдел, шейка матки) или ТЫО и ТЫ2 (фаллопиевы трубы).
— Что такое “острый живот”?
Термином “острый живот” обозначают клинический симп-томокомплекс, развивающийся при повреждении и острых заболеваниях органов брюшной полости, при которых требуется или может потребоваться срочная хирургическая помощь.
Причины “острого живота”: повреждения органов брюшной полости; острые воспалительные заболевания органов брюшной полости, в том числе и перитонит; перфорация полого органа; механическая кишечная непроходимость; острые нарушения мезентериального кровообращения; кровотечения; острые заболевания женских половых органов.
Основные клинические признаки: боль в животе, анемия, шок. При “остром животе” прогноз ухудшается с течением времени.
— Данте общую характеристику перитонита.
Перитонит — воспаление брюшины. Первичные перитониты встречаются в 1 % случаев, вторичные — осложнение острых хирургических заболеваний и травм органов брюшной полости. Летальность при тяжелых формах гнойного перитонита составляет 25—30%, а при развитии полиорганной недостаточности — 85—90%. В прогностическом отношении сохраняются позиции, сформулированные в 1926 г. С.И. Спасокукоцким: “При перитонитах операция в первые часы дает до 90% выздоровлений, в первый день — 50%, позже третьего дня — всего 10%”.
— Какова этиология перитонита?
Основная причина развития перитонита — инфекция.
По этиологии выделяют: микробный (бактериальный) неспецифический и специфический перитонит, асептический перитонит и особые формы перитонита (канцероматозный, паразитарный, ревматоидный, грануломатозный).
Неспецифический микробный перитонит вызывается микрофлорой желудочно-кишечного тракта. Специфический — вызывается микрофлорой, не имеющей отношения к желудочно-кишечному тракту (гонококки, пневмококки, гемолитический стрептококк, микобактерии туберкулеза). Асептический (абак-териальный, токсико-химический) перитонит возникает при
воздействии на брюшину агрессивных агентов (кровь, желчь, желудочный и панкреатический сок, хилезная жидкость, моча). Асептический перитонит уже в течение нескольких часов становится микробным вследствие проникновения инфекции из просвета кишечника. Грануломатозный перитонит возникает в результате высыхания и травмирования брюшины в ходе операции, воздействия инструментами, перевязочным или шовным материалом.
— Какие микроорганизмы вызывают бактериальный перитонит?
Аэробы грамотрицательные: кишечная палочка, синегной-ная палочка, протей, клепсиелы, энтеробактер, акинетобактер, цитробактер.
Аэробы грамположителъные: стафилококки и стрептококки.
Анаэробы грамотрицательные:бактероиды, фузобактерии, вейлонеллы.
Анаэробы грамположителъные: клостридии, эубактерии, лактобациллы, пептострептококки, пептококки.
— Опишите пути проникновения микрофлоры в брюшную полость.
При первичном перитоните инфекция попадает гематогенным, лимфогенным путем или по продолжению (например, через маточные трубы). Вторичный перитонит обусловлен проникновением микрофлоры вследствие развития острых хирургических заболеваний или травм органов брюшной полости (инфекционно-воспалительный, перфоративный, травматический, послеоперационный).
— Опишите патогенез перитонита.
Темп развития клинической картины зависит от: недостаточности механизмов защиты, высокой вирулентности инфекции (особенно в сочетании с продуктами распада гемоглобина), объема и скорости контаминации брюшной полости (при внезапном и быстром поступлении значительного количества инфицированного материала защитные механизмы не успевают локализовать воспалительный процесс), неадекватного лечения.
Нарушения гемодинамики протекают фазно с последовательной сменой гипо- и гипердинамического синдромов.
Кардиоваскулярный синдром осложняет течение перитони-
та: снижение сократительной функции миокарда, нарушения сосудистого тонуса с прогрессивным снижением ЦВД, изменения ОЦК со стойким снижением плазменного и глобулярного объемов.
Нарушения микроциркуляции: на ранних сроках — вазокон-стрикция, повышение проницаемости сосудистой стенки для белка и воды, снижение онкотического давления крови, развитие прекапиллярного отека; по мере прогрессирования процесса наступает расширение пре- и посткапилляров, замедление кровотока, раскрытие артериоло-венулярных шунтов, возникает сладж-синдром. Нарушение обменных процессов ведет к развитию тканевой гипоксии, ацидозу, повышению свертываемости крови, возникновению ДВС-синдрома с коагулопатией потребления.
Нарушения моторики желудочно-кишечного тракта. Атония кишечника, возникающая как защитная реакция, может способствовать отграничению воспалительного процесса. Под влиянием воздействия токсинов на нервно-мышечный аппарат кишки, нарушения кровообращения в ее стенке, расстройств метаболизма в мышечных волокнах и нервных структурах стенки кишки наступает паралитическая непроходимость. Выключение тонкой кишки из участия в межуточном обмене следует рассматривать как критическую точку в развитии перитонита, начиная с которой катастрофические нарушения обмена веществ выходят на первый план. Нарастающая ишемия в стенке кишки делает ее проницаемой для микроорганизмов.
По мере прогрессирования перитонита нарастают нарушения иммунной защиты, возникает тяжелая иммунодепрессия.
Потери крови и плазмы при перитоните составляют от 20 до 50% ОЦК. Нарастание гиповолемии обеспечивают: экссудация и транссудация в просвет ЖКТ, в свободную брюшную полость, в ткани всего организма; потери жидкости с рвотой. Гиповоле-мия сопровождается значительными расстройствами гемодинамики, водно-электролитного баланса и кислотно-основного состояния.
Гипоксия вызывает каскадное поражение функции легких, печени, почек, кишечника, сердца, мозга — возникает полиорганная недостаточность, в этих органах происходит снижение органного кровотока, повышение сосудистого сопротивления, развитие дистрофических и некробиотических процессов.
— Приведите классификацию перитонита.
По клиническому течению: острый и хронический перитонит.
По характеру экссудата: серозный, фибринозный, гнойный, геморрагический, каловый, гнилостный, сочетание различных форм.
По степени распространения: отграниченный (абсцесс или инфильтрат) и диффузный. Наиболее частая локализация отграниченного перитонита: аппендикулярный, поддиафрагмаль-ный, подпеченочный, тазовый, межкишечный. Диффузный перитонит: местный (в непосредственной близости от источника инфекции, занимает одну анатомическую область живота, склонен к генерализации); распространенный (занимает несколько анатомических областей живота); общий (тотальное поражение брюшины).
По фазам развития: реактивная (первые 24 часа) — фаза гиперэргической реакции организма на чрезвычайный раздражитель брюшины; токсическая (24—72 часа) — фаза нарастающей интоксикации, “эндотоксиновый шок”; терминальная (свыше 72 часов) — фаза глубоких нарушений обменных процессов и жизненно важных функций организма, “септический шок”.
— Опишите клиническую картину диффузного перитонита.
Клиническая картина перитонита многообразна и складывается из симптомов основного заболевания и наслоения на них симптомов воспаления брюшины. Главные симптомы: боль, напряжение мышц брюшной стенки, симптомы раздражения брюшины, тошнота и рвота. Дополнительные признаки: учащение пульса, вынужденное положение больного, состояние языка, несоответствие температуры тела частоте сердечных сокращений, отсутствие печеночной тупости в результате вздутия кишечника, при аускультации — “гробовая тишина”, шум плеска или симптом “падающей капли”.
— Какие дополнительные исследования помогают построению диагноза?
Ректальное и вагинальное исследования позволяют выявить болезненность передней стенки прямой кишки (симптом Ку-ленкампффа) или свода влагалища (крик Дугласа).
Рентгенологическое исследование позволяет обнаружить свободный газ под куполом диафрагмы при перфорации полого органа, чаши Клойбера, затемнение брюшной полости при наличии экссудата, ограничение экскурсий и высокое стояние купола диафрагмы, выпот в плевральных синусах. УЗИ брюшной полости способно выявить наличие свободной жидкости и абсцессов. Лапароцентез применяется в сложных диагностических случаях, особенно у больных с сочетанной травмой и находящихся в бессознательном состоянии. Противопоказанием служат послеоперационные рубцы и обширный спаечный процесс в брюшной полости. Лапароскопия дает ценную информацию о состоянии органов брюшной полости и распространенности воспалительного процесса. Она всегда показана при сомнении в диагнозе.
— С какими заболеваниями проводится дифференциальная диагностика перитонита?
Псевдоабдоминальный синдром может возникать более чем при 70 болезнях и повреждениях различных органов: заболевания легких в плевры, когда боль в животе возникает за счет раздражения межреберных нервов (пневмония, плеврит, перелом ребер, пневмоторакс); сердечно-сосудистые заболевания (стенокардия, инфаркт миокарда, расслоение аневризмы брюшной аорты, хроническая ишемия органов пищеварения, ревматический перитонит, сердечная недостаточность с застойной печенью); заболевания и повреждения позвоночника и спинного мозга; эндокринные заболевания и метаболические расстройства (сахарный диабет, тиреотоксикоз, гиперкалышемия, ги-покалиемия, уремия); инфекционные болезни (пищевые ток-снкоинфекции, вирусный гепатит, грипп, дизентерия, брюшной тиф); заболевания мочеполовых органов (почечная колика, пиелит, опухоли и амилоидоз почек); заболевания н повреждения передней брюшной стенки.
— В чем заключаются принципы лечения перитонита?
Хирургические методы — лапаротомия, раннее удаление или изоляция источника перитонита, интра- и послеоперационная санация брюшной полости, декомпрессия тонкой кишки.
Общие методы печения — массивная антибяотикотерапия направленного действия, медикаментозная коррекция нарушения гомеостаза, стимуляция либо временное замещение важнейших детоксикационных систем организма методами экст-ракорпоральной гемокоррекцин.
Оперативное лечение не может быть стандартизировано изза многообразия причин, вызывающих перитонит, однако можно говорить о шести последовательно выполняемых этапах.
Первый этап — оперативный доступ. Срединная лапарото-мия обеспечивает оптимальный доступ ко всем отделам брюшной полости.
Второй этап — устранение и надежная изоляция источника перитонита. Объем хирургического вмешательства должен быть минимальным, все реконструктивные операции переносятся на поздние сроки, более благоприятные для пациента. Необходима тщательная перитонизация всех участков, лишенных брюшинного покрова. Такие места молоустойчивы к инфекции, они являются причиной образования спаек, швы, наложенные без последующей перитонизации, могут прорезываться.
Третий этап — интраоперационная санация брюшной полости. Неприемлемо удаление гноя марлевыми салфетками, так же как и удаление отложений фибрина из-за опасности десеро-зирования. Промывание снижает содержание микроорганизмов ниже критического уровня (105 в 1 мл). Качественный состав промывной жидкости не имеет принципиального значения, так как кратковременный контакт с брюшиной не может оказать должного бактерицидного действия на перитонеальную микрофлору, но при анаэробной флоре патогенетически обосновано использование 0,3% электрохимически активированного раствора калия хлорида, поскольку он содержит активированный хлор и кислород. Растворы должны быть охлаждены до температуры 4—6°С. Локальная абдоминальная гипотермия снижает интенсивность обменных процессов, подавляет резорбтив-ную функцию брюшины и уменьшает эндотоксикоз, достигает сосудосуживающего эффекта с повышением системного АД.
Четвертый этап — декомпрессия кишечника. Наложение стом при диффузном перитоните нежелательно. Альтернатива — назогастроинтестинальная интубация по Эбботту—Миллеру двухпросветными зондами. Ее проводят в токсической и терминальной стадиях перитонита, когда парез кишечника приобретает самостоятельное клиническое значение. Протяженность интубации — на 70—90 см дистальнее связки Трейтца. Толстую кишку дренируют через заднепроходное отверстие. Зондовая коррекция энтеральной среды, включающая декомпрессию, кишечный лаваж, энтеросорбцию и раннее энтераль-ное питание приводит к восстановлению функциональной активности ЖКТ в короткие сроки, снижает проницаемость кишечного барьера для микрофлоры и токсинов.
Пятый этап — завершение операции. При диффузном местном перитоните брюшную полость дренируют хлорвиниловыми трубками, которые подводят к очагу и выводят наружу кратчайшим путем (рис. 7). Хорошо зарекомендовали себя многоканальные дренажи, используемые с целью промывания брюшной полости антисептиками. Варианты дренирования многообразны и зависят от конкретных условий.
Шестой этап — ушивание лапаротомной раны. Открытый метод (перитонеостомия) — оставление брюшной полости на завершающем этапе открытой или временное ее закрытие с проведением в послеоперационном периоде систематических ревизий и лаважа. Это серьезная травматическая агрессия и поэтому показания должны быть строгими и абсолютно аргументированными: терминальная фаза диффузного распространенного перитонита с явлениями полиорганной недостаточно-
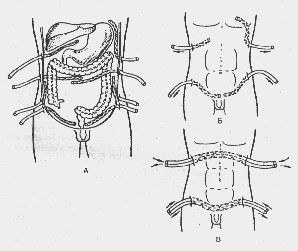
Рис. 7. Варианты дренирования брюшной полости при диффузном распространенном перитоните
сти; любая фаза диффузного распространенного перитонита с массивным каловым загрязнением брюшины; диффузный распространенный перитонит с клиническими и интраоперацион-ными признаками анаэробной инфекции; эвентерация при гнойном перитоните или ее высокий риск (нагноение послеоперационной раны по типу неклосгридиальной флегмоны). Закрытый метод перитонеостомии — брюшную стенку не зашивают, но кишечник изолируют от внешней среды (марлевые салфетки, полипропилен, мерсилен, поролон, днплен и др.).
— Оиишше принципы предоперационной подготовки.
Лучше отложить операцию на 2—3 часа для целенаправленной подготовки, чем начинать ее у неподготовленного больного!
Во всех случаях необходима катетеризация центральных вен. Объем инфузионной терапии определяется сроками заболевания. На ранних стадиях объем инфузии до операции составляет 20—35 мл/кг массы или 1,5—2 л в течение 2 часов. При запущенных процессах и выраженных нарушениях гемодинами-ки и водного обмена объем инфузии увеличивается до 35— 50 мл/кг или 3—4 л в течение 2—3 часов. Катетеризация мочевого пузыря позволяет контролировать почасовой диурез как объективный критерий эффективности трансфузионной терапии. Осуществить полную коррекцию нарушений гомеостаза до операции практически невозможно, достаточно добиться стабилизации АД и ЦВД, увеличения диуреза.
На ранних стадиях для подготовки ЖКТ достаточно опорожнения желудка с помощью зонда. В связи с активацией микробной флоры в результате оперативного процесса в самом начале интенсивной терапии внутривенно вводят антибиотик широкого спектра действия.
— В чем заключается коррегирующая терапия в послеоперационном периоде?
Адекватное обезболивание. Наряду с традиционным применением анальгетиков все шире используется пролонгированная эпидуральная аналгезия местными анестетиками, иглореф-лексоанальгезия.
Сбалансированная инфузионная терапия складывается из физиологических суточных потребностей (1500 мл/м2), дефицита воды на момент расчета и необычных потерь за счет рвоты, дренажей, усиленного потоотделения и пшервеятиляции. Нри невозможности определения потерь электролитов и их со-
держания в различных средах дефицит ориентировочно восполняется в количестве, превышающем в 2—3 раза суточную потребность в них (калия — 1 ммоль/кг, натрия — 2 ммоль/кг, хлора 1,5 ммоль/кг).
Профилактика в лечение синдрома полиорганной недостаточности складывается из многих компонентов: обеспечение адекватной легочной вентиляции и газообмена с проведением ранней ИВЛ, стабилизация кровообращения с восстановлением ОЦК, нормализация микроциркуляции в органах и тканях, коррекция метаболических сдвигов, выведение токсинов методами эфферентной хирургии, антиоксидантная защита, профилактика и лечение почечной и печеночной недостаточности, инактивация лизосомальных ферментов, поддержание имму-нологического статуса, парэнтеральное питание.
Антибактериальная терапия в эмпирическом режиме (до микробиологической верификации возбудителя) должна состоять из комбинации цефалоспоринов (мандол), аминогликози-дов (гентамипин или ванкоцин) и метронидазола. Такое сочетание действует практически на весь спектр возможных возбудителей перитонита.
Иммунная терапия должна сочетаться с антибактериальной, ибо использование антибиотиков широкого спектра действия сопровождается иммунодепрессией. Больным в ареактивном \ состоянии проводят неспецифическую иммунотерапию пиро-геналом или продигиозаном 1 раз в 3—5 дней. Из специфических препаратов, улучшающих иммунореактивные свойства организма, применяют иммунопюбулин, антистафилококковый гамма-глобулин, лейкоцитарную массу, антистафилококковую плазму, левамизол, тималин. При лечении перитонита у онкологических больных применяют лейкинферон — комплекс ин-терферонов человека и других медиаторов иммунного ответа — цитокинов.
Восстановление функции ЖКТ достигается декомпрессией желудка и тонкого кишечника, газоотводными трубками. Для стимуляции перистальтики применяют антихолинэстеразные препараты (прозерин, убретид), ганглиоблокаторы (димеколин, бензогексоний) и антихолинэргическиесредства (атропин). Восполнение дефицита калия в послеоперационном периоде способствует восстановлению функции кишечника.
Для насыщения кислородом тканей проводят ГБО. За счет полного насыщения гемоглобина и увеличения растворенного
в крови кислорода ГБО способна купировать все типы гипоксии, развивающейся при перитоните. ГБО способствует также снижению бактериальной обсемененности брюшины, усиливает моторно-эвакуаторную функцию кишечника. Назначать ГБО можно только после ликвидации источника перитонита. Следует помнить, что повышение давления в кишечнике при лечении ГБО может привести к несостоятельности анастомоза. — Дайте общую характеристику внутрибрюшным абсцессам. Внутрибрюшные абсцессы (рис. 8) возникают в результате проникающих ранений, хирургических операций, перфорации полых органов, обсеменения брюшной полости патогенными микроорганизмами, ишемии или инфаркта органов брюшной
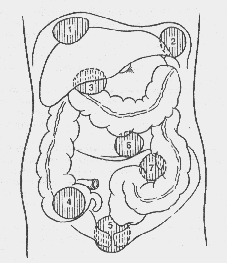
Рис. 8. Типичные места локализации абсцессов брюшной полости: 1 — правосторонний поддиафрагмальный абсцесс; 2 — левосторонний поддиафрагмальный абсцесс; 3 — подпеченочный абсцесс; 4 — абсцесс правой подвздошной ямки; 5 — тазовый абсцесс; 6 — межкишечный абсцесс; 7 — абсцесс у корня брыжейки сигмовидной кишки [из: В. К. Гостшцев. Оперативная гнойная хирургия. М.: Медицина, 1996]
полости. Чаще патогенная флора представлена кишечными аэробами и анаэробами. УЗИ, КТ и МРТ помогают уточнить локализацию абсцесса и провести прицельное дренпрование. Внутрибрюшные абсцессы не всегда сопровождаются симптомами, типичными для абсцессов других локализаций (лихорадка, ознобы, боли, лейкоцитоз). Основной метод лечения — хирургическое вмешательство с дренированием и санацией полости абсцесса.
— Опишите диагностику в лечение подднафрагмального и подпеченочного абсцессов.
Диагноз устанавливают на основании клинических проявлений (лихорадка, вынужденное положение больного, боли в подреберье с иррадиацией в спину или плечо, пастозность кожи в межреберных промежутках, симптом Крюкова, реактивный плеврит), характерных для гнойной интоксикации изменений крови, рентгенологических исследований (высокое стояние купола диафрагмы, ограничение ее подвижности, выпот в плевральной полости, уровень жидкости с газовым пузырем над ним). УЗИ и КТ достоверно устанавливают наличие гнойника в брюшной полости.
Лечение хирургическое — вскрытие и дренирование полости абсцесса чрезбрюшинно или внебрюшинно. Последний доступ предпочтительнее. Показано назначение антибиотиков широкого спектра действия, подавляющих аэробную и анаэробную микрофлору.
— Опишите диагностику и лечение абсцесса малого таза.
Боли в нижних отделах живота, тенезмы, жидкий стул со слизью. Температура гектического характера, перитонеальныё симптомы не выражены. При пальцевом исследовании прямой кишки определяется нависание ее передней стенки. УЗИ и пункция инфильтрата в месте его наибольшего размягчения помогают диагностике.
Вскрытие и дренирование полости абсцесса осуществляют через переднюю стенку прямой кишки или задний свод влагалища.
— В чем состоят особенности лечения межкишечных абсцессов?
Расположение межкишечных абсцессов может быть самым различным. Клиническая картина неопределенная: тупые боли без четкой локализации, вздутие живота, недомогание, гекти-ческая температура тела. Диагностика затруднена, топическая
диагностика возможна при УЗИ и КТ. Вскрытие и дренирование полости абсцесса обычно выполняют лапаротомным доступом.
— После операции больному в связи с задержкой мочи на 5 сутки был установлен мочевой катетер. До 10 дня состояние было удовлетворительное, затем появилась высокая температура, боли в правой подвздошной области и признаки кишечной непроходимости, воспаления в ране нет. Какое осложнение возникло?
Вторая неделя после операции — обычное время развития осложнений, включающих расхождение абдоминальной раны, несостоятельность кишечных анастомозов, формирование брюшных абсцессов. Описавши картина укладывается в формирование межкишечного абсцесса.
— Какие встречаются опухоли брюшины?
Доброкачественные первичные опухоли брюшины — фибромы, нейрофибромы, ангиомы и др. Лечение — хирургическое удаление опухоли.
Псевдомиксома брюшины — редкая патология с характерным наличием густого желатинового вещества в полости брюшины. Состояние возникает при разрыве ретенционной кисты червеобразного отростка либо слизистой кистоаденомы яичника. Характерна низкая степень дифференцировки клеток. Клинические проявления — увеличение живота. Диагноз чаще устанавливается при проведении лапаротомии. Лечение — хирургическое удаление слизистого вещества и основной опухоли.
Злокачественная первичная опухоль брюшины — мезотели-ома. Возникает чаще у мужчин старше 50 лет и обычно связана с воздействием асбеста. Клиническая картина — увеличение живота, боли в животе, рвота, похудание. Диагноз подтверждается обнаружением злокачественных клеток в экссудате и биоптатах, полученных при парацентезе, биопсии или лапаротомии. При диффузных формах применяют лучевую и химиотерапию, положительный ответ обычно отсутствует.
Канцероматоз брюшины развивается при метастазированин злокачественной опухоли. Прогноз неблагоприятный.
— Какие причины способствуют скоплению жидкости в брюшной полости?
Скопление жидкости в брюшной полости — асцит — может возникать: при повышении гидростатического давления (цирроз печени, окклюзия печеночных вен, обструкция нижней по-
лой вены, сдавливающий перикардит, сердечная недостаточность); при снижении коллоидно-осмотического давления (ги-попротеинемия, нефротический синдром, нарушения питания, энтеропатия с потерей белка); при повышении проницаемости капилляров брюшины (бактериальный или туберкулезный перитонит, злокачественные заболевания брюшины); при истечении жидкости в брюшную полость (желчный, панкреатический, хилезный, мочевой асцит); прочие причины (микседема, заболевания яичников — синдром Мейгса, хронический гемо-диализ).
— Имеет ли асцит диагностические признаки?
Диагностический признак экссудативного асцита — увеличение содержания белка более 2,5 г/%; обычно наблюдается при опухолях, инфекциях, микседеме. Разница между уровнем альбумина в сыворотке и содержанием белка в асцитичес-кой жидкости менее 1 г/л указывает на значительную вероятность злокачественной природы асцита.
При панкреатическом асците повышено содержание амилазы в экссудате.
При хилезном асците повышена концентрация триглицеридов.
Злокачественные заболевания можно выявить цитологическими исследованиями асцитической жидкости.
Количество лейкоцитов в асцитической жидкости, превышающее 350/мкл, предполагает наличие инфекции. Преобладание полиморфноядерных клеток говорит в пользу бактериальной инфекции, мононуклеаров — туберкулеза или грибковой инфекции.
Число эритроцитов, превышающее 5000/мкл, указывает на геморрагический асцит, обычно обусловленный злокачественным новообразованием.
— Какие встречаются формы воспалительных заболеваний грыжейки?
Воспалительные изменения брыжейки встречаются часто, бактерии из кишечника способны проникать в лимфатические сосуды и узлы. Особенно активный характер патологический процесс приобретает при появлении деструктивных изменений в кишечной стенке, развивается брыжеечный лимфангиит и лимфаденит. Так, при воспалении червеобразного отростка ме-зентерит может привести к развитию тромбофлебита брыжеечных вен и вызвать инфицированный тромбоз внутрипеченоч-
ных ветвей воротной вены — пилефлебит. Лечение такого рода мезентеритов заключается в ликвидации первичного очага в кишечнике, иссечении пораженных вен и энергичном противовоспалительном и антибактериальном лечении.
Острое воспаление лимфатических узлов — острый брыжеечный лимфаденит — часто сопровождается картиной острого живота. При чревосечении обычно ограничиваются установлением диагноза и в дальнейшем проводят консервативное лечение. В этом случае перенос инфекции происходит гематогенным путем.
Хронический брыжеечный лимфаденит чаще всего обусловлен туберкулезом. В брюшной полости прощупывается конгломерат плотных увеличенных лимфатических узлов. Лечение как при туберкулезе.
Своеобразную форму хронического воспаления брыжейки представляет сморщивающий мезентерит, чаще наблюдающийся в сигмовидной или подвздошной кишке и обусловленный энтеритом или колитом. Серозные листки теряют эластичность, становятся плотными, утолщенными, белесоватого цвета вследствие разрастания рубцовой соединительной ткани, сосуды брыжейки сдавливаются, сама брыжейка сморщивается и сначала ограничивает подвижность соответствующей части кишечника, а затем придает петлям кишечника необычное положение или сближает их в виде двустволки. Вследствие нарушения проходимости кишечника могут возникнуть показания к резекции соответствующего участка. В ряде случаев сморщивающий мезосигмоидит является причиной заворота кишки.
— Опишите кисты брыжейки.
В брыжейке различных отделов кишечника могут встречаться дермоидные, серозные и хилезные кисты (эхинококковые кисты встречаются редко). Они растут медленно и могут достигать огромной величины, не вызывая заметных расстройств. Характерными признаками являются: расположение в проекции брыжейки; хорошая подвижность, особенно в перпендикулярном направлении к длиннику кишки; полоса тимпанита над опухолью за счет растянутой кишечной петли; в некоторых случаях определяется зыбление. Диагноз уточняют при помощи УЗИ, КТ или ангиографии брыжеечных артерий.
Лечение оперативное — удаление кисты. При технической невозможности удаления производят марсупиализацию или накладывают соустье между кистой и тощей кишкой.
— Опишите гнойно-воспалительные заболевания забрюшин-ной клетчатки.
Абсцесы, флегмоны возникают как осложнение воспалительных заболеваний забрюшинно расположенных органов, кроме того инфекция может проникать гематогенным и лимфоген-ным путем из более отдаленных гнойных очагов. Выделяют параколиты, паранефриты и флегмоны собственно забрюшин-ной клетчатки. Клиника разнообразна, что объясняет трудности в диагностике. На первое место выступают общие симптомы гнойного процесса. По мере формирования гнойника появляются боли, при прорыве гнойника в брюшную полость развивается перитонит. УЗИ, КТ и МРТ существенно помогают верификации патологического процесса. Лечение медикаментозное при отсутствии гнойного расплавления, при появлении абсцесса или флегмоны —показано широкое вскрытие и дренирование гнойника люмботомическим доступом.
— Какие опухоли встречаются в забрюшинном пространстве? Выделяют четыре группы опухолей: мезенхимального, ней-рогенного происхождения, тератомы и кисты. Доброкачественные опухоли — фиброма, липома, невринома, лейомиома; злокачественные — саркомы различного гистологического типа. Диагностика сложна, так как клинические признаки появляются поздно, когда опухоль вызывает сдавление какого-либо органа с нарушением его функции. Иногда больные сами впервые определяют у себя опухоль в животе. Рентгенологическое исследование в условиях ретропневмоперитонеума, УЗИ, КТ И МРТ имеют большую ценность в диагностике новообразований. Лечение хирургическое, при злокачественных новообразованиях — комбинированное.
3. Хирургические заболевания желудка
— Опишите функциональные области слизистой оболочки желудка.
Область кардиальных желез желудка располагается в зоне от 0,5 до 4 см от начала кардии. Мелкие поверхностные железы секретируют слизь.
Париетально-клеточная область занимает проксимальные три четверти желудка, здесь имеются четыре типа клеток: слизис-
тые клетки вырабатывают щелочную слизь; зимогенные (главные) клетки расположены в глубине фундальных желез, выделяют пепсиноген, предшественник пепсина, необходимый для переваривания белков; кислотопродуцирующие (париетальные, обкладочные) клетки находятся только в железах дна и тела желудка, секретируют соляную кислоту и внутренний фактор Касла, их деятельность стимулируют ацетилхолин, гастрин, секретин, гистамин; энтероэндокринные клетки рассыпаны по слизистой оболочке всего желудка, синтезируют гастрин, желудочный ингибирующий пептид; тучные клетки собственного слоя слизистой секретируют гистамин.
Пилорические железы слизистой оболочки пилороантраль-ной области вырабатывают слизь, G-клетки — гастрин.
Поверхностный железистый эпителий, покрывающий слизистую оболочку, вырабатывает муцины (слизь) и бикарбонат, выполняет защитную функцию путем формирования слизис-то-бикарбонатного барьера. Этот барьер защищает слизистую оболочку от действия кислоты, пепсина и других повреждающих факторов. Слизь постоянно секретируется на поверхность эпителия и достигает толщины около 1 мм. Этот слой имеет градиент рН: на поверхности слоя слизи рН равен 2, а на поверхности эпителиальных клеток более 7.
— Что является стимулятором выделения соляной кислоты обкладочными клетками?
Гастрин, гистамин, возбуждение блуждающего нерва, повышение уровня кальция в крови.
— Где образуется секретин?
В двенадцатиперстной кишке. Основным стимулятором освобождения секретина является соляная кислота.
— Какая принята классификация язвенной болезни желудка? Тип I — язва возникает в зоне между телом желудка и ант-ральным отделом. Тип II — язвы желудка, возникающие вместе с язвой двенадцатиперстной кишки. Тип III — язвы пилори-ческого канала (больше похожи на язвы двенадцатиперстной кишки). Тип TV — высокие язвы, локализующиеся около пище-водно-желудочного перехода на малой кривизне желудка, склонны к малигнизации.
— Какая современная точка зрения на этиологию и патогенез язвенной болезни желудка?
Этиология и патогенез разнообразны и до конца не выяснены. Главное значение придается повреждению защитного барьера слизистой оболочки желудка, а также нарушениям регуляции кислотопродуцирующей, кислотонейтрализующей, эва-куаторной функции желудка и двенадцатиперстной кишки, генетическому и бактериальному факторам.
Желудочная кислотность имеет существенное значение в патогенезе язвы, однако у большинства больных находят нор-мо- или гипоацидность, связанные с увеличением диффузии ионов водорода в стенку желудка.
Уровень гастрина повышен как натощак, так и после еды.
Рефлюкс желчи в желудок имеет важное значение в снижении защитного барьера слизистой оболочки, повреждение которого позволяет кислому желудочному содержимому вступать в контакт с раздраженной слизистой оболочкой и повреждать ее.
Генетические факторы: у ближайших родственников риск возникновения заболевания выше в 10 раз. У лиц с группой крови 0(1) вероятность развития язвенной болезни двенадцатиперстной кишки выше на 30—40%.
Обнаружена этиологическая роль Helicobacter pylori в развитии рецидивирующих язв желудка и двенадцатиперстной кишки. Грамотрицательный спиралевидный микроорганизм выделяют у 90% больных. Helicobacter pilori поражает эпителий желудка, возбудитель опсонизирует секреторный IgA и сывороточные Ig, действует как “разрушитель барьера”, способствуя обратной диффузии кислоты и развитию язвенного дефекта слизистой желудка.
Многие сопутствующие заболевания способствуют возникновению язв желудка и двенадцатиперстной кишки: семейный полиэндокринный аденоматоз I типа способствует развитию гастрин-секретирующих опухолей, антральный атрофический гастрит возникает в результате рефлюкса желчи через привратник и сочетается с высокой частотой язв желудка, ревматоид-ный артрит повышает риск возникновения симптоматических язв при лечении его нестероидными противовоспалительными средствами, хроническая обструктивная болезнь легких часто диагностируется у больных с язвой желудка, цирроз печени и почечная недостаточность нередко осложняются язвами двенадцатиперстной кишки.
Некоторые препараты могут нарушать целостность слизистой оболочки желудка: этиловый спирт, индометацин, салнцилаты, стероиды (повреждают слизисто-бикарбонатный барьер и удваивают риск развития пептической язвы).
- Какая этнология язв двенадцатиперстной кишки?
В подавляющем большинстве случаев причина возникновения дуоденальных язв — повышенная кислая желудочная секреция. Уровень гастрина крови натощак при дуоденальных язвах находится в пределах нормы и возрастает после приема пищи.
• Какими преимуществами обладает фиброгастроскопия в диагностике язвенной болезни?
Фиброгастродуоденоскопия — самый надежный метод диагностики язвенной болезни. Преимущества эндоскопии: подтверждает или отвергает диагноз; выявляет патологию слизистой оболочки верхних отделов желудка, недоступную для рентгенологического метода; возможна прицельная биопсия для уточнения диагноза, выявления малигнизации или возбудителя заболевания; возможно местное лечение язвенного дефекта; объективизируется контроль регенерации слизистой оболочки или формирования рубца; источник кровотечения из верхних отделов ЖКТ находят в 92—98% случаев.
• Какую информацию дает исследование желудочной секреции?
Исследование желудочной секреции помогает дифференцировать доброкачественные и злокачественные язвы, прогнозировать локализацию и течение патологического процесса, правильно строить лечебную программу.
Базальная секреция соляной кислоты за 1 час:
• менее 2 мэкв — норма, язва желудка, рак желудка;
• 2—5 мэкв — норма, язва желудка или двенадцатиперстной кишки;
• более 5 мэкв — обычно язва двенадцатиперстной кишки;
• 20 мэкв и более — синдром Золлингера—Эллисона.
Стимулированное выделение соляной кислоты в час (максимальный гистаминовый тест):
• 0 мэкв — истинная ахлоргидрия, атрофический гастрит, рак желудка;
• 1—20 мэкв — норма, язва желудка, рак желудка;
• 20—35 мэкв — обычно язвенная болезнь двенадцатиперстной кишки;
• 35—60 мэкв — язва двенадцатиперстной кишки, возможен синдром Золлингера—Эллисона;
— более 60 мэкв — синдром Золлингера—Эллисона.
— С какими заболеваниями следует дифференцировать язвенную болезнь?
С хроническим холециститом, хроническим аппендицитом, хроническим панкреатитом, хроническим колитом.
— Опишите программу консервативного лечения язвенной болезни.
В течение 12—15 недель до 80% язв заживает. Неэффективность консервативного лечения при желудочной локализации процесса служит показанием к операции из-за высокой опасности малигнизации. Частота рецидивов при консервативном лечении колеблется от 25 до 60% в течение 5 лет. Большая часть рецидивов возникает в течение 6 месяцев после лечения.
Диета прямо влияет на скорость заживления язв. Необходимо исключить алкоголь, курение, кофеин и молоко, которое стимулирует высвобождение гастрина кальцием и белком.
Основными препаратами считают антагонисты Н2-рецепто-ров (циметидин, ранитидин, фамотидин, низатидин), снижающие кислотность и стимулирующие заживление при одновременном уменьшении числа рецидивов болезни.
Сильные антациды ускоряют заживление язв аналогично антагонистам Н2-рецепторов. Не рекомендуют применять антациды, содержащие ионы Са, так как они стимулируют секрецию гастрина, вызывают повторный выброс кислоты. Диарея — наиболее частый побочный эффект антацидов.
Антихолинэргические средства снижают секрецию кислоты, стимулированную приемом пищи, лишь на 30%. Препараты можно применять для замедления эвакуации содержимого желудка при терапии антацидами, особенно ночью.
Сукральфат — местное средство, обвалакивающее дно язвы и ускоряющее заживление при низких значениях рН.
Карбеноксолон способствует заживлению язв, но менее эффективен, чем антагонисты Ё^-рецепторов; снижает проницаемость слизистой желудка для ионов Н, уменьшает пептичес-кую активность желудочного сока. Основной недостаток — аль-достероноподобная задержка ионов Na и воды.
Висмут обладает язвоограничивающими свойствами, способствует инактивации пепсина и элиминации Helikobacter pilori из клеток эпителия, но не снижает выработку кислоты.
Простагландины Е2 и F2 обладают защитным действием на эпителий слизистой оболочки желудка, увеличивают кровоток
и снижают стимулированную гастрином секрецию кислоты. Мизепростол эффективен для профилактики язв желудка на фоне лечения нестероидными противовоспалительными средствами. Побочные эффекты — тошнота и диарея.
Трициклические антидепрессанты (доксешш) обладают свойствами антагонистов Н2-рецепторов.
Ингибиторы Н+, К+-АТФазы (омепразол) блокируют протонный насос и значительно снижают секрецию кислоты.
— Что является показанием для хирургического лечения язвенной болезни?
Абсолютные: неотложные — перфорация, профузные кровотечения; плановые — малигнизация, стенозы.
Условно абсолютные: большие каллезные язвы с подозрением на малигнизацию, пенетрирующие язвы, рецидивирующее кровотечение, множественные язвы, рецидив язвы.
Относительные: неэффективность консервативной терапии
—ри длительности заболевания язвой желудка до 1 года, язвой двенадцатиперстной кишки — 3—5 лет.
— Какие цели преследует хирургическое лечение язвенной болезни?
Радикальная задача: устранение агрессивного кислотно-пеп-тичеекого фактора путем резекции желудка или ваготомии, удаление язвы или выведение ее за пределы желудка или двенадцатиперстной кишки (экстрадуоденизация), восстановление нассажа пищи из желудка в кишечник, коррекция дуоденоста-за.
Паллиативная: устранение осложнения язвы — стеноза, перфорации, кровотечения.
— Какие операции “рименяют для лечения язвенной болезни?
Резекция не менее 2/3 желудка (50—60% по рекомендациям зарубежных хирургов) вместе с язвой. Непрерывность ЖКТ восстанавливают по Бильрот-I (в литературе описано около 40 вариантов (рис. 9)), при технических трудностях — по Биль-рот-П (описано около 30 вариантов (рис. 10)). При наличии ду-оденостаза лучшие результаты дает наложение Y-образного анастомоза по Ру.
Из органосохраняющих операций широко применяется и дает лучшие функциональные результаты селективная проксималь-вая ваготомия, но она имеет значительную частоту рецидивов.
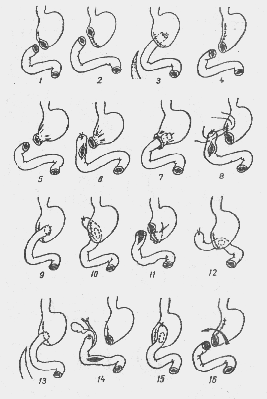
Рве. 9. Модификации резекции желудка по Билърот-1:
1 — Pean, Billroth; 2 — Bydygier, Billroth; 3 — Kocber; 4 — Schoemaker, Schmieden, Paucbet; 5, б — Haberer; 7 — Goepel—Babcock; 8 — Finstercr; 9 — Kutscha — Lifiberg, Pototschnig; 10 — Ito и Soycsima; 11 — Horsley; 12 — Lericbe; 13 — Luodblad; 14 — Winkelbauer, IS - Oliani; 16 — Kirscbncr
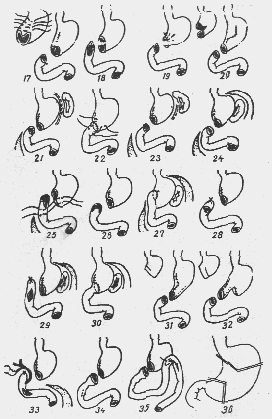
Рис. 9. Модификации резекции желудка по Бнльрот-1:
17 — Mirizzi; 18 — Flechtenmacher; 19 — А. И. Лаббок; 20 — Shoemaker; 21 — Corriego и Вауег; 23 — Vician; 23 — Clemens; 24 — А. А. Шалимова; 25 — Tomoda; 26 — Г. П. Зайцева; 27 — А. А. Шалимова; 28—Andreoiu; 29, 30 — А. А. Шалимова; 31, 31— Г. А. Хай; 33 — Огг; 34, 35 — Г. С. Топровера; 36 — Zacho, Amdrup

Рис. 10. Модификации резекции желудка по Бильрот II:
1 — Billroth; 2 — Hacker; 3 — Kronlem; 4 — Roux; 5, 6 — Braun; 7 —Dubourg; 8 — Eiselsberg; 9 — Rydygier; 10 — Moskowitz; 11 — Reichel, Polya; 12 — Guneo; 13 — Wilms; 14 — Hofineister, Finsterer; 15 — Schiassi; 16 — Mayo; 17 — Moynihan; 18 — Goetze; 19 — Moynihan; 20 — Moise и Harvey; 21 — Balfour; 22 — Neuber; 23 — А. А. Опокин, И. А. Агеенко; 24 — Maingot
Более радикальна стволовая ваготомия с антрумэктомией. Выполнение ваготомии показано при дуоденальной локализации и у пациентов с II и Ш типами язв желудка (рис. 11).
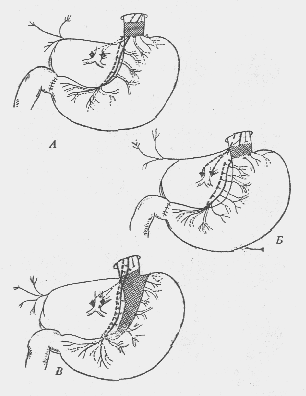
Рис. 11. А — Стволовая ваготомия (схема);Б — селективная желудочная ваготомия (схема);В — селективная дрокснмальная (париетально-клеточная) ваготошся(схема)
При осложненной язвенной болезни чаще применяется ваготомия с дренирующей желудок операцией (рис. 12, рис. 13,
Ряс. 12-1. Пнлоропластнка do Гейнеке—Микуличу (схема): а — рассечение стенки желудка и двенадцатиперстной кишки в продольном направлении; б — сшивание краев разреза в поперечном направлении
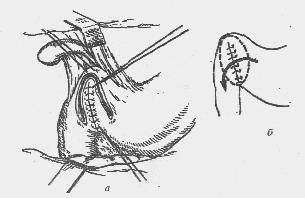
Рис. 12-П. Пилоропластака по Финнею (схема):
а — сшивание передних стенок желудка и двенадцатиперстной кишки, дугообразный разрез через привратник; б — формирование соустья
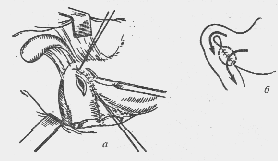
Рис. 12-111. Гастродуоденостомия по Жабулэ (схема):
а — сшивание передних стенок желудка и двенадцатиперстной кишки, разрезы на желудке и двенадцатиперстной кишке для соустья; б — формирование соустья
рис. 14) (частота рецидивов 7—15%) и ваготомия с антрумэкто-мией (частота рецидивов 3%).
Летальность при плановых резекциях составляет около 5 %, при ваготомии — около 0,5%.
— У больного с язвой луковицы двенадцатиперстной кишки при исследовании желудочной секреции выявлена высокая продукция и кислотность в базальной и цефалических фазах и нормальная гасяотность в желудочной фазе. Какая операция наиболее рациональна?
Ваготомия с пилоропластикой.
— В каких случаях может быть выполнена резекция на выключение?
При низкой постбульбарной язве, при пенетрации язвы в печеночно-дуоденальную связку, при плотном воспалительном инфильтрате в области двенадцатиперстной кишки.
— Какое исследование наиболее информативно при дифференциальной диагностике между язвой желудка и изъяз-вившейся карциномой? Фиброгастроскопия с биопсией.
— Чем грозит выполнение экономной резекции желудка?
Развитием пептической язвы анастомоза

Рис 13. Варианты пилоропластики:
1 — Heinecke—Miculicz; 2 — Finney; 3 — Judd, Horsley; 4 — Weber—Брайцева; 5 — Strauss; 6 — Payr; 7 — Deaver—Burden; 8 — Weinberg;9 — Mochel; 10 — Aust; 11 — Judd—Tanaka; 12 — Ballinger—Solanke; 13 — Imparto—Hauson; 14 — Burry, Hill; 15 — Qvist
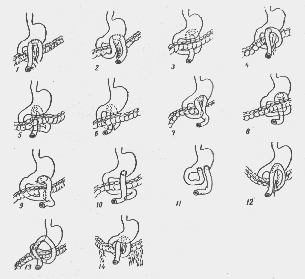
Рис. 14. Варианты гастроэнтеростомии по:
1,2 — Wolfler; 3 — Courvoisier; 4 — Socin, Moise; 5 — Hacker, 6 —Petersen; 7 — Braun; 8 — Brenner; 9—Chaput; 10 — Roux; 11—Schmilinsky; 12 — Stanischeff; 13 — Delbet; 14 — Lahey
— После резекции желудка с ваготомией потерн жидкости во время операции восполнены. В первый послеоперационный день через назогастральный зонд удалено около 5000 мл окрашенной желчью жидкости. Каким должен быть объем инфузионной терапии в последующие сутки? В первую очередь необходимо восполнить потери равным объемом водно-электролитного раствора. Далее суточную норму рассчитывают по массе тела. В среднем необходимый объем вводимой жидкости составит 7500 мл.
— Какие из метаболических осложнений, связанных с парэн-теральным питанием, наиболее распространены? Нарушения метаболизма при парэнтеральном питании воз-
никают достаточно часто. Некетоацидотическая гиперосмоляр^ ная кома связана с введением глюкозы в количестве, превышающем скорость ее усвоения (особенно без дополнительного введения инсулина). Гипогликемия может возникнуть при резкой отмене гипертонического раствора глюкозы. Метаболический ацидоз возникает, если количество вводимых ионов хлора превышает количество вводимого бикарбоната. Азотемия, связанная с дегидратацией или чрезмерным введением аминокислот, встречается крайне редко.
— Какое осложнение возникает у оперированных больных при плохом уходе за ротовой полостью?
Острый гнойный паротит — стафилококковая инфекция, возникающий у ослабленных и обезвоженных больных при плохом уходе за ротовой полостью. Консервативное лечение состоит из введения жидкостей, использования антибиотиков и стимуляции слюноотделения. При абсцедировании показано вскрытие гнойника.
— Опишите диагностику в лечение синдрома Золлингера— Эллнеона.
Синдром Золлингера—Эллисона приводит к развитию выраженной и агрессивно протекающей язвенной болезни двенадцатиперстной кишки. Локализация язвы в 75 % в луковице двенадцатиперстной кишки, в остальных случаях — в дистальной части дуоденум или тощей кишки, либо находят множественную локализацию. Причина — опухоль из клеток, вырабатывающих гастрин, что сопровождается гиперсекрецией соляной кислоты. В 60% случаев опухоли злокачественные, чаще поражают поджелудочную железу, прочие места локализации — желудок, двенадцатиперстная кишка, селезенка, лимфатические узлы. Размеры опухоли от 2 мм до 20 см. Резекция опухоли эффективна у 10% больных.
У больных повышен базальный уровень гастрина, не изменяющийся через час после еды. Внутривенное введение секретина повышает содержание гастрина на 200 ЕД (но не снижает); внутривенное выведение кальция вызывает значительное (а не умеренное) увеличение содержания гастрина.
Локализацию опухоли выясняют при УЗИ или КТ брюшной полости, что очень затруднено при небольших ее размерах.
Традиционный метод лечения — тотальная гастрэктомия для удаления всех обкладочных клеток — мишеней гастрина. 50% уровень 10-летней выживаемости при этом обусловлен мед-
ленным прогрессированием поражения, так как большинство отдаленных смертей связывают с метастизированием.
Эффективны антагонисты Н2-рецепторов и антихолинэрги-ческие средства, особенно после проведения ваготомии с дренированием желудка. Препаратом выбора стал омепразол — ингибитор протонного насоса.
— Мужчина 42 лет страдает язвенной болезнью двенадцатиперстной кишки. Базальная секреция HCL 60 мэкв/ч (норма <5 мэкв/ч), а уровень сывороточного гастрина 1000 пг/мл (норма <300 пг/мл). Какой вероятный диагноз?
У больного синдром Золлингера—Эллисона.
— Больной перенес ваготомию в связи с незаживающей язвой двенадцатиперстной кишки. Через 6 месяцев наступил рецидив язвы. При обследовании выявлена гастринома, расположенная в области хвоста поджелудочной железы. Ваш дальнейший план лечения?
Основная цель лечения — удаление опухоли. В 60% случаев опухоль бывает злокачественная. Тотальная гастрэктомия показана при невозможности удаления опухоли, субтотальная резекция не предупреждает повторного возникновения язв в культе.
— Назовите осложнения язвенной болезни.
Типичными осложнениями язвенной болезни являются: перфорация, кровотечение, стеноз выходного отдела, пенетрация в смежный орган, малигнизация. Злокачественную трансформацию наиболее часто претерпевают язвы малой кривизны желудка.
— Опишите клинику, диагностику и лечение перфоративной язвы.
Чаще перфорируют язвы двенадцатиперстной кишки (75%) у мужчин в возрасте 20—40 лет с коротким язвенным анамнезом (до 3 лет), 25% больных до перфорации считали себя здоровыми. В 10% случаев перфорация сопровождается кровотечением. Типична перфорация в свободную брюшную полость, реже происходят прикрытые перфорации в изолированную спайками полость, в малый сальник или забрюшинное пространство. Рентгенография в вертикальном положении выявляет свободный воздух под диафрагмой только в 75—85% случаев.
Фазы развития: абдоминальный шок — до 6 ч после перфорации, мнимое благополучие — 6—12 ч, разлитой перитонит — после 12 ч.
Вид и объем оперативного вмешательства определяется строго индивидуально. При невозможности выполнить операцию может быть применен метод консервативного лечения по Тейлору: положение Фаулера, постоянная зондовая аспирация желудочного содержимого, дезинтоксикационная терапия, антибиотики, холод на живот.
Операция может быть выполнена лапароскопическим (в первые 3—4 часа) и лапаротомическим методом.
Ушивание показано при возрасте больного до 30 лет, наличии разлитого перитонита, сроке после прободения более 6 ч, тяжелых сопутствующих заболеваниях. Язвы пилородуоденаль-ной зоны предпочтительно ушивать по Оппелю—Поликарпову в лоперечном направлении с аппликацией сальником. Язвы ан-трального отдела могут быть ушиты двурядным швом по Островскому. При прорезывании швов на инфильтрированных тканях может быть использована методика Неймана (гастро- или дуоденостомия на введенном в орган трубчатом дренаже).
Показания к резекции желудка: большие каллезные язвы, подозрение на малигнизацию или малигнизация, повторные перфорации, сочетание перфорации с кровотечением.
При старых язвах двенадцатиперстной кишки показано выполнение стволовой ваготомии с дренирующей операцией и иссечением язвы. При сочетании перфорации и кровотечения удаление или прошивание кровоточащей язвы обязательно.
Забрюшинные перфорации выявляются по наличию в пара-дуоденальной клетчатке воздуха и пропитывания желчью. Для ушивания такой язвы необходима мобилизация двенадцатиперстной кишки по Кохеру. После ушивания клетчатку дренируют из люмботомического доступа.
— От чего зависят пути распространения желудочно-кишечного содержимого при перфорации язвы?
От расположения желудка, от локализации перфоративного отверстия, от анатомического строения боковых каналов живота, от формы и расположения поперечно-ободочной кишки.
— Какие общие признаки перфорации любого полого органа брюшной полости?
Появление резкой боли, напряжение мышц передней брюшной стенки, брадикардия, появление френикус-симптома.
— Мужчина поступил с внезапна возникшей болью в эпигастральной области. На рентгенограмме обнаружен свободный газ в брюшной полости. Ваши действия?
Свободный газ в брюшной полости — признак перфорации полого органа. Необходима немедленная лапаротомия. Альтернативой может стать эндохирургическая ликвидация перфорации. ,
— Женщина 65 лет с ннсулинозависпмым сахарным диабетом доставлена в реанимационное отделение в состоянии диабетического кетоапндоза. На рентгенограмме органов брюшной полости обнаружен свободный газ. Ваши действия?
Первичное лечение пациента с острым животом и диабетическим кетоацидозом включает инфузионную терапию, возмещение электролитов, внутривенное введение антиСиотиков и хирургическое вмешательство с целью устранения причины, усугубившей течение диабета. Операцию выполняют сразу же после стабилизации состояния, так как отсрочка связана с высокой летальностью, а полная коррекция проявлений диабета невозможна при наличии тяжелой инфекции — перитонита.
— Что способствует прикрытой перфорации язвы желудка или двенадцатиперстной кишки?
В первую очередь топографическая близость соседних органов.
— Какие методы применяются для лечения перфоративнон язвы желудка?
При перфоративной язве необходимо провести немедленную лапаротомию и в зависимости от состояния брюшины выполнять: ушивание язвы, иссечение язвы, резекцию желудка, пи-лоропластику с ваготомией.
— Какие причины вызывают кровотечение из верхних отделов желудочно-кишечного тракта?
Желудочно-кишечные кровотечения частое (у 20% больных) и серьезное осложнение (летальность достигает 10%) ряда патологических процессов. Выделяют язвенные кровотечения (язвенная болезнь, пептические язвы анастомоза, острые язвы) и неязвенные кровотечения (варикозное расширение вен пищевода, грыжи пищеводного отверстия диафрагмы, синдром Мэл-лори—Вейсс, эрозивный геморрагический гастрит, опухоли желудка и кишки, дивертикулы, химические ожоги, инородные тела.
— В чем заключается тактика консервативного лечения гаст-родуоденальных кровотечений?
Вначале необходимо катетеризировать центральную вену (выполнение необходимых по темпу и объему инфузий, контроль ЦВД), установить назогастральный зонд (оценка кровотечения: остановилось, продолжается, рецидивирует), катетеризировать мочевой пузырь (изучение почасового диуреза), наложить пневматическую манжетку на плечо (постоянный контроль центральной гемодинамики), каждый час проводить исследование состава периферической крови (эритроциты, гемоглобин, гематокрит).
Строгий постельный режим, холод на подложечную область, промывание желудка ледяной водой, желудочная гипотермия, введение зонда Сенгстакена—Блэкмора (рис. 15) при кровотечении из вен пищевода и трещин кардии, введение в желудок
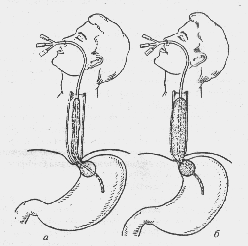
Рис. 15. Положение зонда Блэкмора в пищеводе (схема): а — раздута желудочная манжетка; б — раздута манжетка в пищеводе
по зонду адреналина или норадреналина 0,1 % раствор 4 мл вместе с 100—150 мл 5% аминокапроновой кислоты (или дают пить по 1 столовой ложке этой смеси каждые 15 минут).
Лечебная эндоскопия — обкалывание язвы 0,1% раствором норадреналина, электрокоагуляция, прошивание сосуда металлической клипсой, лазерная коагуляция, аппликация медицинского клея МК № 6, 7, 8.
Эндоваскулярная эмболизация кровоточащего сосуда с помощью суперселективного введения искусственного эмбола через бедренную артерию.
Коррекция волемических нарушений: восполнение ОЦК (переливание крови и ее компонентов — 60—80% от дефицита ОЦК, плазма нативная, сухая, замороженная — 200—800 мл, декстраны, альбумин, протеин, кристаллоиды.
Стабилизация гемодинамики: сердечные, сосудистые, дыхательные средства.
Ликвидация метаболического ацидоза — гидрокарбонат натрия 4% — 200мл.
Восстановление микроциркуляции — реополиглюкин 400 мл, трентал 5—15 мл на 250 мл физиологического раствора.
— Через 2 часа после резекции желудка по назогастральному зонду поступает кровь в количестве около 500 мл за один час. Гемостатнческая н заместительная терапия эффекта ие дают. Ваши действия?
Необходимо срочно оперировать больного.
— Опишите острый диффузный гастрит и стрессовые эрозии.
Острый диффузный гастрит развивается в результате воздействия на слизистую оболочку желудка самых разнообразных раздражающих веществ (аспирина, этанола и пр.), при этом могут возникать кровотечения, иногда массивные. Устранение этиологического фактора и лечение антацидами быстро приводит к выздоровлению.
Стрессовые эрозии (острый геморрагический гастрит) — другая форма острого гастрита, где поражение слизистой усугубляется действием соляной кислоты. Обычно это неглубокие повреждения слизистой, возникающие в области дна желудка и распространяющиеся более дистально, иногда на всем протяжении. Стрессовые поражения ЖКТ (кортизоловый шок) возникают у больных с сепсисом, полиорганной недостаточностью, тяжелой травмой, как осложнение послеоперационного периода, при ожогах (язвы Керлинга), у истощенных больных.
В 5% случаев они осложняются тяжелым желудочным кровотечением.
Профилактика образования стрессовых язв достигается назначением антацидных препаратов и антагонистов Н2-рецепто-ров гистамина.
Оперативное лечение крайне неэффективное, летальность после операции очень высока. В некоторых случаях, когда никаким другим путем кровотечение остановить не удается, наилучшим выходом является гастрэктомия.
— Какой препарат наиболее эффективен для остановки массивного кровотечения при эрозивном гастрите?
Единственный препарат, способный уменьшить массивное кровотечение при эрозивном гастрите, — вазопрессин. Применение его противопоказано при ишемической болезни сердца. Необходимо помнить, что вазопрессин оказывает лишь временный гемостатический эффект.
— Какие показания к хирургическому лечению?
Экстренная операция (до 2 часов) — продолжающееся кровотечение 2—3 степени тяжести, рецидив кровотечения.
Срочная операция (24—36 часов) — остановившееся кровотечение при наличии тромбов в язве, рецидив кровотечения в стационаре.
Плановые операции выполняются при стабилизации гемо-стаза, небольших язвах при наличии в них тромбов и кровопо-тере легкой степени.
Больные с 4-й степенью тяжести нуждаются в срочной ре-аниматологической помощи и при восстановлении гемодинамики до уровня 2—3-й степени тяжести кровопотери (пульс 120—130/мин, систолическое АД — 60—80 мм рт. ст.) — экстренной операции.
— Какие операции выполняют при гастродуоденальных кровотечениях?
Чем тяжелее состояние больного, тем менее травматична должна быть операция.
При крайне тяжелом состоянии больного возможно иссечение кровоточащей язвы передней стенки органов или ушива-ние язвы задней стенки. Рецидив кровотечения наблюдается в 20—30% случаев.
Если состояние больного позволяет, то при кровоточащих
язвах может быть выполнена ваготомия с иссечением язвы и пилоропластикой.
При синдроме Мэллори—Вейсс выполняется гастротомия и прошивание кровоточащих сосудов трещины (операция Бейе) или их прошивание через серозную оболочку органа под контролем введенного в желудок фиброскопа.
При кровотечении из варикозных вен пищевода и кардии показано прошивание вен цепьевидными швами со стороны слизистой.
Кровоточащие опухоли желудка — показание к радикальной или паллиативной резекции или гастрэктомии.
— Опишите клинику и лечение язвенного пилородуоденаль-ного стеноза.
Язвенный гастродуоденальный стеноз — абсолютное показание к операции.
1-я стадия — компенсированный стеноз, существенно не сказывается на общем состоянии больного. Вид операции соответствует принципам лечения язвенной болезни.
2-я стадия — субкомпенсированный стеноз: развивается по-худание, обезвоживание, желудок увеличен, видимая глазом перистальтика, “шум плеска”. Выполняется тот же принцип хирургического лечения.
— Какие последствия пилородуоденального стеноза встречаются наиболее часто?
Продолжительная рвота вызывает потери соляной кислоты, что в первую очередь приводит к метаболическому алкалозу. Возможна гипокалиемия.
3-я стадия — декомпенсированный стеноз, прогрессивно нарастает истощение. Из-за значительного угнетения моторной функции показана резекция желудка, ваготомия нежелательна. При тяжелом состоянии больного возможно выполнение дренирующей желудок операции — гастроеюностомии.
— Какие мероприятия проводят при подготовке к операции больного с язвенным стенозом?
Промывания желудка, коррекция нарушения кислотно-основного состояния, введение растворов электролитов и белковых препаратов.
— Что такое синдром верхней брыжеечной артерии?
При этом синдроме нижнегоризонтальяая ветвь двенадцатиперстной кишки сдавливается верхней брыжеечной артери-
ей, которая отходит от аорты под острым углом и пролегает над двенадцатиперстной кишкой. Эта анатомическая особенность нередко сочетается с предрасполагающими факторами: астеничная конституция, недостаточное развитие забрюшинной жировой клетчатки, длительная неподвижность и сдавление этой области. Симптомы — рвота с желчью и боли после приема пищи. Лечение заключается в пересечении связки Трейтца и низведении дуоденоеюнального перехода, после чего двенадцатиперстная кишка освобождается из-под верхней брыжеечной артерии, либо в наложении обходного анастомоза над местом обструкции.
— Какие осложнения после резекции желудка возможны в раннем послеоперационном периоде?
Ранние осложнения возникают в первые 2 недели после операции:
кровотечения желудочно-кишечные или брюшнополостные (0,1—0,4%), несостоятельность швов дуоденальной культи или анастомоза (0,5—4%), анастомозит или перианастомозит (8— 10%), гастроплегия, абсцессы брюшной полости, ранняя спаечная непроходимость, панкреатит, пневмония.
— Что является наиболее частой причиной несостоятельности швов культи двенадцатиперстной кишки?
Дуоденостаз.
— С какими осложнениями следует дифференцировать несостоятельность швов двенадцатиперстной кишки?
С несостоятельностью швов гастроэнтероанастомоза, послеоперационным панкреатитом, послеоперационным перитонитом, с несостоятельностью швов малой кривизны желудка.
— Опишите диагностику и лечение анастомозита.
При легкой степени клинические проявления отсутствуют. Эндоскопически: отек, кровоизлияния в слизистой губ анастомоза, проходимость не нарушена.
При средней степени анастомозита появляется клиника нарушения пассажа пищи (тяжесть в подложечной области после еды, срыгивания, икота). Эндоскопически: выраженный отек слизистой губ анастомоза, множество мелких кровоизлияний, наложение пленок фибрина и сужение просвета анастомоза.
При тяжелой степени возникает обильная рвота пищей (нередко с примесью желчи), больные быстро худеют. Эндоскопически: резкий отек губ анастомоза, сливные кровоизлияния,
массивные наложения фибрина и полное закрытие анастомоза.
Консервативное лечение состоит из комплекса противовоспалительных мер (назогастральная интубация, промывание желудка теплым физиологическим раствором, УВЧ, ионофорез с гидрокортизоном, преднизолон в/м, антибиотикотерапия, эн-зимотерапия, электростимуляция желудка, химиостимуляция желудка церукалом, хлорид кальция 10% — 10 мл в/в, рентгенотерапия) и коррекции обменных нарушений. Оптимальный метод коррекции — восстановление энтерального питания. При ФГДС через суженный анастомоз проводят тонкий катетер, используя его как проводник, удается провести более толстый зонд и осуществлять зондовое питание вплоть до восстановления проходимости анастомоза. Чаще всего явления анастомо-зита разрешаются в течение 7—9 дней, проходимость анастомоза проверяется рентгенологически.
При безуспешности консервативного лечения в течение 14 дней показано формирование обходного гастроэнтероанастомоза или повторная резекция.
— Что такое гастроплегия?
Гастроплегия — паралич послеоперационной культи желудка. Причины: декомпенсированный стеноз, нарушения водно-электролитного баланса, сопутствующие поражения центральной и вегетативной нервной системы, травматичная операция, ваготомия, формирование анастомоза по Ру. Клиническая картина аналогична таковой при анастомозите, но при эндоскопии не находят закрытия анастомоза, культя резко расширена, в просвете имеется желчь.
Лечение консервативное: постоянная декомпрессия желудка с зондом; адекватная коррекция водно-электролитного, белкового, углеводного баланса; химиостимуляция моторики желудка: прозерин, церукал, питуитрин, карбохолин, витамины группы В; электростимуляция желудка и кишечника.
— Назовите поздние осложнения после резекции желудка.
Демпинг-синдром, синдром приводящей петли, щелочной рефлюкс-гастрит, постваготомическая диарея, пептическая язва, изъязвления слизистой оболочки, нарушения питания (анемия, стеаторея), рак культи желудка.
— Опишите демпинг-синдром.
Основное значение в развитии демпинг-синдрома имеет ут-
рата механизма привратника, предотвращающего быстрое и неконтролируемое опорожнение желудка. При выключении из пищеварения двенадцатиперстной кишки поступление в тощую кишку большого количества концентрированной и непереваренной, богатой углеводами пищи приводит к расширению тощей кишки, высвобождению значительного количества кишечных гормонов. Патология ЦНС и вегетоневроз усиливают демпинг-предрасположенность.
Наиболее ярко демпинг-синдром проявляется после приема 'в пищу молочных и сладких продуктов. Характерны слабость, потливость, головокружение, сердцебиения, поносы и рвота, в тяжелых случаях— обмороки и потеря сознания. На высоте демпинг-атаки (продолжительность ее от 20 мин до 2 ч) развивается тахирардия, снижается АД.
Ранний демпинг-синдром возникает через 30 мин после еды, сопровождается гипергликемией; поздний — через несколько часов после еды, наблюдается гипогликемия.
По тяжести течения выделяют: 1-я степень (легкая): периодические приступы по 15—20 мин после приема молочной или сладкой пищи, учащение пульса на 10—15/мин, снижение (повышение) АД на 10—15 мм рт. ст., купирующиеся в горизонтальном положении тела. Консервативное лечение дает эффект.
2-я степень (средней тяжести): постоянные приступы слабости и головокружения, потливости, учащение пульса на 20— 30/мин, понижение (реже повышение) АД на 15—20 мм рт. ст. после приема обычных порций любой пищи, приступы не купируются в положении лежа. Консервативное лечение облегчает состояние.
3-я степень (тяжелая): постоянные и резко выраженные приступы в ответ на прием любой пищи с обмороками, диареей, тахикардией и гипотонией, потерей массы тела до 10 кг. Консервативное лечение эффекта не дает.
— Что помогает верификации демпинг-синдрома?
При рентгенологическом исследовании выявляют мгновенное опорожнение желудка от контрастной массы. Провокационная проба — прием 150 мл 50% глюкозы или сахара, при этом больной не должен ложиться в постель.
— Как лечить демпинг-синдром?
Демпинг-синдром 1-й и 2-й степени лечат консервативно: диета с исключением углеводов, молока, сухоядение, частое и дробное питание, постельный режим после еды; прием перед
едой желудочного сока и 0,5% новокаина; резерпин по 0,25 мг 2 раза в день; витамины группы В и С; транквилизаторы, бен-зогексоний, панзинорм, неробол.
Оперативное лечение (рис. 16) направлено на задержку опорожнения содержимого из желудка — вшивание антиперистальтического участка тощей кишки между желудком и тонкой кишкой, восстановление пассажа пищи через двенадцатиперстную кишку — редуоденизация, реконструкция гастроеюноанастомоза по Ру.
— Опишите синдром приводящей петли.
Предшествовавший дуоденостаз, высокая и острая шпора, пептическая язва, рубцы и спайки, инфильтраты, препятствующие свободному оттоку дуоденального содержимого в отводящую петлю, являются причинами возникновения синдрома приводящей петли. Содержимое — желчь, панкреатические и кишечные соки — накапливаются и застаиваются в приводящей петле, повышается внутридуоденальное давление, что приводит к рефлюксу в общий желчный и вирсунгов протоки с последующим развитием холангита и панкреатита. В конце приступа синдрома приводящей петли застойное дуоденальное содержимое выбрасывается перистальтической волной в желудок и извергается со рвотой. Систематическая потеря дуоденального содержимого со временем приводит к ферментативной недостаточности, неперевариванию пищи и к истощению больного.
В зависимости от частоты приступов различают три степени тяжести: легкую, средней тяжести и тяжелую.
Диагностике помогает рентгеноконтрастное исследование (заполнение и длительная задержка бария в расширенной приводящей петле) и диагностическая провокационная проба (при положительной пробе после введения в желудок через зонд двух яичных желтков, 30 г сметаны и 30 г подсолнечного масла через 1—1,5 часа появляются боли, которые исчезают после выделения по зонду дуоденального содержимого).
— Как лечить синдром приводящей петли?
При легкой степени помогает консервативное лечение: диета, дробное питание, церукал, промывание приводящей петли через тонкий зонд.
При второй и третьей степени показана операция (в литературе описано около 20 вариантов (рис. 17)): накладывают анастомоз Брауна между приводящими и отводящими петлями или
Рис.16. Реконструирование операции при демпинг-синдроме по:
1 — Реrmаn; 2 — Henley, Soupalt; 3 — Henley; 4 — Poth; 5 — Clemens; 6 — Christeas; 7 — Woodward, Hustings; 8 — Jordan; 9 — Madding; 10 — Moroney; 11, 12 — Henley; 13 — Jezioro; 14 — Walters, Nixon; 15 — Walters, Nixon; 16, 17 — Poth; 18 —Burnett
Рис. 17. Операции при синдроме приводящей петли:
1 — подшивание приводящей петли к париетальной брюшине и капсуле поджелудочной железы; 2 — подшивание приводящей петли к малой кривизне; 3 — резекция большого сальника; 4 — резекция избыточной приводящей петли; 5 — энтероэнтероанастомоз; 6 — операция Bergeret; 7 — резекция по Ру; 8 — операция Таннер—Ру—19; 9 — операция Hoag—Steinberg; 10 — дуоденоеюноанастомоз; 11 — резекция по Бильрот-1; 12 — вторичная гастроеюнопластика; 13 — сужение гастроеюноанастомоза; 14 — дегастроэнтеростомия и пилоро-пластика после ваготомии и гастроэнтеростомии
производят реконструкцию анастомоза с формированием Y-об-разного анастомоза по Ру.
— Опишите синдром Мэллори—Вейсс.
Синдром Мэллори—Вейсс — линейные разрывы слизистой оболочки в области пищеводно-желудочного перехода. Разрывы могут распространяться на стенку желудка по большой кривизне в кардиальном отделе. Причина — повторяющаяся интенсивная рвота. Диагноз устанавливается при ФГДС. У 10% пациентов возникающее кровотечение требует хирургического лечения. Метод выбора — эндоскопическое клипирование места разрыва. Лечение: переливание крови, назначение антацид-ных препаратов, промывание желудка.
— Мужчина 55 лет поступил с жалобами на рвоту в течение недели. На рентгенограмме органов брюшной полости выявлено значительное расширение желудка. Ваши действия?
У больного острое расширение желудка. Метоклопрамид — препарат, стимулирующий моторику желудка, противопоказан до исключения механической непроходимости выходного отдела. Ввести назогастральный зонд для декомпрессии, установить с помощью контрастной рентгенографии или ФГДС проходимость привратника. Начать инфузионную терапию для восстановления водно-электролитного баланса. На фоне проводимой регидратации катетер ФЪлея позволяет контролировать диурез. Н2-блокаторы уменьшат секрецию желудка и болевой синдром.
— Молодой мужчина после обильной еды и тяжелой рвоты почувствовал сильные боли в левом подреберье с иррадиацией в спину. Ваш диагноз?
У больного классический синдром Бурхаве. При этом заболевании приступы тяжелой рвоты большим количеством пищи приводят к перфорации внутригрудного отдела пищевода, что, в свою очередь, приводит к скоплению жидкости в левой плевральной полости. Диагноз можно подтвердить при контрастной рентгенографии.
4. Хирургические заболевания кишечника
— Опишите физиологию тонкого кишечника.
Общая длина тонкого кишечника примерно 160% от длины тела, это около 4/5 длины ЖКТ; 40% составляет тощая и 60% — подвздошная кишка. Парасимпатическая иннервация усиливает сократительные движения кишечной стенки, а симпатическая — ослабляет их. Вся принимаемая внутрь пища и вода, а также секретируемые желудком, печенью и поджелудочной железой жидкости (около 9 л в сутки), поступают в тонкую кишку. Реабсорбции из них подвергается только 2 л.
Основные функции — секреторная, эндокринная, моторная, всасывательная и выделительная. Секреторнаяфутщш — секреция слизистой оболочкой около 2 л сока, содержащего различные ферменты: энтерокиназу, фосфатазы, нуклеазы, катеп-сины, сахарозу, липазу, участвующих в расщеплении химуса до моносахаридов, жирных кислот и аминокислот. Эндокринная — секреция ряда гормонов (секретин, холецистокинин, ва-зоинтестинальный полипептид — VIP, молитин, гастрин-ин-гибирующий пептид), участвующие в регуляции многочисленных функций органов пищеварительной системы. Моторная — продвижение химуса по кишечнику (маятникообразные движения перемешивают химус, перистальтические — продвигают). Всасывательная. В тонкой кишке всасываются вода путем пассивной абсорбции, электролиты (калий, натрий, кальций), белки, жиры, углеводы, жирорастворимые витамины (A, D, Е, К), витамин В12, витамин С, тиамин и фолиевая кислота, микроэлементы — железо. Выделительная — в просвет кишки через ее стенку выделяются соли и некоторые органические вещества, i
— Опишите физиологию толстой кишки.
Общая длина — 1,75—2 м. Функции: всасывание электролитов, формирование каловых масс, синтез кишечной микрофлорой витаминов В12 и К, секреция большого количества слизи, способствующей эвакуации содержимого.
— Какие доброкачественные новообразования встречаются в тонком кишечнике?
Доброкачественные опухоли (леймиомы, липомы, аденомы,
гемангиомы, фибромы, нейрофибромы) и полипы тонкого кишечника встречаются в 10 раз чаще, чем злокачественные, они способны вызвать обструкцию или кровотечение, но обычно протекают бессимптомно.
— Опишите клиническое течение и диагностику болезни Крона.
Болезнь Крона — хроническое гранулематозное заболевание неясной этиологии, поражающее всю толщу стенки кишки и любой отдел ЖКТ (Крон в 1932 г. описал как терминальный илеит, в 1934 г. Кольп выявил подобные изменения в толстой кишке). Частота — 25 на 100 000. Тонкая кишка поражается в 25% случаев, в сочетании с толстой — в 50%, только толстая кишка — в 25%. Характерна множественность участков поражения, участки нормальной слизистой оболочки сменяются изъязвлениями и гранулематозными разрастаниями.
Типичные симптомы: коликообразная боль внизу живота, диарея, обструкция кишечника возникает в 25% случаев, в 2— 3 % заболевание проявляется обильным желудочно-кишечным кровотечением. Системные симптомы: лихорадка, похудание, недомогание, анорексия. Внекишечные проявления: анемия, гепатобилиарная патология (жировой гепатоз, перихолангит, цирроз, склерозирующий холангит), патология почек (вторичная обструкция правого мочеточника вследствие поражения кишечника и нефролитиаза, образование калышево-оксалатных камней), анкилозирующий спондилит (у 2—10%) и артрит (у 10—12%), кожные поражения (узловая эритема, пиодермия), поражения глаз (у 3—10% — эписклерит, увеит). Часто развиваются свищи и поражения аноректальной зоны.
В клиническом течении выделяют острую, подострую и хроническую стадии. Диагностике помогают характерные рентгенологические признаки — сегментарные стриктуры, отделенные друг от друга непораженными участками кишки, слизистая оболочка в виде булыжной мостовой и кишечные свищи.
— Как лечить болезнь Крона?
Лечение симптоматическое, специфическая терапия отсутствует.
Консервативное лечение: кратковременные курсы антибиотиков широкого спектра действия, закрепляющие средства, разгрузка кишечника парентеральным питанием. В острых случаях назначают сульфасалазин или препараты 5-аминосалициловой кислоты 3—4 г/день в сочетании с кортикостероидами, ви-_ тамин В,2,включение в рацион повышенных концентраций кальция и витамина D для связывания оксалатов в кишечнике. Применяют также 6-меркаптопурин, азатиоприн, метотрексат, в качестве иммунодепрессанта можно использовать циклоспорин. При лечении перианальных и промежностных свищей могут быть эффективны метронидазол, хинолоны или их сочетание. Оперативное лечение может осуществляться в плановом и экстренном порядке. Показания к срочной операции: профуз-ные кровотечения, острая токсическая дилатация ободочной кишки, перфорация кишечных язв, развитие абсцессов, свищей и перитонит. Паллиативные операции — наложение двуствольной илео- или колостомы при крайне тяжелом состоянии больного или внутрибрюшинных инфильтратах. Радикальные — сегментарная или субтотальная резекция ободочной кишки, колэктомия, пластические операции при Рубцовых стриктурах малой протяженности.
Прогноз заболевания неблагоприятный, часты рецидивы, в процесс вовлекаются новые участки ЖКТ. У 50% больных, перенесших хирургическое лечение, в течение последующих 5 лет возникают показания для повторных вмешательств. Вероятность развития рецидива заболевания после каждой последующей операции — от 35 до 50%.
— Какие встречаются дивертикулы тонкой кишки?
Принята классификация дивертикулов: врожденные (истинные), приобретенные (ложные); дивертикулы пульсионные и тракционные; дивертикулез.
Дивертикулы двенадцатиперстной кишки составляют около 10% всех дивертикулов ЖКТ, более 90% из них протекает бессимптомно. В 70% они локализуются в области большого дуоденального соска, чаще на расстоянии 1—2 см (именно они вызывают кровотечение), в некоторых случаях общий желчный проток открывается непосредственно в дивертикул. Дивертикулы тощей кишки встречаются редко. Возможны осложнения — перфорация, непроходимость кишечника, развитие синдрома мальабсорбции (диарея, стеаторея, анемия и потеря веса, гипо- и ахлоргидрия).
Основной метод диагностики — рентгенологическое исследование с контрастированием кишечника барием. Бессимптомные дивертикулы хирургического лечения не требуют. Наличие любых клинических проявлений, связанных с дивертикулом, являются показанием к его удалению.
— Приведите классификацию непроходимости кишечника.
Непроходимость кишечника составляет более 9% всех острых заболеваний органов брюшной полости. Летальность достигает 25%. Различают следующие виды кишечной непроходимости:
Динамическая (функциональная) непроходимость: а — спастическая (заболевания нервной системы, истерия, дискинезия, 'глистная инвазия, полипоз кишечника), б — паралитическая (воспалительные процессы в брюшной полости и забрюшин-ного пространства, перенесенная лапаротомия, пневмония, плеврит, инфаркт миокарда, острая мезентериальная непроходимость, токсические парезы).
Механическая непроходимость: а — обтурационная (интра-органная — инородные тела, каловые и желчные камни, глистная инвазия; интрамуральная — болезнь Крона, опухоль, туберкулез, рубцовая стриктура; экстраорганная — киста брыжейки и яичника, опухоль матки и придатков, забрюшинная опухоль), б — странгуляционная (узлообразование, заворот, ущемленные наружные и внутренние грыжи), в — смешанная (инвагинация, спаечная непроходимость).
По происхождению: врожденная, приобретенная.
По уровню: высокая, низкая.
По клиническому течению: острая, хроническая, полная, частичная.
— Какие факторы предрасполагают к развитию кишечной непроходимости?
Врожденные аномалии кишечной трубки (мальротация, дивертикул Меккеля, наличие щелей, отверстий в брыжейке, удвоения кишечника); чрезмерная подвижность органов врожденного (общая брыжейка подвздошной и слепой кишки, мобильная слепая кишка, мегадолихосигма) или приобретенного характера; наличие спаек, тяжей или сращений; наличие различных образований, находящихся в просвете кишки или исходящих из ее стенки или соседних органов.
— Какие факторы приводят к развитию острой кишечной непроходимости? Перегрузка пищеварительного тракта обильной грубой пи-
щей, изменение моторной функции кишечника с преобладанием спазма или пареза.
— Что способствует перерастяжению кишечной стенки при острой кишечной непроходимости?
Пищеварительные соки, пищевые массы, газы, транссудат.
— Опишите клинику н диагностику острой кишечной непроходимости.
При острой кишечной непроходимости возникают тяжелые патофизиологические нарушения: уменьшение ОЦК, развитие тканевой гипоксии, нарушение деятельности сердечно-сосудистой системы, нарушения кровообращения в стенке кишки и депонирование крови. Схваткообразные боли в животе встречаются в 100%, многократная рвота — в 60%, отсутствие стула — в 80%, вздутие живота — в 75% случаев. Выявляют: при осмотре — асимметрию живота с видимой перистальтикой кишечника (симптом Валя), при аускультапии — шум падающей капли, при перкуссии — “шум плеска” (симптом Склярова), при ректальном исследовании — вздутие ампулы прямой кишки (симптом обуховской больницы), при завороте ситовидной кишки удается ввести не более 0,5 л жидкости (симптом Цеге— Монтейфеля).
Лабораторные данные: лейкоцитоз, нейтрофилез с ядерным сдвигом влево, гипокалиемия, гипонатриемия, гипохлоремия, гипопротеинемия.
На обзорной рентгенограмме выявляются чаши Клойбера. При контрастной энтерографии (проба Шварца) происходит задержка контрастного вещества в месте непроходимости.
При УЗИ выявляют растяжение кишки с горизонтальным уровнем жидкости.
С помощью колоноскопии выявляют некоторые причины непроходимости толстой кишки, возможны реканализация об-турированного опухолью участка кишки, удаление полипа или инородного тела.
При лапароскопии определяют состояние кишечника, наличие выпота, перитонита. Под контролем зрения можно пересечь спайки.
— Что является основной причиной гипонатриемин при острой кишечной непроходимости? Потери натрия с пищеварительными соками, перемещение
натрия в клетки (трансминерализация), выведение натрия с мочой, недостаточное поступление натрия в организм.
— Как происходит потеря жидкости при острой кишечной непроходимости?
С рвотными массами, с мочой, с кожной поверхности в виде пота, с выдыхаемым воздухом в виде водяных паров.
— Чем обусловлена тяжесть состояния больных при узлооб-разовании?
Выключением из циркуляции значительных объемов красной крови и плазмы, потерями жидкости и электролитов, интоксикацией.
— Какая необходима предоперационная подготовка?
Все мероприятия проводятся не более 2-х часов с момента поступления больного: дренирование желудка, очистительная клизма, спазмолитики, препараты для регуляции систем дыхания и кровообращения, инфузионная терапия в необходимом объеме (полиглюкин и гидрокортизон при низком АД, растворы глюкозы, Рингера—Локка, нативная или сухая плазма, солевые и полиионные растворы).
— В чем состоит операционная тактика?
Обезболивание — эндотрахеальный наркоз. Операционный доступ — срединная лапаротомия. Новокаиновая блокада корня брыжейки. Декомпрессию тонкой кишки выполняют через носоглотку, толстой — через прямую кишку. Возможна декомпрессия через энтеротомическое отверстие в отводящей петле. Жизнеспособность кишки оценивают визуально по цвету, перистальтике и пульсации сосудов; с помощью допплерографии, спектроскопии, электромиографии, капилляроскопии. Для определения жизнеспособности цианотичной неперестальтирую-щей, потерявшей тонус кишки прибегают к обогреванию кишки салфетками, смоченными горячим физиологическим раствором, и выжиданию в течение 5 минут, введению в брыжейку 50—60 мл 0,25 % раствора новокаина. При нежизнеспособности производят резекцию измененного участка кишки с удалением приводящей петли на протяжении 30—50 см, отводящей — 10—20 см с наложение манастмоза бок в бок или конец в конец.
При странгуляционной кишечной непроходимости — устранить узел или заворот, при некрозе — резекция кишки, при перитоните — кишечная стома.
При спаечной кишечной непроходимости (рис. 18) показано пересечение спаек и устранение “двустволок”, брюшную полость промывают растворами фибринолитиков.
При инвагинации производят дезинвагинацию, мезосигмо-пликацию Гаген—Торна, при некрозе — резекцию, при перитоните — илеостому.
Операция по поводу заворота ситовидной кишки может быть закончена сигмопексией, мезосигмопликацией, резекцией ситовидной кишки, резекцией кишки с наложением противоестественною заднего прохода, операцией типа Гартмана. Лечение заворота на ранних стадиях заболевания может быть консервативным — применение бариевой клизмы; расправление перекрученной ситовидной кишки с помощью зонда, вво-
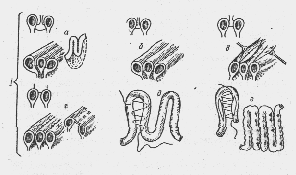
Рис. 18. Основные методики интестиношшкации: I — пристеночные методики: а — непрерывный шов по брыжеечному краю кишки (Noble, 1937), б — узловые швы на уровне V3 полуокружности от брыжеечного края (Ю. Т. Коморовский, 1962), в — то же посередине расстояния между свободным и брыжеечным
краем (Seabrock, Wilson, 1954), г — то же по свободному краю кишки (Filhouland, Raymond, 1952), д — непрерывный матрацный шов по брыжеечному краю кишки (Poth и соавт., 1901), е — непрерывный гофрирующий шов с предварительным нанесением продольных разрезов серозной оболочки в области шва (К. С. Симонян, 1966) димого через ректоскоп по Брунсгаарду; расправление заворота с помощью колоноскопа.
Если причина непроходимости раковая опухоль, можно предпринять различные тактические варианты. При опухоли правой половины толстого кишечника без признаков перитонита показана правосторонняя гемиколэктомия; при перитоните и тяжелом состоянии больного — илеостомия, туалет и дренирование брюшной полости; при неоперабельной опухоли и отсут-

Рис. 18. Основные методики интестшюпликации:
II — чрезбрыжеечные методики: а — поперечные П-образные швы (Child, Phillips, 1960), б— продольные П-образные швы (Ю. Т. Коморовский, 1960, 1962), в — продольные П-образные швы с применением лавсановых упорных полосок (Д. П. Чухриенко, 1965), г — сшивание с образованием 2—3 мезентериальных блоков (D'Andressian, 1971), д — двойной шов со связыванием конечных участков нити (Merquet, 1973), е — поперечные П-образные швы с прикрытием карманов брыжейки краевыми петлями кишки, ж —узловые швы на брыжеечный край кишки и поверхностный листок брюшины брыжейки (И. X. Геворкян, 1961), з —узловой шов на поверхностный листок брыжейки (Barron, Fallis, 1955)
ствии перитонита — илеотрансверзостомия. При опухоли левой половины толстого кишечника без признаков перитонита проводят левостороннюю гемиколэктомию, колостомию; при перитоните и тяжелых гемодинамических нарушениях показана трансверзостомия; если опухоль неоперабельная — обходной анастомоз, при перитоните — трансверзостомия; при опухоли ситовидной кишки — резекция участка кишки с опухолью с наложением первичного анастомоза либо операция Гар-тмана, или наложение двуствольной колостомы, в конце операции при всех видах кишечной непроходимости брюшную полость тщательно санируют и вводят разгрузочные зонды в кишечник.
— В чем заключается послеоперационное ведение больных?
Программа послеоперационного ведения больных многокомпонентная и включает следующие мероприятия: дезинтоксика-ционная заместительная терапия (коллоидные, солевые растворы, глюкоза), улучшение реологических свойств крови (реопо-лиглюкин, гемодез, гепарин), нормализация электролитного обмена и кислотно-основного состояния (растворы солей калия, натрия, кальция, натрия гидрокарбоната), антибиотики широкого спектра действия, антисептические растворы, нормализация систем дыхания, кровообращения, профилактика печеночно-почечной недостаточности (аскорбиновая, глутами-новая, липоевая кислоты, метионин, эссенциале, форсированный диурез), механическая, химическая и электрическая стимуляция ЖКТ (клизмы с гипертоническим раствором, кали-мин, прозерин, электростимуляция), общеукрепляющая и им-муностимулирующая терапия (витамины, метилурацил, пен-токсил, иммуноглобулины), гормональная терапия по показаниям, ГБО.
— Какие осложнения возможны в послеоперационном периоде?
При некрозе странгулированной петли — релапаротомия, резекция кишки или энтеростомия, туалет и дренирование брюшной полости.
При кровотечении — релапаротомия, остановка кровотечения, туалет и дренирование брюшной полости.
Несостоятельность швов анастомоза: релапаротомия, энтеростомия, туалет и дренирование брюшной полости.
Абсцессы брюшной полости: релапаротомия, дренирование полости абсцесса. . Кишечные свищи.
— Какие виды кишечных свищей встречаются наиболее часто?
По времени возникновения различают врождённые и приобретенные кишечные свищи; по этиологии: травматические, лечебные, возникшие при заболеваниях кишки; по функции: полные и неполные; по характеру: губовидные и трубчатые; по уровню расположения: высокие и низкие; по наличию осложнений: неосложненные, осложненные.
Возникающие в организме изменения связаны с потерей через свищ белков, жиров, углеводов, витаминов, воды и электролитов. Чем выше расположен свищ, тем больше эти потери и тем выраженнее нарушения обмена веществ и водно-электролитного баланса. На коже вокруг свища возникает мацерация.
Уточнение локализации свища, его хода и особенностей расположения достигается с помощью рентгеноконтрастного исследования после приема сульфата бария через рот (при тонкокишечных свищах) или введении его через прямую кишку (при толстокишечных свищах). Ценным исследованием может стать фистулография.
— Опишите принципы леченая кишечных свищей.
При кишечных свищах (особенно трубчатых) лечение консервативное: туалет кожи в области свища с использованием цинковой пасты, пасты Лассара, клея БФ-6, защитных пленок, гипсо-жировой пасты, консервированной в бриллиантовой зелени плаценты, растворов молочной кислоты. Лечение включает калорийное питание, коррекцию нарушений гомеостаза, обтурацию свища (особенно эффективным оказалось применение медицинских клеев МК-6 и МК-8). Консервативное лечение дает эффект более чем у 40% больных при средней продолжительности курса лечения 4—6 недель. В ранние сроки операция показана только при высоких свищах, которые быстро истощают больных. Выполняют резекцию кишки, несущей свищ, и интубацию кишечника.
Существует пять факторов, препятствующих спонтанному закрытию свищей: обструкция кишечника дистальнее фистулы, инородное тело в свище, тяжелое повреждение кишечника, несущего свищ (болезнь Крона, лучевая терапия и др.), рак фистулы, эпителизация свищевого хода.
При незаживающих трубчатых и практически всегда при губовидных свищах приходится прибегать ;• хирургическим вмешательствам (рис. 19). При неполных свищах используют внебрюшинные методы их закрытия, при остальных видах — внутрибрюшинные (чаще всего производят резекцию участка кишки, несущего свищ, с наложением анастомоза). При тяже-
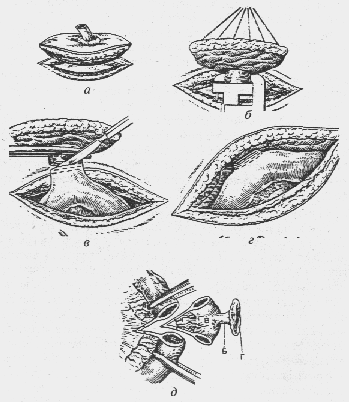
Рис. 19. Этапы радикальной операции при губовидных свищах тонкой кишки:
а—д (В—Г — резецированный участок тонкой кишки со свищевым отверстием) — по Колченогову и Грицману
лом состоянии больного и выраженных гнойных изменениях брюшной стенки в зоне свища или свищей, операцию разбивают на два этапа: первый — выключение петли или петель, несущих свищи, путем наложения чнтероэнтероанастомоза; второй — резекция кишки со свищами.
При трубчатых неполных свищах толстой кишки применяют консервативное лечение, так как они склонны к самопроиз-
Рис. 19. Этапы радикальной операции при губовидных свищахтонкой кишки: е—з — по Грицману с использованием сшивающих аппаратов
вольному закрытию. При губовидных неполных свищах используют внебрюшинные методы закрытия, при полных — внутри-брюшинные (рис. 20). При неполных несформировавшихся свищах толстой кишки, открывающихся в гнойную полость, показано вскрытие и дренирование гнойных затеков, активная аспирация раны, интенсивная терапия гнойной инфекции и расстройств гомеостаза, отключение свища с помощью наложения противоестественного заднего прохода.
— После резекции антрального отдела желудка у пациента сформировался наружный кишечный свищ, по которому отделяется 300 мл кишечного содержимого ежедневно. Какова дальнейшая тактика?
В этом случае срочное оперативное лечение не показано. Применение катетеров-отсосов или различных мешков в каче-
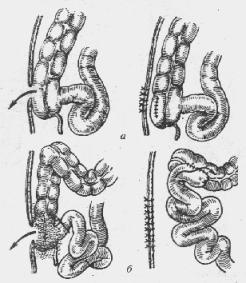
Рис. 20. Варианты операций при свищах толстой кишки (а—б) (Волков П. Т.)
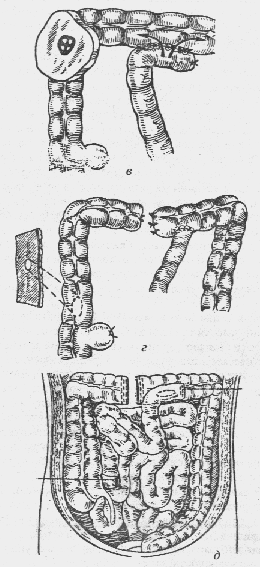
Рис. 20. Варианты операций при свищах толстой кишки (в—д) (Волков П. Т.)
стве аппаратов, собирающих выделяемое из свищевого хода содержимое кишечника, помогает предотвратить мацерацию кожи и дальнейшие осложнения.
— Что такое острая мезевтервальная непроходимость?
Ни одно хирургическое заболевание не дает столь высокой летальности, как данная патология. Острые нарушения мезен-териального кровообращения могут возникать в артериальном и венозном руслах. Выделяют окклюзионные (эмболии, тромбозы сосудов, заболевания аорты) и неокклюзионные (ангио-спазм, нарушения центральной гемодинамики) причины. По стадиям болезни различают ишемию (ишемия и геморрагическое пропитывание при венозном тромбозе), инфаркт и перитонит. В стадии ишемии (обратимое состояние) возникают резкие боли, не снимающиеся наркотическими препаратами (длительность стадии до 6 часов). В стадии инфаркта (необратимая стадия) боли стихают, усиливается тошнота, рвота, появляется вздутие живота, прекращается кишечная перистальтика (длительность стадии 6—12 часов). В стадии перитонита (через 12— 24 часа от начала заболевания) состояние больных становится крайне тяжелым, увеличивается интоксикация. Летальность 100%.
Постановке диагноза помогают лабораторные исследования (необычно высокий лейкоцитоз), положительные симптомы Варламова и Мондора, “резиновый живот” при пальпации, рентгенологическое исследование — картина кишечной непроходимости. Решающей в диагностике является ангиография верхней брыжеечной артерии, которая недоступна большинству лечебных учреждений. Лапароскопия в этих случаях занимает ведущее положение. При неясной лапароскопической картине диагностике помогает хромолапароскопия — внутривенное введение индигокармина или синьки Эванса. Окрашивание сегмента кишечника сомнительной жизнеспособности в синий цвет говорит о сохранении в нем кровообращения.
Все больные подлежат хирургическому лечению. На ранних сроках хорошие результаты дает удаление тромба или эмбола (рис. 21), при поздних сроках показана резекция пораженного участка кишки, при тотальном поражении ограничиваются диагностической лапаротомией. Летальность в группе оперированных больных достигает 8% и более.
— Пациентка 65 лет с мерцательной аритмией поступила в приемный покой с жалобами на боли в животе, однократ-
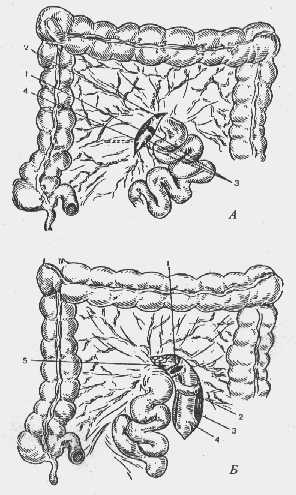
Рис. 21. Острая мезентериальная непроходимость:
А. Передний доступ к верхней брыжеечной артерии: 1 — ствол верхней брыжеечной артерии; 2 — средняя ободочная артерия; 3 — интестинальные артерии; 4 — подвздошная ободочная артерия. Б. Задний доступ к верхней брыжеечной артерии: 1 — верхняя брыжеечная артерия; 2 — левая почечная вена; 3 — аорта; 4 —нижняя брыжеечная артерия; S — нижняя полая вена
ную рвоту и жидкий стул, газы не отходят. Живот умеренно вздут, диффузно болезненный, но раздражения брюшины нет. Ваш диагноз?
Триада — сердечная аритмия, сильная боль с молниеносным началом и жидкий стул — характерна для тромбоэмболии ме-зентериальной артерии. Показана срочная операция по восстановлению кровотока.
— Что такое “висцеральная ангина”?
Хронические нарушения висцерального кровообращения (висцеральная ангина) могут быть обусловлены экстра- и инт-равазальными причинами, вызывающими ишемию органов брюшной полости. Клинические проявления представлены триадой симптомов: приступообразные ангинозные боли в животе, развивающиеся после приема пищи на высоте пищеварения; дисфункция кишечника; прогрессирующее похудание. Боли обусловлены несоответствием уровня поступления кислорода метаболическим потребностям и усилением перистальтики кишечника в ответ на кислородное голодание. Диагностика основывается на данных аортографии или селективной ангиографии верхней брыжеечной артерии. Лечение — реконструктивная операция, направленная на восстановление нормального кровотока в пораженных сосудах и аорте. Успехи ангиохирур-гии позволили снизить летальность при этих операциях до 0.
— Опишите полипы и полипоз толстого кишечника.
Общепринятой теории этиологии полипов нет, распространена воспалительная теория и эмбриональная. Различают воспалительные полипы (ложные, возникающие в ответ на острое воспаление), гиперпластические (не имеют большого клинического значения), гамартомные (юношеские), аденоматозные (тубудярные, ворсинчатые, трубчато-ворсинчатые) — предра-ковое заболевание. Около 95% случаев колоректального рака возникает из полипов в сроки от 5 до 15 лет. Лечение полипов — эндоскопическое удаление. При распространенном полипозе показана резекция кишечника, объем которой определяется онкологическими требованиями.
— Какие существуют синдромы полипоза?
Диффузный семейный полипоз — аутосомное доминантное заболевание, характеризующееся наличием более чем 100 аде-номатозных полипов в ободочной и прямой кишке. После 40 лет у 100% больных развивается рак. Лечение семейного поли-
поза хирургическое — субтотальная резекция толстой кишки с формированием илеоректального анастомоза, проктоколэкто-мия, колэктомия с брюшно-анальной резекцией Прямой кишки.
Синдром Горднера — полипозу ободочной и прямой кишок (полипы могут встречаться при этом и в желудке, и в тонкой кишке) сопутствуют следующие симптомы: остеомы нижней челюсти и черепа, кисты, опухоли мягких тканей, десмоиды брюшной стенки, аномалии зубов, периампулярный рак и рак щитовидной железы. Лечение оперативное.
Синдром Пейтца—Егерса — гамартомный полипоз всего ЖКТ. Лечение — удаление полипов, проявляющихся клиническими симптомами.
Синдром Тюрко — семейный полипоз в сочетании со злокачественными опухолями ЦНС. — Опишите дивертикулез толстой кишки.
Дивертикул — выпячивание серозной, подслизистой и слизистой оболочек между отдельными пучками разволокненной мышечной оболочки. Дивертикулез встречается у 50% лиц старше 60 лет. Клиническая картина в основном обусловлена развитием осложнений — перфорация, кровотечение, кишечная непроходимость, внутренние свищи. Традиционно ирригоско-пию считают наиболее ценным исследованием для диагностики дивертикулеза, как в остром, так и в холодном периоде заболевания. КТ более предпочтительный метод диагностики, применяют в острой стадии заболевания для оценки состояния кишечной стенки и околокишечных тканей. Эндоскопия оказывает неоценимую помощь в подтверждении диагноза, особенно при дифференциальной диагностике.
Лечение неосложненного дивертикулеза консервативное: диета, богатая клетчаткой, спазмолитические и противовоспалительные средства, регуляция стула. Показания к хирургическому лечению возникают при осложненном дивертикулезе. Выбор метода операции в каждом конкретном случае зависит от характера осложнений и распространенности процесса, изменений со стороны самих дивертикулов, кишечной стенки и окружающих тканей, наличия перифокального воспаления и перитонита: резекция сигмовидной кишки с наложением первичного анастомоза (возможно с выведением проксимальной разгрузочной колостомы для его защиты), операция типа Гар-тмана.
— Молодую женщину беспокоят схваткообразные боли в левой подвздошной области, диарея с кровью, тенезмы. При колоноскошш: гиперемия слизистой, зернистость н кровоточивость при механическом воздействии. Какой диагноз наиболее вероятен?
У больной язвенный колит — хроническое рецидивирующее заболевание, первоначально поражающее прямую и нисходящую ободочную кишку. Этиология неизвестна. Лечение обычно консервативное: сульфазалазин внутрь, лечебные микроклизмы, стероидные гормоны. Операция показана при подозрении на малигнизацию (по данным биопсии) — резекция прямой и нисходящей ободочной кишки с сохранением сфинктера.
— Опишите диагностику и лечение острого аппендицита.
Это самая частая патология органов брюшной полости, требующая хирургического лечения. Заболеваемость составляет 4— 5 человек на 1000 населения. До 20—50% больных хирургических стационаров составляют лица, страдающие этим заболеванием. Основная причина развития острого аппендицита — об-турация просвета червеобразного отростка каловыми камнями или инородными телами.
При классической клинической картине боли начинаются в эпигастральной области (симптом Кохера) и постепенно в течение 1—12 часов смещаются в правую подвздошную область, появляется тошнота с однократной рвотой, задержка стула. Рвота, предшествующая появлению болей, ставит под сомнение диагноз острого аппендицита. Локализация болей в животе в конечном счете зависит от локализации червеобразного отростка (обычная, тазовая, ретроцекальная). Защитное напряжение мышц передней брюшной стенки и раздражение брюшины свидетельствуют о прогрессировании заболевания. Постановку диагноза облегчают характерные симптомы: Ровзин-га, Образцова, Воскресенского, Раздольского и др. (в литературе описано более 120 симптомов). В анализах крови отмечают умеренный лейкоцитоз с преобладанием нейтрофилов. Специальные методы исследования (обзорная рентгенография органов брюшной полости, УЗИ, лапароскопия) производят при сомнении в диагнозе.
В настоящее время применяют открытую и лапароскопичес-кую аппендэктомию. При открытой аппендэктомии применяют косой переменный доступ по Волковичу—Дьяконову, продольный — Ленандера, поперечный — Шпренгеля. Нижняя сре-
динная лапаротомия показана при распространенном перитоните или выраженных технических трудностях. Возможно ан-теградное и ретроградное удаление отростка, культя обрабатывается погружным или лигатурным способом.
— Какие способы позволяют расширить доступ Волковича—Дьяконова?
По Богуславскому — рассечение раны вниз по наружному краю влагалища правой прямой мышцы живота.
По Богоявленскому — рассечение в медиальную сторону обоих листков влагалища правой прямой мышцы живота перпендикулярно к средней линии тела, сама мышца отводится медиально.
По Колесову — то же самое, но правая прямая мышца пересекается.
По Кристеди — создание дополнительного “окна” в мышцах выше или ниже предыдущего.
— Как завершить операцию при остром аппендиците?
Прежде всего проводят санацию брюшной полости и контролируют гемостаз. Тупфером высушивают перитонеальньш экссудат в подвздошной ямке, в правом боковом канале, в малом тазу. Эта манипуляция более эффективно и бережно выполняется при лапароскопической аппендэктомии. Дренажи необходимы во всех случаях, кроме операций при неосложненном аппендиците без выпота в брюшной полости. Показаниями к дренированию брюшной полости являются: наличие серозного экссудата (устанавливают микроирригатор для подведения в послеоперационном периоде антибиотиков); осложнение гнойным перитонитом; неуверенность в надежности гемо-стаза (тугая тампонада ложа отростка широким марлевым тампоном). При разлитом перитоните показана санация брюшной полости с последующим ее дренированием. При запущенном гнойно-фибринозном или каловом перитоните после санации операцию завершают лапаростомией (возможно вшивание “змейки”).
Некоторые хирурги для снижения частоты послеоперационных гнойных осложнений рекомендуют до операции введение антибиотиков широкого спектра действия. При неосложненных формах острого аппендицита антибиотики не вводят, при перфорации отростка показана антибиотикотерапия в течение 5—7 дней, при гнойном перитоните антибиотики вводят не менее 7-10 дне!.
— Какие осложнения возможны при остром аппендиците?
Аппендикулярный инфильтрат, локальные абсцессы брюшной полости (межкишечный, тазовый, поддиафрагмальный), разлитой гнойный перитонит, септический тромбофлебит воротной вены и ее притоков (пилефлебит).
— Какие осложнения возможны после аппендэктомии?
Перитонит вследствие запущенного острого аппендицита на догоспитальном этапе или возникший в результате несостоятельности швов культи червеобразного отростка; абсцессы и гнойники брюшной полости чаще вследствие перитонита; кишечные свищи; кровотечение, как в зоне операции, так и в брюшную полость; острая послеоперационная кишечная непроходимость; раневые осложнения (нагноение раны, эвентерация, серома, инфильтрат, лигатурный свищ). Причинами развития свищей слепой кишки после аппендэктомии являются масштабы воспалительных и деструктивных изменений в отростке, диагностические и технические ошибки, ошибки ведения послеоперационного периода.
5. Хирургические заболевания печени и желчных путей
— Опишите сегмевтарное строение печени.
По Куино печень содержит УШ сегментов (рис. 22). С висцеральной поверхности I сегмент — хвостатая доля, остальные семь сегментов идут один за другим по контуру печени в направлении, обратном ходу часовой стрелки. Левая доля содержит П, Ш, квадратная — IV сегмент, правая доля — V, VI, VII сегменты. На диафрагмальной поверхности правой доли (в дорсальном отделе) находится Vin сегмент.
— Как определить функциональную способность печени?
Показатели синтетической функции печени оцениваются по содержанию сывороточных белков (альбумин, фибриноген), состоянию факторов свертывающей системы (коагулограмма), холестерину крови, концентрации глюкозы крови; показатели дезинтоксикационной функции гепатоцитов — по содержанию аммиака, количеству непрямого (свободного) билирубина в сыворотке крови; показатели выделительной функции гепато-
Рнс. 22. Деление печени на сегменты (I—VIII). Взаимоотношения разветвлений воротной и печеночных вен:
1 — основной ствол воротной вены; 2 — нижняя полая вена; 3 — срединная щель; 4 — правая портальная щель: 5 — правая горизонтальная щель; 6 — левая портальная щель; 7 — пупочная щель; 8 — дорсальная щель
цитов — по содержанию непрямого билирубина, щелочной фос-фатазы, гамма-глютамилтрансферазы; степень повреждения гепатоцитов оценивается по активности ACT и АЛТ в сыворотке крови.
— Какие применяют инструментальные методы исследования печени?
УЗИ (позволяет получить информацию о состоянии паренхимы печени, сосудов и желчных протоков), КТ и МРТ (более информативны), радиоизотопное сканирование, гепатобилиар-ное сканирование (получение изображения печени и билиарно-го дерева), лапароскопия, пункционная биопсия.
— Какие встречаются доброкачественные опухоли печени?
Гемангиома (5—7% больных), гепатоцеллюлярная аденома,
локальная узловая гиперплазия, детская гемангиоэндотелиома (предраковое заболевание).
— Как диагностировать и лечить абсцесс печени?
Чаще всего бактериальные абсцессы печени бывают вторичными и возникают на фоне холангита, аппендицита или дивер-тикулита, могут быть также следствием распространения возбудителя из более отдаленных источников (сепсис, бактериальный эндокардит и пр.). Путями проникновения инфекции в ткань печени являются воротная вена, печеночная артерия и лимфатические сосуды. По воротной вене инфекция проникает в печень из воспалительных очагов органов брюшной полости. Возбудителями, если гнойный очаг находится в брюшной полости, чаще всего бывают грамотрицательные бактерии, анаэробы, анаэробные стрептококки, если очаг находится вне брюшной полости — грамположительные микроорганизмы.
Клинические проявления: лихорадка, ознобы, лейкоцитоз, анемия, увеличение печени, нередко желтуха, повышение содержания щелочной фосфатазы. УЗИ и КТ — предпочтительные методы диагностики. Возможные осложнения: прорыв абсцесса в свободную брюшную полость, сепсис, правосторонний гнойный плеврит.
Лечение при стандартном подходе — вскрытие, дренирование полости абсцесса; антибиотикотерапия. Антибактериальная терапия должна основываться, кроме общих положений, на учете степени выделения антибиотиков желчью. Возможно чрезкожное дренирование полости абсцесса и аспирация его содержимого под контролем УЗИ или КТ. Летальность достигает 40%. Множественные абсцессы не только трудно диагностировать, но еще труднее лечить. Причиной развития множественных мелких абсцессов печени, как правило, является тяжелый гнойный холангит. У таких больных быстро развивается сепсис.
— В чем особенность течения амебных абсцессов печени?
Entamoeba histolytica проникает в кишечник через рот и далее через воротную вену в печень. Абсцессы чаще бывают одиночными, в 90% поражают правую долю печени. Амебные абсцессы отличаются от абсцессов другой этиологии крупными размерами, отсутствием истинной пиогенной оболочки, коричневого цвета содержимым с выпавшим осадком типа “кофейной гущи”. Гной в полости абсцесса бывает стерильным, возбудитель обнаруживается в периферических участках абсцесса.
Клиника: лихорадка, гепатомегалия, боли, лейкоцитоз, повышение содержания печеночных ферментов. Диагностика основывается на данных УЗИ и КТ. Лечение — специфическая терапия хлорохином, дифосфатом или 2% раствором эметина (идеальный способ — введение препарата через пупочную вену), парэнтеральное введение антибиотиков, метронидазола. При больших размерах абсцесса следует выполнить пункцию и дренирование абсцесса, аспирацию его содержимого. Осложнения — присоединение вторичной бактериальной инфекции, прорыв абсцесса в брюшную полость или в полость перикарда.
— Опишите диагностику и лечение эхинококковых кист печени.
Возбудитель — Echinococcus granulosus. Первая стадия жизненного цикла паразита происходит в организме промежуточного хозяина (овца, человек) с развитием личиночной формы во внутренних органах, вторая — в кишечнике собак, волков, лис, поедающих промежуточного хозяина. Пути заражения человека: ЖКТ, слизистые дыхательных путей, раневые поверхности. Членики гельминта или его яйца внедряются в слизистую, откуда поступают в венозные или лимфатические сосуды. Током крови заносятся в воротную вену и оседают в печени. Эхинококковые кисты и их выстилка содержит паразитов, способных к распространению инфекции, фиброзная оболочка не служит источником инфекции.
Клинические проявления могут отсутствовать длительное время до развития осложнений (нагноение, прорыв кисты, сдав-ление органов при прогрессивном росте кисты, механическая желтуха, аллергические реакции). Диагностика: характерны эозинофилия, повышение СОЭ, иммунологические тесты (реакция связывания комплемента, латекс-агглютинация, непрямая гемагглютинация с антигеном гельминтов, УЗИ и КТ).
Лечение хирургическое: закрытая, открытая и расширенная эхинококкэктомия, сегментарная резекция печени, марсупиа-лизация. Фиброзную капсулу обрабатывают 0,5% раствором нитрата серебра или 1—2% раствором формалина. При альвео-коккозе применяют резекцию печени или вылущивание паразитарного узла.
— Какие клинические проявления характеризуют синдром портальной гнпертензнн?
Повышение давления в системе воротной вены, варикозное расширение вен пищевода и желудка, кровотечение из расши-
ренных вен, расширение вен передней брюшной стенки, геморрой, асцит, спленомегалия.
Коллатеральное кровообращение при синдроме портальной гипертензии осуществляется через порто-гастро-эзофагокаваль-ные, через пупочные, геморроидальные вены и вены забрю-шинного пространства.
Заподозрить наличие внепеченочной портальной гипертензии можно при наличии в анамнезе указаний на перенесенный пупочный сепсис, увеличение селезенки с момента рождения, нагноительные процессы в брюшной полости, травму.
— Какие причины приводят к возникновению синдрома портальной гнпертензин?
Внутрипеченочные причины, самые частые — циррозы печени (портальные, постнекротические, билиарные, токсические, алкогольные и др.), шистоматоз, печеночный фиброз и гемахроматоз; предпеченочные — обструкция воротной вены, внешнее сдавление; постпеченочные ^— синдром Бадда—Киа-ри, констриктивный перикардит, тромбоз селезеночной вены.
— Как лечить синдром портальной гипертензии?
Основной метод лечения — хирургический. Декомпрессию портальной системы можно осуществить наложением венозных анастомозов между портальной системой и системой нижней полой вены (прямые портокавальные анастомозы, мезен-терико-кавальные анастомозы, спленоренальные анастомозы, (рис. 23). Причинами возникновения печеночной комы в послеоперационном периоде у больных портальной гипертензией могут быть: исходная неполноценность функционального состояния печени, операционная травма, невосполненная крово-потеря, тромбоз портальной системы, гнойные осложнения.
— Что такое синдром Бадда—Киари?
Нарушения оттока крови из печени в результате тромбоза печеночных вен или нижней полой вены выше устья печеночных вен, врожденные аномалии — мембранозные заращения нижней полой вены, чаще всего наблюдаются в возрасте 20— 40 лет. Клиника: гепатомегалия, портальная гипертензия, асцит, отеки нижних конечностей.
— Какая лечебная тактика целесообразна при остром холецистите?
Экстренная операция — больные с острым холециститом, осложненным перитонитом; срочная операция — в течение 1—
Рис. 23. Виды портокавальных сосудистых анастомозов (схема):
а — прямой портокавальный по типу конец в бок;
б — прямой портоканальный по типу бок в бок:
в — мезентерико-кавальный; г — спленоренальный
2 суток наблюдения и консервативного лечения, с сохраняющейся симптоматикой; плановая операция выполняется в случае эффективного консервативного лечения приступа острого холецистита.
— Какая симптоматика характерна для механической желтухи?
Приступообразные боли типа печеночной колики, быстрое развитие желтухи после болевого приступа, появление неинтенсивного кожного зуда. При высокой обтурации желчных протоков на первый план выступает быстрое появление желту-
хи, сильный кожный зуд, выраженная лихорадка, диспепти-ческие расстройства.
Осложнениями холелитиаза чаще всего бывает гангрена и эмпиема желчного пузыря, холангит, пролежни стенки протока и рубцовые изменения, панкреатит.
Перемежающуюся желтуху можно объяснить вентильным камнем холедоха. Холедохолитиаз диагностируют примерно у 10—20% больных.
При выраженной механической желтухе предпочтение отдается чрезкожной чрезпеченочной холангиографии, которая позволяет контрастировать всю желчевыделительную систему.
— К чему приводит развитие Рубцовых стриктур внепеченоч-ных желчных протоков?
Если рубцовые сужения внепеченочных протоков имеют просвет менее 3 мм, развивается застой желчи, развитие желчной гипертензии, образование конкрементов и замазки и, в конечном счете, механической желтухи.
— Какие возникают показания для интраоперационной холангиографии и холедохотомии?
Интраоперационное контрастирование холедоха показано при механической желтухе, расширении общего желчного протока, при клинике холедохолитиаза, при стриктурах или новообразованиях большого дуоденального сосочка.
Показания к вскрытию и ревизии общего желчного протока: пальпаторное обнаружение камня, увеличение диаметра протока, эпизоды желтухи, холангит, панкреатит в анамнезе, мелкие камни в желчном пузыре при широком пузырном протоке.
— Какие существуют методы наружного дренирования желчных путей?
Дренирование желчных протоков производят: для удаления инфицированной желчи при холангите; с целью временной декомпрессии желчных путей при воспалительных изменениях гепатикохоледоха, поджелудочной железы и фатерова сосочка; при невозможности завершить холедохотомию другими способами; для предупреждения рубцовых изменений желчных протоков после наложения на них швов, билиодигестивных анастомозов и пластических операций; у больных с желтухой для отведения желчи.
Возможно дренирование желчных путей Т-образной трубкой по Керу; одноствольными трубками по Вишневскому, Кер-те, Холстеду—Пиковскому; наружное транспапиллярное дре-
нирование по Долиотти, Т-образным дренажем по Мойнига-ну—Шампо, Каттеллу, расщепленным дренажем Пиковского (рис. 24). Выведение внутреннего конца транспапиллярного
Рис. 24. Наружное дренирование желчных путей: А — наружное дренирование общего печеночного и желчного протока
Т-образной трубкой по Керу; Б — наружное дренирование общегопеченочного протока по Вишневскому; В — наружное дренированиеобщего желчного протока по Керте; Г— наружное дренирование общего желчного протока через культю пузырного протока
дренажа (рис. 25) возможно с помощью подвесной энтеросто-мии по Бельцу, путем наложения дуоденостомии по Велькеру, через гастростому по Долиотти. Наружный конец дренажа может быть выведен через печень по Прадери. Большинство хирургов в настоящее время отказалось от “потерянного” дренажа по Дювалю—Смирнову.
— Какая возможна тактика при ущемлении камня в области большого дуоденального сосочка?
Оптимальным вариантом является эндоскопическая папил-лосфинктеротомия. Другой вариант — вскрыть холедох и попытаться удалить камень; при неудаче произвести дуоденото-
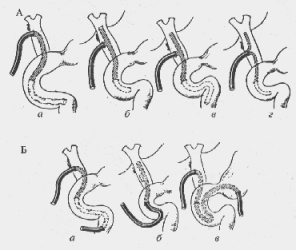
Рис. 25. Транспапиллярное наружное дренирование желчных путей.
А — наружное транспапиллярное дренирование общего печеночножелчного протока: а — дренаж Долиотти; б — Т-образный дренаж Мойвигана—Шампо; в — Т-образный дренаж Каттелла; г — расщепленный дренаж Пиковского. Б — выведение внутреннего конца транспапиллярного дренажа наружу: а — с помощью подвесной энтеростомии (А. А. Бельц, 1930); б— путем наложения дуоденостомии (Voelcker, 1911); в —через гастростому (Dogliotti, 1958)
мию, удалить конкремент, наложить швы на рану двенадцатиперстной кишки и дренировать общий желчный проток.
— Какая клиническая картина характерна для холангита?
Для холангита характерными являются лихорадка, нередко гектического типа, потрясающие ознобы, потливость, жажда, сухость во рту, увеличение селезенки. Классическая триада Шарко — лихорадка, желтуха, боли.
— Какие причины могут привести к повреждениям магистральных желчных протоков?
Врожденные аномалии и вариабильность топографии протоков, воспалительно-инфильтративные изменения в области печеночно-двенадцатиперстной связки, грубое исследование протоков зондами, бужами, ложками и другими инструментами, технические и тактические ошибки хирурга.
Незамеченные ранения гепатикохоледоха приводят в послеоперационном периоде к развитию тяжелых осложнений: ограниченного или разлитого желчного перитонита, образованию подпеченочных и поддиафрагмальных гнойников, развитию наружного желчного свища.
Ликвидировать повреждение внепеченочных желчных протоков можно: ушив место повреждения протока отдельными швами атравматической иглой, сшив проток на Т-образном или Г-образном дренаже, наложив билиодигестивный анастомоз с двенадцатиперстной или тощей кишкой.
— Что такое постхолецистэктомическин синдром?
Этим термином обозначают сохраняющуюся после холеци-стэктомии боль в животе. Выделяют истинный и ложный по-стхолецистэктомические синдромы. Клиническая картина: тошнота, рвота, отрыжка, боли в эпигастрии.
Истинный ПХЭС возникает в результате нарушения оттока желчи. Функциональная причина — нарушения моторики жел-чевыводящих путей, сопутствующие заболевания печени, желудка, поджелудочной железы и двенадцатиперстной кишки. Органические причины: камень культи пузырного протока, стеноз сфинктера Одди, “забытый” камень в общем желчном протоке, стриктуры желчевыводящих путей.
Ложный ПХЭС — причины не связаны с желчевыделитель-ной системой: грыжи пищеводного отверстия диафрагмы, хроническая язва желудка и двенадцатиперстной кишки, панкреа-. тит, синдром раздражения тонкой кишки, синдром маль-абсорбции.
— В каких случаях на обзорной рентгенограмме обнаруживают газ в желчных протоках?
При наличии любого патологического сообщения между желчной системой и ЖКТ в желчные протоки может поступать газ (свищ между холедохом и двенадцатиперстной кишкой, холедоходуоденостомия и пр.). Холангит также может приводить к появлению газа в протоках, если инфекция вызвана газообразующими микроорганизмами. Это неотложное состояние, требующее немедленной операции. Без операции и адекватного дренирования такие больные погибают.
— Какие показания для наложения соустья желчных путей с двенадцатиперстной кишкой?
Показанием для холедоходуоденоанастомоза (рис. 26) являются: полная рбтурация протоков при повреждении, рубцовых стриктурах, индуративном панкреатите, стенозе фатерова сосочка, опухолях.
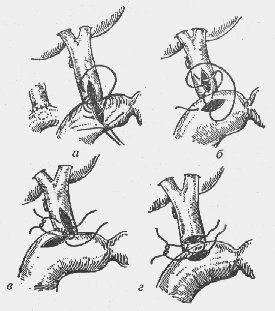
Рис. 26. Наложение супрадуоденального холедоходуоденоанастомоза:
в — способ Зассе—Юраша; б — способ Флеркена; в — способ Финстевера; г — способ Роуленда—Мирнзн
6. Заболевания поджелудочной железы
— Приведите классификацию острого панкреатита.
Острый панкреатит — воспалительно-некротическое поражение поджелудочной железы, обусловленное ферментативным аутолизом. Принято выделять: острый интерстициальный панкреатит (отечная форма), геморрагический панкреонекроз и жировой панкреонекроз. По распространенности: локальный, субтотальный, тотальный. По течению: абортивный и прогрессирующий. Фазы морфологических изменений: отека, некроза и гнойных осложнений.
Выделяют следующие периоды заболевания: гемодинами-ческих нарушений (1—3 сутки), функциональной недостаточности паренхиматозных органов (5—7 сутки), постнекротических осложнений (3—4 недели).
— Какие причины вызывают развитие острого панкреатита?
Заболевания желчных путей (желчнокаменная болезнь, хо-ледохолитиаз, стеноз фатерова сосочка), рефлюкс желчи в панкреатический проток, алкоголь, обильная жирная пища, травма живота, оперативные вмешательства на поджелудочной железе и прилегающих органах, острое нарушение кровообращения в железе, тяжелые аллергические реакции, заболевания желудка и двенадцатиперстной кишки (язвенная болезнь, папил-лярный дивертикул, дуоденостаз), лекарственные препараты (АКТГ, аспаргин и др.).
Развитие токсемии при остром панкреатите обусловливается попаданием в кровь и лимфу токсогенных полипептидов, токсогенных липидов, панкреатических ферментов и биогенных аминов, активированном калликреин-кининовой системы.
— Опишите клиническую картину острого панкреатита.
Для острого панкреатита характерны постоянные опоясывающие боли и боли в эпигастральной области, положительные симптомы раздражения брюшины, Воскресенского (исчезновение пульсации брюшной аорты), появление цианоза на лице и туловище (симптом Мондора), конечностях (симптом Лагер-лефа), экхимозы на коже боковых отделов живота (симптом Грея Турнера), вокруг пупка (симптом Каллена). Симптомы Грюнвальда (петехии вокруг пупка) и Дэвиса (петехии на ягодицах) характерны для панкреонекроза.
Для течения жирового панкреонекроза характерно образование постнекротического инфильтрата в эпигастральной области и левом подреберье, изолированный пневматоз поперечно-.ободочной кишки, положительный симптом Воскресенского, вовлечение в воспалительный процесс крупных брыжеечных и сальниковых сосудов, желудка и кишечника.
Активность сывороточной альфа-амилазы увеличена в 95% случаев. Уровень амилазы в моче считается патологическим, если он составляет 64 единицы. Наибольшее количество активизированных панкреатических ферментов при остром панкреатите содержится в экссудате брюшной полости.
Диагностике помогает УЗИ, КТ железы.
—. Как прогнозировать исход острого панкреатита?
Признаки, выявляемые при поступлении: возраст старше 55 лет; количество лейкоцитов в периферической крови более 16 х 109/л; концентрация глюкозы выше 11 ммоль/л; активность ЛДГ в крови выше 350 МЕ/л; содержание ACT более 25 МЕ/л.
Признаки, выявляемые через 48 часов после поступления: падение Ht на 10%, повышение в крови содержания азота мочевины крови до 1,8 ммоль/л; концентрация кальция сыворотки крови ниже 2 ммоль/л; рО2 ниже 60 мм рт. ст.; дефицит оснований больше 4 мэкв/л; потери жидкости в третье пространство (брюшную полость и забрюшинное пространство).
Если у больного менее 3-х из указанных признаков, летальность составляет 0,9%; если признаков более 7 — летальность достигает 100%. Плохие прогностические признаки через 48 часов от момента поступления обычно обусловлены токсическим шоком и тяжелой местной деструкцией.
— В чем состоят принципы консервативной терапии панкреатита?
При выведении больного из панкреатического шока необходимо купировать болевой синдром, восполнить объем циркулирующей крови, снять спазм сфинктера Оддв, уменьшить секреторную активность и отек поджелудочной железы, провести комплексную детоксикацию, улучшить сократительную функцию миокарда.
Ингибиторы протеаз тормозят протеолитическую активность ферментов поджелудочной железы, блокируют аутокаталити-ческое активирование трипсиногена в железе, тормозят процессы кининогенеза и фибринолиза в крови, купируют процессы кининообразования. Эффективность применения ингибито-
ров протеаз характеризуется стиханием болей, исчезновением симптомов панкреатогенной токсемии, снижением лейкоцитоза и уменьшением степени лимфопении.
При лечении панкреатита не должны применяться препараты опия.
— Какие методы хирургического лечения используют при остром панкреатите?
Оперативное вмешательство показано при нарастании интоксикации, при безуспешности консервативной терапии в течение 12—24 часов, осложнении гнойным перитонитом, при сочетании с деструктивной формой холецистита.
Абдоминизация поджелудочной железы при остром панкреатите способствует ограничению патологического процесса в брюшной полости, прекращению поступления ферментов и продуктов распада в забрюшинное пространство и брыжейку кишечника, улучшает кровоснабжение железы.
В лечении кист поджелудочной железы применяется цисто-еюностомия на отключенной петле. Цистогастростомия по Юрашу часто приводит к кровотечениям и злокачественному перерождению.
— Каковы исходы острого панкреатита?
При остром панкреатите встречаются следующие осложнения: абсцесс поджелудочной железы или сальниковой сумки, флегмона забрюшинной клетчатки, большого сальника и средостения, ферментативный перитонит, острая сердечная недостаточность.
Исходом острого панкреатита могут быть: образования ложной кисты, развитие хронического панкреатита и кистозного фиброза железы, появление сахарного диабета.
7. Травма живота
— Опишите проникающие ранения живота.
Как правило, диагностика не представляет трудностей. Вид ранящего оружия, локализация и характер раны и ее краев, вид раневого отделяемого, предположение о возможной проекции раневого канала, предлежание к ране или выпадение какого-либо органа облегчает решение диагностических задач. Мани-
пуляции в самой ране (зондирование) с целью диагностики должны быть полностью исключены. Окончательный диагноз устанавливают в ходе лапаротомии.
1— Опишите закрытую травму живота.
Выделяют две группы: без повреждения органов брюшной полости, с повреждением паренхиматозных или полых органов. Повреждения могут быть изолированными и сочетанны-ми.
Более чем у 50% пострадавших повреждения сопровождаются шоком, искажающим клиническую картину и создающим значительные диагностические трудности. Наиболее часто повреждаются печень, селезенка, тонкая кишка, реже — толстая кишка. Клиническая картина вариабельна, комбинации и степень выраженности отдельных симптомов различны.
Важное значение имеют рентгенологические исследования, экскреторная урография, УЗИ, КТ. Лапароцентез в большинстве случаев позволяет определить наличие крови или патологического содержимого в животе. Особое место занимает ла-пароскопия с использованием видеостойки. Применение этого метода при множественных и сочетанных повреждениях позволяет избежать “напрасных” лапаротомии у половины больных. К тому же многие повреждения (разрывы брыжейки и сальника, разрывы печени и селезенки I—II ст., повреждения мочевого пузыря и др.) могут быть ликвидированы эндохирур-гическими приемами. |