|
ТОНКАЯ КИШКА АНАТОМИЯ ФИЗИОЛОГИЯ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ НОВООБРАЗОВАНИЯ ЗАБОЛЕВАНИЯ, СВЯЗАННЫЕ С ДИВЕРТИКУЛОМ УЛЬЦЕРОГЕННАЯ ПАТОЛОГИЯ ТОНКОЙ КИШКИ СВИЩИ КИСТОЗНЫЙ ПНЕВМАТОЗ КИШЕЧНИКА СИНДРОМ СЛЕПОЙ ПЕТЛИ СИНДРОМ КОРОТКОЙ КИШКИ КИШЕЧНОЕ ШУНТИРОВАНИЕ Анатомия Протяженность двенадцатиперстной кишки составляет 20 см, тощей — 100-110 см и подвздошной — 150-160 см. Тоще-подвздошный сегмент кишечника простирается от связки Трейтца (складка брюшины на уровне соединения двенадцатиперстной и тощей кишки) до илеоцекального клапана. Тощая кишка больше и толще, чем подвздошная, и обладает только 1-2 сосудистыми аркадами в противоположность подвздошной, имеющей 4-5. Тонкая кишка скреплена брыжейкой, где расположены кровеносные и лимфатические сосуды. Брыжейка расположена по косой линии, слева от II поясничного позвонка до правого крестцового сустава, где проходит I крестцовый нерв. Брыжейка обычно очень подвижное образование. Верхняя мезентериальная артерия осуществляет кровоснабжение тощей и подвздошной кишки, вплоть до проксимального сегмента поперечно-ободочной кишки. Васкулярные аркады брыжейки обеспечивают кровоснабжение кол-латералей. Вены расположены параллельно артериям и впадают в верхнюю мезентериальную вену, которая соединяется с селезеночной веной позади поджелудочной железы и образует портальную вену. Лимфатический дренаж осуществляется млечными сосудами кишечной стенки через мезентериальные узлы в верхние мезентериальные узлы, которые открываются в лимфатическую цистерну и в итоге — в грудной лимфатический проток. Складки слизистой оболочки образуют поперечные циркулярные складки, расположенные по окружности. Иннервация представлена парасимпатической системой (блуждающий нерв, чревные ганглии) и стимулирует секрецию и сократительную способность. Висцеральные (симпатические) нервные волокна через чревный пучок модулируют секрецию и сократительную способность стенки кишки и сосудов, а также осуществляют болевую афферентацию. ГИСТОЛОГИЯ Серозная оболочка. Является самой наружной и представлена висцеральным листком брюшины, охватывающим тощую и подвздошную кишку и только передний участок двенадцатиперстной кишки. Мышечная оболочка. Состоит из двух слоев: тонкого наружного, имеющего продольное направление мышечных волокон, и толстого внутреннего циркулярного, содержащего гладкую мускулатуру. Между этими слоями находится сплетение Ауэрбаха. Подслизистый слой. Представлен фиброзной и эластической соединительной тканью с расположенными в ней сосудами, нервами (сплетение Мейсснера) и лимфатической системой. Важнейший компонент кишечной стенки. Слизистая оболочка. Имеет поперечные складки с пальцеобразными ворсинками. Клетки ворсинок обладают микроворсинками (щеточной каймой) и гликокаликсом, локализованным на поверхности этих клеток, что увеличивает во много раз активную поверхность тонкой кишки. Самые большие ворсинки расположены в двенадцатиперстной кишке. Слизистая оболочка состоит из трех отдельных слоев. Мышечный слой слизистой оболочки. Самый глубокий слой, представляет собой тонкий листок мускулатуры. Собственная пластинка слизистой оболочки (lamina propria). Это слой соединительной ткани между мышечным слоем слизистой оболочки и эпителием. Содержит плазматические клетки, лимфоциты, эозинофилы, макрофаги, фибробласты и гладкую мускулатуру. Lamina propria необходима для обеспечения эпителия и выполняет роль иммуногенного барьера. Эпителий. Один слой клеток, покрывающих ворсинки и крипты Либеркюна, углубления в форме маленьких трубочек. Крипты содержат бокаловидные клетки (секретирующие слизь), энтерохромаффинные (эндокринные) клетки, клетки Пакета (содержащие зимогенные гранулы) и базальные недифференцированные клетки. Вновь появившиеся клетки продвигаются из крипт на ворсинки в течение 3-7 дней. Ворсинки обладают эндокринными, бокаловидными и абсорбирующими клетками, которые покрыты микроворсинками, образующими щеточную кайму. Микроворсинки в свою очередь покрыты поверхостным гликопротеидным слоем (точнее, сетью) — гликокаликсом. Абсорбирующие клетки содержит пищеварительные ферменты и некоторые специфические рецепторы (рис. 25.1). 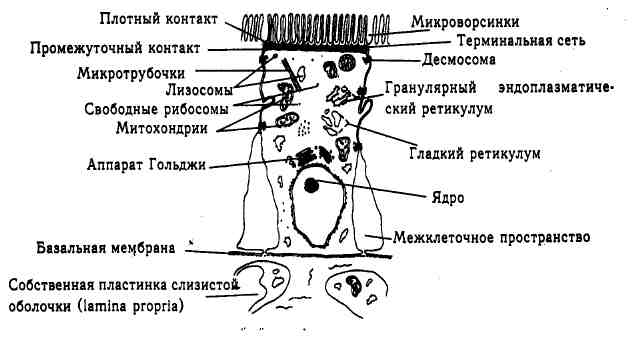
Рис. 25.1. Схематическая диаграмма абсорбирующей клетки кишечника. СОКРАТИТЕЛЬНАЯ СПОСОБНОСТЬ Формирование потенциалов очага автоматизма происходит в двенадцатиперстной кишке, инициируя сокращения и проталкивая пищу через тонкую кишку посредством ритмической сегментации и перистальтики. Ритмическая сегментация делит пищевой болюс на отдельные сегменты, что способствует его лучшему растиранию и перемешиванию с пищеварительными соками. Перистальтика обеспечивает аборальную миграцию волны сокращения и продвижение пищевого болюса по кишечнику. Мигрирующий миоэлектрический комплекс (ММК) во время голодания простирается на весь кишечник. Сократительная способность находится под нейрогу-моральным контролем и стимулируется мотилином. Холинергические волокна блуждающего нерва относятся к возбуждающим, а его пептидерги-ческие волокна, нервные клетки которых используют пептиды в качестве нейромедиаторов, к ингибирующим, Гастрин, холецистокинин, мотилин стимулируют мышечную активность, а секретин и глюкагон ингибируют. ПИЩЕВАРЕНИЕ И АБСОРБЦИЯ Жиры. Панкреатическая липаза гидролизует триглицериды; компоненты комбинируются с желчными солями для образования мицелл. Затем мицелла пассивно проходит через клеточную мембрану посредством диффузии в клетку, где расщепляется, выделяя желчные соли назад в просвет кишки. Жирные кислоты- и моноглицериды поступают в клетку. Триглицерид в последующем подвергается в клетке реформации и соединяется там с холестерином, фосфолипидами и апопротеинами для формирования хиломик-ронов, последние выходят из клетки и попадают в лимфатическую систему брыжейки (млечные сосуды). Небольшое количество жирных кислот может непосредственно попадать в капилляры воротной вены. Желчные соли всасываются в дистальном отделе подвздошной кишки, поступая в энтерогепа-тическую циркуляцию. Так, при пуле желчной соли в 5 г дневная потеря составляет 0,5 г. Пул совершает повторный цикл 6 раз в течение суток. Белки. Кислота желудочного содержимого подвергает белки денатурации, а пепсин начинает протеолиз. Впоследствии протеины подвергаются перевариванию с помощью панкреатических протеаз (трипсиноген, который активируется энтерокиназой и трансформируется в трипсин, эндопептидазы, экзопептидазы). Расщепление происходит до аминокислот, отмечаются пептиды, состоящие из 2-6 аминокислотных остатков. Ди- и трипептиды могут проникать в абсорбирующие клетки путем активного транспорта. Углеводы. Углеводы подвергаются быстрому перевариванию в двенадцатиперстной кишке под действием панкреатической амилазы. Ферменты щеточной каймы полностью расщепляют углеводы до гексоз, затем происходит специфический транспорт последних в клетки эпителия. Вода и электролиты. Вода, слюна, желчь, жидкости желудка и кишки (т. е. их соки) составляют от 8 до 10 литров в день. Большая часть этой жидкости всасывается. Вода всасывается посредством осмотических или гидростатических сил или может подвергаться пассивной диффузии. Натрий и хлор всасываются путем присоединения к органическим соединениям или с помощью активного транспорта. Всасывание бикарбоната происходит посредством обмена натрий/водород. Всасывание кальция осуществляется активным транспортом в двенадцатиперстной и тощей кишке, процессу способствуют паратиреоидный гормон и витамин D. Абсорбция калия является пассивной. ЭНДОКРИННАЯ ФУНКЦИЯ Слизистая оболочка тонкой кишки выделяет в кровь множество гормонов (эндокринная функция), а также путем их локального высвобождения (па-ракринная функция) или в виде нейротрансмиттеров. Секретин. Пептид, содержащий 27 аминокислот, выделяется клетками слизистой оболочки тонкой кишки в результате окисления или воздействия жира? Стимулирует продукцию панкреатического сока и бикарбоната, которые нейтрализуют кислоту желудочного содержимого. Кроме того, стимулирует выход желчи и ингибирует выделение гастрина, кислую желудочную секрецию и сократительную способность желудка. Ходецистокинин. Вырабатывается клетками слизистой оболочки тонкой кишки в результате контакта с аминокислотами и жирными кислотами. Вызывает сокращение желчного пузыря и релаксацию сфинктера Одди, а также секрецию панкреатических ферментов. Оказывает трофическое воздействие на слизистую оболочку кишечника и поджелудочной железы, стимулирует сократительную способность, освобождает инсулин. Другие пептиды. Желудочный ингибирующий полипептид (GIP, ЖИП) выделяется посредством влияния глюкозы и жира, стимулирует выработку инсулина. Увеличивает ответ на оральную, в противоположность внутривенной, нагрузку глюкозой. Другие пептиды, освобождаемые клетками слизистой оболочки тонкой кишки, включают вазоактивный интестинальный полипептид (VIP, ВИП), энтероглюкагон, мотилин (стимулирует сокращения гладкой мускулатуры кишечника), бомбезин, соматостатин (паракринный ингибирующий пептид), нейротензин, nenmud YY (PYY) и др. ИММУННАЯ ФУНКЦИЯ Слизистая оболочка тонкой кишки препятствует проникновению патогенной флоры и является основным источником иммуноглобулинов, плазматических клеток в lamina propria. М-клетки лимфоцитов, находящиеся в пейеровых бляшках, воздействуют на миграцию антигенов в региональные лимфатические узлы и в кровоток с последующим возвращением антигенов для перераспределения в lamina propria и выработки специфических антител. БОЛЕЗНЬ КРОНА Болезнь Крона (Crohn) — хроническое воспалительное заболевание тонкой или толстой кишки, характеризующееся спонтанными ремиссиями и острыми ухудшениями. Истинный этиологический фактор неизвестен. Симптомы включают интермиттирующую, иногда внезапную, диарею, связанную с приемом пищи, потерю массы тела и абдоминальную боль. Является наиболее типичным хирургическим заболеванием тонкой кишки. Риск его развития увеличен в 30 раз у родных братьев и сестер и в 13 раз у других близких родственников. Патология. Отмечают отек слизистой оболочки и подслизистого слоя кишечника с наличием афтозных язв. Прогрессирование процесса приводит к трансмуральному воспалению с интенсивной инфильтрацией мононукле-арными клетками и образованию линейных язв, которые могут сливаться, формируя щели и свищи, придавая слизистой оболочке вид «камней булыжной мостовой». Стенка кишки утолщается, становится отечной. Позднее в стенке кишки и лимфатических узлах возникают неказеозные гранулемы. Брыжейка становится толстой и короткой. От мезентериального до антиме-зентериального края наблюдают отложение жира. Появляются рубцевание и фиброз, суживая просвет кишки. Обычно вовлеченные зоны не соприкасаются друг с другом («перепрыгивающие повреждения»). Вовлеченные петли могут слипаться, путаться и иметь внутренние свищи. Клинические проявления. Заболеванию подвержены лица молодого возраста. Характерны абдоминальная боль (перемежающаяся спастическая), диарея (85% больных), потеря массы тела. Изолированное поражение тонкой кишки наблюдают в 30% случаев, толстой кишки — в 15%, а илео-колит — в 55%. В процесс может быть вовлечен любой сегмент слизистой оболочки, от полости рта до анального отверстия. Типичны анальные фиссуры, свищи и перианальные абсцессы. Экстраабдоминальные проявления включают артрит, увеит, гепатит, узловатую эритему и гангренозную пиодерму. Каловые массы редко содержат гной, слизь или кровь (как при язвенном колите). Лихорадку отмечают примерно у 30% пациентов. У больных наблюдают обструкцию кишечника, абсцессы, а также внут-рикишечные или кишечно-кожные свищи. Свободная перфорация присутствует редко. Диагностика. Рентгенографическое исследование с использованием высокой клизмы (бариевая клизма тонкой кишки) показывает узловатый контур, сужение просвета, линейные язвы, свищи и щели, создающие характерный вид «камней булыжной мостовой». Этот метод, однако, не может помочь в диагностике процесса, локализованного в конечном сегменте подвздошной кишки. Острый илеит — это воспаление терминального сегмента подвздошной кишки, которое может имитировать аппендицит, но самоограничивается и не приводит к болезни Крона. Лечение. Лечение больных, имеющих симптомы обструкции, состоит в предоставлении отдыха кишечнику, парентеральном питании, назогаст-ральной декомпрессии и в назначении пульсирующей терапии стероидами. Хирургическое лечение применяют при полной обструкции (редко) или при хронической частичной обструкции высокой степени (более часто). Медикаментозная симптоматическая терапия включает использование сульфасалазина (азульфидина), стероидов (при острых ухудшениях), аза-тиоприна и 6-меркаптопурина. Применение хирургического лечения спорно. Хирург должен избегать аппендэктомии при активном аппендикулярном процессе или заболевании, поражающем слепую кишку, но выполнение этой операции рекомендуют при других обстоятельствах. Хирургическое вмешательство показано при таких осложнениях, как обструкция, абсцесс, свищ, перфорация, кровотечение, перианальное заболевание, задержка роста. Более 70% пациентов с болезнью Крона требуют неотложного хирургического лечения. Во время операции должно осуществляться только удаление сегмента кишечника, обладающего несомненным доказательством вовлечения в процесс; хирург должен избегать выполнения широких резекций. Операции, восстанавливающие целостность кишечника, рекомендуют производить при любой возможности. Хирургическое вмешательство, которое заключается в создании анастомоза, связанного с выключением части кишечника (bypass), не используют. Прогноз. Болезнь Крона, поражающая подвздошную кишку, увеличивает риск развития аденокарциномы в 60-300 раз. Хирургическое лечение не радикально, Появление рецидивов после операции отмечают через 5, 10, 15 и 25 лет соответственно в 29, 52, 64 и 84% случаев. Заболевание, характеризующееся дистрофическими изменениями, отмечают у больных старших возрастных групп, особенно после 50 лет. ТУБЕРКУЛЕЗНЫЙ ЭНТЕРИТ Вышеуказанный энтерит редко наблюдают в Западных странах. Наиболее частой причиной его развития у больных туберкулезом легких служит вторичная инфекция. Самая типичная локализация процесса — это илеоцекальный регион. Отмечают гипертрофическую реакцию с люминальным стенозом, образование язв, а также сочетание этой патологии. Изъязвление обусловливает появление диареи и боли, чередующихся с запором. Лечение заключается в применении комбинации химиотерапии. Хирургические вмешательства оставляют в резерве для случаев, связанных с появлением перфорации, обструкции или кровотечения. Брюшнотифозный энтерит. Причиной брюшнотифозного энтерита является Salmonella typhosa. Заболевание характеризуется изъязвлением пейеровых- бляшек, спленомегалией и мезентериальной аденопатией. Этот энтерит редко наблюдают у индивидуумов, проживающих в странах Запада. Лечение состоит в назначении бактрима или амоксициллина. Заболевание может осложниться значительным кровотечением, перфорацией подвздошной кишки (2%). Первичные новообразования тонкой кишки очень редки. Толстая кишка поражается в 40 раз чаще, чем тонкая. Симптомы заболевания характеризуются неопределенностью, к ним относятся боль в эпигастральной области, тошнота, рвота, спастическая боль в животе, диарея, кровотечение (обычно скрытое). Наиболее типичными показаниями к проведению операции служат обструкция, кровотечение и боль. Доброкачественные опухоли вызывают инвагинацию у взрослых, злокачественные опухоли в основном обструкцию или перекручивание кишечника. Диагностика относится к трудной задаче. Эндоскопический метод используют для исследования двенадцатиперстной кишки. С целью обеспечить отдых кишечнику применяют высокую клизму (рентгенографическое обследование с барием посредством интубации тонкой кишки). ДОБРОКАЧЕСТВЕННЫЕ НОВООБРАЗОВАНИЯ Источником происхождения доброкачественных опухолей является либо эпителий, либо соединительная ткань. Наиболее частые формы — это аденомы, лейомиомы или липомы (табл. 25. 1). Таблица 25.1. Виды и относительная частота
распространения доброкачественных новообразований тонкой кишки
Часто вышеуказанные опухоли не вызывают симптомов до тех пор, пока не станут причиной обструкции посредством инвагинации, а также кровотечения, которое в 1/3 случаев остается скрытым. Хирургическое лечение показано при установленном или предполагаемом диагнозе. Наиболее часто используют сегментарную резекцию. Аденомы Различают следующие виды аденом: истинные, ворсинчатые и аденомы желез Бруннера (гипертрофическая железистая пролиферация двенадцатиперстной кишки без злокачественного роста); 20% аденом локализовано в двенадцатиперстной кишке. Клиническая картина в большинстве случаев бессимптомна. Злокачественный потенциал ворсинчатых^аденом колеблется от 35 до 55%. Лейомиома Лейомиома представляет собой доброкачественное одиночное образование, локализованное в гладкой мускулатуре; характеризуется кровотечением. СИНДРОМ ПЕЙТЦА-ЕГЕРСА Синдром Пейтца—Егерса — состояние, характеризующееся слизистокожной меланотической пигментацией (на слизистой оболочке губ и щек, на ладонях и подошвах, а также в перианальной зоне) с наличием гастроинтести-нальных полипов. Представляет собой генерализованный гамартоматозный множественный полипоз кишечного тракта, поражающий тощую, подвздошную и прямую кишку. Наследуется по аутосомно-доминантному типу. Может обусловить спастическую боль в животе в результате интермиттиру-ющей инвагинации. Иногда возникает кровотечение. Радикальная резекция обычно невозможна. Хирургическое лечение показано в случае обструкции или кровотечения. ЗЛОКАЧЕСТВЕННЫЕ НОВООБРАЗОВАНИЯ Злокачественные новообразования тонкой кишки включают аденокарциномы (наиболее типичные), карциноиды, саркомы, лимфомы. Клинические проявления составляют диарея, тенезмы с выделением слизи, хроническая кровопотеря и обструкция. Начало заболевания протекает незаметно. Лечение заключается в широкой резекции, включая лимфатические узлы. Поражение двенадцатиперстной кишки требует панкреатодуоденэктомии. Паллиативные резекции применяют для облегчения симптомов /обструкции. Период выживания незначителен: в среднем 5 лет у 20% больных. При периампулярной карциноме соответствующий период могут иметь до 40% больных. Аденокарцинома Аденокарцинома составляет приблизительно 50% всех злокачественных образований тонкой кишки. Локализована в основном в двенадцатиперстной кишке и проксимальном сегменте тощей кишки; 50% дуоденальных карцином вовлекают в процесс ампулу и сочетаются с перемежающейся желтухой. Аденокарциному, расположенную в тощей кишке, ассоциируют с обструкцией. Саркомы Саркомы включают в себя 20% всех злокачественных образований тонкой кишки; наиболее типичны лейомиосаркомы. Может возникнуть кровотечение или обтурация. Лимфомы Лимфомы охватывают от 10 до 15% всех малигнизаций тонкой кишки: Самая типичная локализация — подвздошная кишка. Может являться первичным поражением кишечной стенки или частью системного заболевания. Карциноиды Карциноиды возникают из энтерохромаффинных клеток (Кульчицкого). Распространены так же часто, как аденокарциномы тонкой кишки. Злокачественный потенциал вариабелен. Секретируют серотонин и субстанцию Р. Карциноидный синдром появляется менее чем у 5% больных и характеризуется приливами крови к лицу, бронхоспазмом, диареей, вазомоторным коллапсом, гепатомегалией, пороком трехстворчатого клапана (полагают, что метастазы, локализованные в печени, должны предшествовать возникновению синдрома). Наиболее часто появление карциноидов отмечают в червеобразном отростке (46%), подвздошной кишке (28%) и прямой кишке (17%). Аппендикулярные опухоли метастазируют в 3% случаев, тогда как частота метастазирования карциноидов, локализованных в подвздошной кишке, составляет 35%. 75% карциноидов желудочно-кишечного тракта, имеющих диаметр менее 1 см, метастазируют только в 2% случаев. Внешний вид карциноида представлен желтым или буро-коричневым круглым плотным узелком, покрытым нормальной слизистой оболочкой. Симптомы заболевания проявляются как карциноидный синдром (редко) или характеризуются абдоминальной болью, обструкцией, диареей и потерей массы тела. Диагностика. Диагностические методы, применяемые для выявления карциноидов, включают рентгенографические исследования тонкой кишки, мезентериальную артериографию и сканирующую компьютерную томографию. Для диагностики карциноидного синдрома используют определение экскреции с мочой 5-гидроксииндолуксусной кислоты после стимуляции пентагастрином или без таковой. Злокачественный карциноидный синдром появляется редко, только у 6f 9% больных, имеющих карциноиды, и наиболее часто сочетается с болезнью тонкой кишки и метастазами, локализованными в печени. Клиническую картину характеризуют гепатомегалия, диарея, приливы крови к лицу, порок трехстворчатого клапана и бронхиальная астма. Симптомы обусловлены серотонином, субстанцией Р, возможно, брадикинином и простагландинами Е и F. Лечение. При первичных карциноидах диаметром менее 1 см применяют сегментарную резекцию тонкой кишки. Большие повреждения или повреждения с вовлечением в процесс лимфатических узлов требуют широкого иссечения части кишечника с выключением брыжейки. Аппендикулярные карциноиды с диаметрбм менее 2 см должны быть подвергнуты только простой аппендэктомии, а достигающие в диаметре 2 см и более — правосторонней гемиколэктомии. Лечение карциноидного синдрома включает радикальную или паллиативную резекцию, или использование длительнодействующего соматостатина. Прогноз. Прогноз, характеризующий возможный период выживания, составляет в целом 54%, при локальном заболевании — 75%, при региональном» распространении — 59% и при наличии отдаленных метастазов — 19%. Заболевания, связанные с дивертикулом Врожденный дивертикул является истинным, состоящим из всех слоев, приобретенный — ложным, потому что только слизистая оболочка и под-слизистый слой выбухают через дефект мышечного слоя стенки кишки. Меккелев дивертикул и дуоденальные дивертикулы — самые распространенные дивертикулы тонкой кишки. ДУОДЕНАЛЬНЫЕ ДИВЕРТИКУЛЫ Частота распространения дуоденальных дивертикулов, по данным аутопсии, составляет от 10 до 20%, 90% являются бессимптомными, менее 5% требуют хирургического вмешательства. Периампулярный регион медиальной стенки — э.то частая локализация дивертикулов (67-75%). Проявлениями мъгут служить обструкция, перфорация, кровотечение. Дивертикулы, которые связаны с ампулой, могут вызывать холангит, панкреатит и рецидивирующий холедохолитиаз в результате частичной обструкции и стаза или дисфункции сфинктера общего желчного протока. Хирургическое лечение заключается в дивертикулэктомии или расширенной сфин-ктеропластики. Последнюю производят при наличии дивертикулов с вовлечением ампулы. ДИВЕРТИКУЛЫ ТОЩЕЙ И ПОДВЗДОШНОЙ КИШКИ Дивертикулы тощей и подвздошной кишки менее типичны, чем дуоденальные. Могут появляться множественные ложные дивертикулы и приводить к псевдообструкции и дискинезии тощей кишки. МЕККЕЛЕВ ДИВЕРТИКУЛ Меккелев дивертикул — наиболее частый истинный дивертикул желудочно-кишечного тракта. Является врожденной патологией, возникшей в результате неполного закрытия пупочно-брыжеечного или желточного протока. Находится обычно на расстоянии 60-90 см от илеоцекального клапана и имеет длину, равную 1—12 см. Может содержать гетеротропную слизистую оболочку желудка или ткань поджелудочной железы. Частота распространения меккелева дивертикула в популяции составляет 2%. Осложнения включают обструкцию кишечника (в результате заворота или инвагинации), кровотечение (островки слизистой оболочки желудка секретируют активный желудочный сок, под влиянием которого в дивертикуле образуются язвы, поражающие прилегающий участок подвздошной кишки) или острый дивертикулит. Меккелев дивертикул, ущемленный грыжей, определяют как грыжу Литтре (Littre). Диагностику осуществляют посредством рентгенографического исследования с использованием метода высокой клизмы или сканирования с применением технеция-99т. Клинические проявления меккелева дивертикула часто путают с симптомами острого аппендицита. Асимптоматический меккелев дивертикул, выявляемый случайно во время операции, не должен подвергаться удалению. Ульцерогенная патология тонкой кишки Образование язв в тонкой кишке наиболее часто обусловлено воздействием медикаментов (калия, покрытого энтеросолюбилизирующейся оболочкой, или кортикостероидов), васкулярным нарушением, болезнью Крона, сифилисом, тифоидной лихорадкой, туберкулезом, лимфомой, гастриномой или мек-келевым дивертикулом. Неспецифические язвы могут быть обнаружены в терминальном сегменте подвздошной кишки. Терапия заключается в лечении осложнений, самыми частыми из которых являются обструкция (63%), кровотечение (25%) и перфорация (12%). Образование свищей обусловлено наиболее часто травмой во время операции; менее 2% ассоциируют с болезнью Крона. Осложнения включают сепсис, дисбаланс жидкостей и электролитов, повреждение кожи и нарушение питания. В итоге летальность от кишечных свищей составляет или превышает 20%, даже при проведении полного парентерального питания (ППП). Ключ к успешному ведению больных заключается в использовании жидкостей, электролитов и поддержании питания с одновременным контролем сепсиса. Свищи, расположенные в более проксимальных отделах кишечника, в основном имеют повышенное отделение секрета (больше 500 мл в день) и более тяжелые осложнения. Радиографические исследования желудочно-кишечного тракта существенны для идентификации анатомической локализации свища. Лечение включает дренаж фистулы или полости, полное парентеральное питание, отдых кишечника, защиту кожи. Может быть полезным соматостатин. Факторами, препятствующими спонтанному закрытию, могут быть значительное отделение секрета, дистальная обструкция, нарушение непрерывности кишечника, воспалительный процесс (недренируемый абсцесс, активное гранулематозное заболевание), инородное тело в свищевом ходе, рак, лучевой энтерит, короткий свищевой ход (меньше 2,5 см) или его эпителизация. Около 30% свищей закрываются спонтанно, в основном примерно за 3 нед. Кистозный пневматоз кишечника — это наличие в желудочно-кишечном тракте необычных, множественных, наполненных газом кист, расположенных в подслизистом и подсерозном слоях, которые наиболее часто связывают с другими состояниями. Обычно не требуют хирургического лечения. Синдром слепой петли характерен бактериальным размножением в тех отделах тонкой кишки, в которых отмечают застой крови. Он вызывает диарею, стеаторею, анемию, потерю массы тела, абдоминальную боль, недостаточность витаминов (особенно В12) и неврологические расстройства. Обычно вторичен в результате стриктур, свищей, стенозов, слепых карманов (послеоперационных) или дивертикула. Синдром короткой кишки может появиться в результате неотложной массивной резекции тонкой кишки. Критериями служат диарея, недостаточность жидкостей и электролитов и нарушение питания. Обычно может быть допустимым объем резекции, достигающий 70%, если сохранены конечный отдел подвздошной кишки и илеоцекальный клапан. Потеря конечного отдела подвздошной кишки приводит к нарушениям всасывания витамина В12 и желчных солей. Резекция тощей кишки по своим последствиям более благоприятна, чем резекция подвздошной. После резекции развивается адаптация: ворсинки удлиняются, повышаются количество и скорость обновления клеток; следовательно, увеличивается абсорбирующая поверхность. Полостное питание (особенно глутамин), панкреатобилиарная секреция и появление определенных гормонов (холецистокинин, секретин, нейротензин, пептид YY) играют трофическую роль и необходимы для адаптации. Адаптация не возникает, когда применяют только одно полное парентеральное питание. Лечение. Лечение включает предохранение посредством ограниченной резекции минимально жизнеспособного отдела кишечника и проведение операций «второго взгляда», позволяющих повторно оценить жизнеспособность кишки при сомнениях во время первой операции. Заблаговременно (профилактически) терапию корректируют с целью купирования потерь жидкости и электролитов и используют полное парентеральное питание. Существенно раннее энтеральное питание. Применяют основные (Vivonex) или полимерные (Isocal, Ensure) диеты. Молочные продукты должны быть исключены. Больные часто испытывают потребность в добавлении жирорастворимых витаминов. Могут быть полезными инъекции витамина В12. Блокаторы гистаминовых Н2-рецепторов могут уменьшить диарею, связанную с быстрым прохождением пищи. Специфические аминокислоты (глутамин) могут оказать специфическую помощь в поддержании адаптации. Сейчас полностью отказались от илеоеюностомии при лечении патологического ожирения. Осложнения включают печеночную недостаточность, смерть, цирроз, гипероксалурию, почечные конкременты, авитаминозы, синдром слепой петли, панкреатит, желчные камни и многие другие нарушения. В настоящее время для лечения патологического ожирения применяют расчленение желудка или шунтирование желудка. Если присутствует значительный метаболический дисбаланс или печеночная недостаточность, то предварительно сконструированный тоще-подвздошный анастомоз должен быть перемещен ниже и восстановлена целостность кишечника. Отмечают, что создание частичного подвздошного анастомоза (200 см) (bypass) может быть эффективным у больных, имеющих рефрактерную гиперлипидемию. |