|
ГАСТРОЭНТЕРОЛОГИЯ
ГЛАВА 65. ФУНКЦИОНАЛЬНЫЕ РАССТРОЙСТВА
ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА И СИНДРОМ РАЗДРАЖЕННОЙ КИШКИ
1. Почему так важно врачу
разбираться в функциональных расстройствах желудочно-кишечного тракта?
Функциональные расстройства
желудочно-кишечного тракта составляют группу разнородных состояний, которые
являются общими для населения большинства стран — от Западной Европы до
стран третьего мира. Поскольку все эти функциональные нарушения повсеместно
проявляются достаточно широким диапазоном симптомов, пациенты могут попадать
для оказания первой помощи как к хирургам, так и к терапевтам. Суммарная
стоимость лечения этих нарушений огромна. Функциональные расстройства желудочно-кишечного
тракта выявляются приблизительно у 50 % всех пациентов, направленных к
врачу-гастроэнтерологу.
2. Каков диапазон симптомов
функциональных расстройств желудочно-кишечного тракта?
Функциональные расстройства
могут возникать в любом отделе желудочно-кишечного тракта, от пищевода
до анального канала. Симптомы функциональных расстройств весьма разнообразны
и включают чувство подкатывания комка к горлу, ру-минацию (отрыжку и пережевывание
пищевых комков), дисфункцию желчного пузыря и/или сфинктера Одди с болями
типа желчных колик, а также симптомы со стороны аноректальной области.
Синдром
раздраженной кишки, который также относится к функциональным расстройствам
желудочно-кишечного тракта, может вызывать боли или чувство дискомфорта
в животе, изменение частоты или консистенции стула, вздутие живота, затруднение
при дефекации и увеличение количества слизи в кале.
3. Какова эпидемиология
функциональных расстройств желудочно-кишечного тракта?
Синдром раздраженной кишки
— самое распространенное из функциональных расстройств желудочно-кишечного
тракта. По данным обследования 400 000 семей в США в 1990 г. установлено,
что из всех обследованных у 2/3 имелись один или
более симптомов функциональных нарушений желудочно-кишечного тракта, но
большинство из этих людей предпочитали не обращаться за медицинской помощью.
К симптомам, которые наиболее часто заставляют пациентов обращаться к врачу,
относятся боли в животе и недержание кала. Многие обращаются за медицинской
помощью по поводу функциональных болей в груди, функциональной диспепсии,
синдрома раздраженной кишки, хронических функциональных болей в животе
и функциональных желчных колик. У женщин преимущественно обнаруживаются
синдром раздраженной кишки, функциональные запоры и функциональные желчные
колики. Частота обращения за медицинской помощью по поводу функциональных
нарушений желудочно-кишечного тракта уменьшается по мере увеличения возрастного
показателя, однако увеличивается среди групп населения с низким доходом.
Нередко функциональные нарушения желудочно-кишечного тракта выявляются
у людей, которые часто посещают врачей по поводу заболеваний, не связанных
с органами желудочно-кишечного тракта (например с жалобами на головную
боль и боли в мышцах).
4. Каковы потенциальные
сложности диагностики функциональных расстройств желудочно-кишечного тракта?
Анамнез заболевания обеспечивает
наиболее важную информацию для диагностики и классификации функциональных
нарушений желудочно-кишечного тракта. При наличии синдрома раздраженной
кишки только анамнез позволяет получить информацию, необходимую
для постановки правильного диагноза, поскольку у таких пациентов не выявляется
никаких изменений, ни при объективном обследовании, ни при лабораторных
и инструментальных исследованиях.
В основе функциональных
расстройств лежат нарушения физиологии (т. е. функций) органов и систем.
Анатомические (т. е. структурные) нарушения при этом отсутствуют, за исключением
тех случаев, когда хронические физиологические нарушения приводят к развитию
вторичных анатомических изменений (возникновение геморроя или дивертикулов
толстой кишки при хроническом синдроме раздраженной кишки). Врачи, как
правило, хорошо знают диагностику и лечение различных анатомических нарушений,
поскольку современный уровень рентгенологических и эндоскопических методов
обследования не очень высок, а методы исследования физиологии органов желудочно-кишечного
тракта развиты не столь хорошо. Таким образом, диагностика функциональных
нарушений зависит прежде всего от клинического (субъективного) мышления
врача, а не от данных лабораторных исследований (объективных данных).
Кроме того, функциональные
расстройства желудочно-кишечного тракта являются хроническими, и время
от времени происходит их обострение и стихание. При лечении функциональных
расстройств основное внимание необходимо уделять избавлению пациента от
неприятных симптомов. Поскольку симптомы функциональных расстройств желудочно-кишечного
тракта имеют тенденцию к рецидивированию, а объективных критериев для постановки
диагноза недостаточно, всякий раз, когда симптомы возобновляются, диагностика
сводится в основном к опросу пациента. При этом нередко выполняется очень
много ненужных диагностических исследований. По этим причинам врачи часто
сомневаются в точности окончательного диагноза функциональных нарушений
желудочно-кишечного тракта.
5. Каковы причины развития
симптомов функциональных расстройств желудочно-кишечного тракта?
До 1980-х гг. все функциональные
расстройства желудочно-кишечного тракта объяснялись нарушениями его двигательной
активности. По мере развития современных методик изучения двигательной
активности желудочно-кишечного тракта стало очевидно, что патологическая,
или повышенная, сократимость кишки далеко не всегда являлись причиной отмечаемых
пациентами болей или других симптомов. И наоборот, когда регистрировались
какие-либо отклонения двигательной активности желудочно-кишечного тракта,
пациенты часто не предъявляли никаких жалоб. Корреляция между различными
клиническими симптомами и нарушениями двигательной активности желудочно-кишечного
тракта достаточно невысока.
После того как было установлено,
что основную роль в возникновении функциональных расстройств желудочно-кишечного
тракта играют отнюдь не нарушения двигательной активности, в 80-е гг. была
предложена теория психогенного влияния на функциональную активность желудочно-кишечного
тракта. Однако большинство людей с симптомами синдрома раздраженной кишки,
которые не обращались за медицинской помощью, психически были вполне здоровы,
ничем не отличаясь по этим показателям от контрольной группы здоровых людей.
Стало ясно, что одной только теорией психогенного влияния на функциональную
активность желудочно-кишечного тракта нельзя объяснить возникновение этих
функциональных нарушений. В последнее десятилетие, согласно основной теории,
объясняющей появление клинических симптомов у пациентов с функциональными
расстройствами желудочно-кишечного тракта, у таких пациентов имеется нарушенное
восприятие ноциоцеп-тивных импульсов, которые интерпретируются пациентами
как боли или другие симптомы. На восприятие болей могут влиять культурные,
социальные, психологические и межличностные факторы. Эта теория не противоречит
биопсихосоциальной модели болезни, в отличие от традиционной биомедицинской
модели.
6. Какова классификация
функциональных расстройств желудочно-кишечного тракта?
До недавнего времени функциональные
расстройства желудочно-кишечного тракта составляли достаточно хаотический
массив симптомов и синдромов. Различные исследования были затруднены, поскольку
популяции людей, которые должны подвергаться обследованию, были слишком
разнородны. В 1988 г. на XIII Международном конгрессе по гастроэнтерологии
в Риме был организован круглый стол, экспертов-гастроэнтерологов с целью
установить критерии для постановки диагноза синдрома раздраженной кишки.
На следующий год Вторая римская рабочая группа предложила классификацию
всех функциональных расстройств желудочно-кишечного тракта, определила
критерии постановки диагноза и принципиальный подход к лечению каждого
заболевания.
У многих пациентов встречаются
признаки более чем одного функционального расстройства, при этом в некоторых
случаях различные симптомы могут перекрывать друг друга, что в значительной
степени затрудняет классификацию и диагностику расстройств и попытки отнести
их к какому-либо одному классу. Например, синдром раздраженной кишки обычно
сопровождается функциональными болями в желудке или функциональной диспепсией.
Пациенты с функциональными расстройствами желудочно-кишечного тракта для
оказания первой помощи нередко попадают к самым разным врачам терапевтического
и хирургического профиля — от кардиологов до гинекологов.
Функциональные расстройства желудочно-кишечного
тракта
А. Расстройства пищевода
А1. Чувство подкатывания комка к горлу
А2. Синдром руминации (срыгивание
и пережевывание пищи)
A3. Функциональная боль в груди
А4. Функциональная изжога
А5. Функциональная дисфагия
А6. Неустановленные функциональные
расстройства пищевода В. Расстройства желудка и двенадцатиперстной кишки
B1. Функциональная диспепсия
В1а. Функциональная диспепсия, напоминающая
язвенную болезнь
В1b. Функциональная диспепсия, связанная
с нарушением двигательной активности желудочно-кишечного тракта В1с. Функциональная
диспепсия неустановленного характера
B2. Аэрофагия
С. Расстройства кишки
С1. Синдром раздраженной кишки
С2. Функциональное вздутие живота
СЗ. Функциональный запор
С4. Функциональная диарея
С5. Функциональные нарушения кишки
неустановленного характера D. Функциональные боли в животе
D1. Синдром функциональных болей в
животе
D2. Функциональные боли в животе неустановленного
характера Е. Расстройства желчевыводящей системы
Е1. Дисфункция желчного пузыря
Е2. Дисфункция сфинктера Одди F. Расстройства
аноректальной области
F1. Функциональное недержание кала
F2. Функциональные боли в аноректальной
области
F2a. Синдром мышцы, поднимающей задний
проход (т. levatorani) F2b. Proctalgia fugax (прокталгия)
F3. Дисхезия (затруднения при дефекации)
F3a. Нарушение функций тазового дна F3b. Нарушение функций внутреннего
анального сфинктера
F4. Функциональные расстройства аноректальной
области неустановленного характера
7. Что такое критерии,
основанные на симптомах заболевания? Почему они так важны?
Критерии, основанные на симптомах
заболевания,— это специфические группировки признаков, которые используются
для диагностики и классификации функциональных расстройств желудочно-кишечного
тракта. Следовательно, качественный сбор анамнеза для постановки правильного
диагноза имеет первостепенное значение. Критерии, основанные на симптомах,
преследуют цель разделить пациентов на группы для определения тактики лечения
в зависимости от проявлений заболевания. Результаты различных методов лечения
могут затем оцениваться и сравниваться с таковыми в хорошо изученных группах
пациентов.
Традиционный подход к пациентам
с функциональными расстройствами желудочно-кишечного тракта состоял в осуществлении
чрезмерного количества лабораторных и инструментальных исследований, причем
выполненных не один раз, а многократно, для того чтобы установить наличие
физиологических, а не анатомических нарушений. Исследования, применяющие
критерии, основанные на симптомах, позволяют врачам анализировать прогностическое
значение групповых признаков для выделения пациентов с функциональными
нарушениями, с тем чтобы совершенствовать диагностику и тактику лечения
и свести к минимуму использование дорогих, инвазивных и ненужных исследований.
8. Каковы основанные на
симптомах критерии для диагностики синдрома раздраженной кишки?
У пациентов с синдромом раздраженной
кишки должны проявляться следующие критерии по крайней мере в течение 3
мес (либо непрерывно, либо периодически): 1. Боли или дискомфорт в животе,
которые:
а) облегчаются после дефекации
и (или);
б) связаны с изменением
частоты дефекации и (или);
в) связаны с изменением
консистенции стула.
2. Два или более из следующих
признаков (которые встречаются по крайней мере в 25 % случаев):
а) изменение частоты стула;
б) изменение формы стула
(либо слишком твердый, либо слишком мягкий);
в) нарушение акта дефекации
(с выраженным напряжением, неотложные позывы на дефекацию, неполная дефекация);
г) выделение слизи из анального
канала;
д) вздутие живота.
9. Опишите различные клинические проявления
синдрома раздраженной кишки.
Синдром раздраженной кишки
обычно проявляется в виде двух клинических вариантов — циклического и спастического.
Циклический
вариант заболевания встречается наиболее часто, тяжесть его варьирует
от вполне умеренной до функционального истощения. У пациентов возникает
частый стул, консистенция которого может изменяться от очень твердого кала
до очень мягкого или даже водянистого, часто с неотложными позывами на
дефекацию, болями в животе или вздутием живота. Цикличность заболевания
может быть нерегулярной, тяжесть его меняется, что в значительной степени
затрудняет сбор анамнеза. У женщин кишечные циклы могут рецидивировать
параллельно менструальному циклу.
Спастический вариант
заболевания
развивается вследствие повышенной сократительной активности и гиперреактивности
ободочной кишки, обычно нисходящего ее отдела. Спастические симптомы могут
наслаиваться на циклический вариант течения заболевания, что у таких пациентов,
по сравнению с пациентами с обычным циклическим вариантом течения заболевания,
затрудняет процесс постановки диагноза и выбор тактики лечения.
10. Каковы специфические характеристики
циклического варианта течения синдрома раздраженной кишки?
Синдром раздраженной кишки
часто описывается как циклическое заболевание с преобладанием либо запоров,
либо поносов. По данным Римской классификации, функциональные запоры и
поносы существуют отдельно от синдрома раздраженной кишки.
Как показано на графике,
в течение фазы А цикла заболевания частота и объем стула нормальные. В
течение фазы В частота и объем стула несколько уменьшаются. Хотя для описания
этой фазы нередко используется термин "запор", на самом деле это неверно,
поскольку у пациентов стул может быть либо ежедневно, либо через день.
Кал может становиться твердым и сопровождаться выделением большого количества
газов, а после дефекации остается чувство не полностью освобожденной прямой
кишки. Эта фаза может продолжаться от 1-2 до многих дней.
В конечном счете фаза В
переходит в фазу С, так называемую фазу быстрой эвакуации, или фазу "выброса",
обычно продолжающуюся 1-2 дня. Твердый кал и выделение из прямой кишки
газа сменяются мягким или даже водянистым калом, который пациент может
характеризовать как "понос", что также неправильно. Во время этой фазы
заболевания могут возникать и проходящие схваткообразные боли в животе.
Циклический характер заболевания может быть как регулярным, так и нерегулярным,
с продолжительными периодами нормальной функции кишки. Фаза В, или медленная
фаза, может быть связана с насыщением верхних отделов желудочно-кишечного
тракта, непереносимостью жирных кислот, эмоциональной неустойчивостью и
ослаблением концентрации кала. После фазы выброса у пациентов наступает
различный по длительности период нормальной функции кишки, продолжающийся
до тех пор, пока не начнется новый цикл.
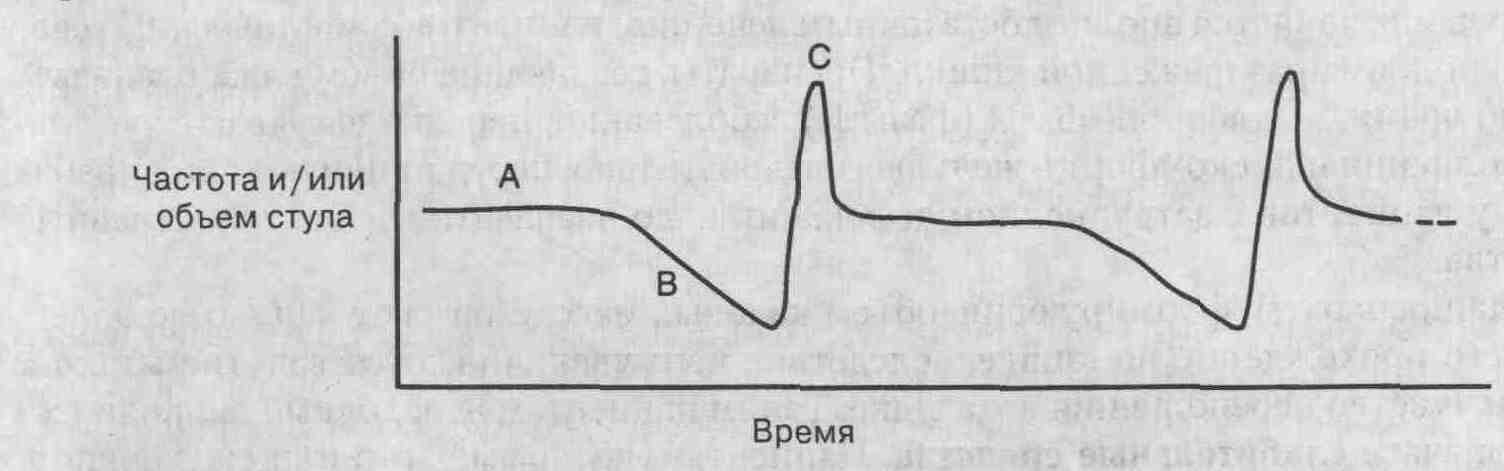
График цикличности протекания синдрома
раздраженной кишки
11. Какие факторы могут
утяжелять циклическое течение синдрома раздраженной кишки?
К провоцирующим факторам
относятся изменения в диете, стрессовые ситуации, уровень физической активности
и характер работы, финансовое состояние и семейное положение, а также бытовые
условия. Лучшей профилактикой обострений циклической формы синдрома раздраженной
кишки является ежедневное регулярное осуществление профилактических мероприятий,
в т. ч. исключение различных провоцирующих факторов. Часто для объяснения
причины очередного обострения заболевания не удается идентифицировать какие-либо
провоцирующие факторы. Отсутствие возможности управлять процессом дефекации
и контролировать другие проявления заболевания действует очень тяжело на
психический статус пациентов с синдромом раздраженной кишки, особенно на
пациентов с различными нервно-психическими расстройствами.
Пациенты с синдромом раздраженной
кишки должны сами установить жесткий распорядок дня, включая прием пищи,
выполнение физических упражнений, работу, общественную деятельность, работу
по дому и время дефекации. Уменьшение или полное исключение из диеты жирных
пищевых продуктов может способствовать длительной ремиссии заболевания.
12. Какова тактика лечения
пациентов с циклической формой синдрома раздраженной кишки?
При синдромах функциональных
расстройств кишки частый жидкий стул является счастливым даром, редкий
и твердый — проклятием.
Цель лечения пациентов с
циклической формой синдрома раздраженной кишки состоит в том, чтобы уменьшить
амплитуду циклического характера заболевания и упорядочить стул. Основной
задачей является предотвращение развития "медленной" фазы (фазы В) с помощью
назначения диеты и препаратов, которые способствуют возникновению оформленного
объемного кала.
Такие пациенты ежедневно
должны принимать псиллиум (psyllium) или препараты на основе метилцеллюлозы,
формирующие
объем каловых масс. Осмотическое действие этих препаратов позволяет задерживать
воду в каловых массах, смягчая их и тем самым облегчая прохождение их по
кишке и собственно акт дефекации. Препараты, формирующие объем каловых
масс, необходимо принимать во время основного приема пищи днем или дробными
дозами с таким расчетом, чтобы препарат равномерно смешивался с калом.
Одной или двух столовых ложек препарата в сутки обычно достаточно, однако
доза может быть изменена самим пациентом с таким расчетом, чтобы стул был
всегда мягким и объемным. Формирование мягкого и объемного кала, как правило,
является вполне достаточным лечением пациентов с циклическим течением синдрома
раздраженной кишки. Препараты, создающие объем кала, назначаемые во время
"медленной" фазы (фазы В) заболевания, нередко вызывают чувство переполнения
и дискомфорт в желудке; следовательно, перед приемом таких препаратов у
пациентов с затруднением дефекации надо назначать легкие слабительные средства.
Иногда препараты, формирующие
объем каловых масс, смягчают кал, но не облегчают его прохождение по кишке,
вследствие чего увеличиваются вздутие живота, боли и чувство переполнения
в желудке. Таким пациентам необходимо периодически назначать слабительные
средства. Пациентам, которым часто или ежедневно в дополнение к препаратам,
формирующим объем кала, необходимо принимать слабительные средства, обычно
— раствор полиэтиленгликоля в дозе от одной пинты (~475 мл) до одной
кварты (~950 мл). Поскольку раствор этиленгликоля быстро разрушается после
смешивания, необходимое его количество следует приготавливать ежедневно.
Антихолинергические препараты
и аналгетики ослабляют перистальтику кишки и поддерживают запор. Хотя эти
препараты и обладают временным обезболивающим действием, они увеличивают
"медленную" фазу (фазу В) заболевания, и поэтому не должны назначаться
пациентам с синдромом раздраженной кишки, у которых не удается добиться
оформленного кала.
13. На основании каких
признаков можно предположить присоединение спастического компонента у пациентов
с синдромом раздраженной кишки?
Гиперреактивность сигмовидной
кишки может приводить к возникновению неотложных позывов на дефекацию или
тенезмов, напряжению во время дефекации, появлению кала в виде тонких ленточек,
болям в левых нижних отделах живота и появлению чувства незавершенности
дефекации, которое требует нескольких попыток для полного опорожнения кишки.
Спустя определенное время на фоне спастического варианта синдрома раздраженной
кишки могут появляться соответствующие анатомические изменения, включая
гипертрофию мышечной оболочки сигмовидной кишки, развитие геморроя и дивертикулов.
У некоторых пациентов возникает выраженный желудочно-ободочный рефлекс,
который представляет собой неотложные позывы на дефекацию во время приема
пищи.
Эти симптомы в значительной
степени беспокоят пациентов и заставляют их чаще обращаться за медицинской
помощью. Симптомы спастического компонента синдрома раздраженной кишки
достаточно сложно отличить от симптомов дистального воспалительного колита.
Однако правильный диагноз можно довольно легко установить с помощью гибкой
сигмоидоскопии.
14. Как лечить пациентов
со спастическим вариантом течения синдрома раздраженной кишки?
Как и у пациентов с циклическим
вариантом течения синдрома раздраженной кишки, у пациентов со спастическим
компонентом основную роль в лечении играют стандартизированный распорядок
дня и прием препаратов, формирующих мягкий объемный кал. Очень важно бросить
курить. После того как удается добиться мягкого, объемного стула, пациентам
со спастическим вариантом синдрома раздраженной кишки следует добавлять
к лечению спазмолитические препараты (в частности антихо-линергические),
соблюдая
при этом осторожность, поскольку эти препараты в высоких дозах могут вызывать
запоры. Очень часто хороший эффект оказывает прием дицикломина (бентила;
dicyclomine, bentyl) в начальной дозе 20 мг перед сном. При необходимости
дозу препарата увеличивают до 20 мг 2 раза в день. Если лечение ан-тихолинергическими
препаратами уже начато, его нужно проводить постоянно и ежедневно для профилактики
развития спастических реакций и болей, которые могут возникать при спорадическом
приеме спазмолитических препаратов, если они принимаются только для купирования
болевых приступов. Такая тактика (спорадический прием препаратов) обычно
бывает неэффективна и требует дозировок, которые могут вызывать запор и
усиливать симптомы заболевания.
Схему лечения необходимо
определять для каждого пациента со спастическим вариантом синдрома раздраженной
кишки индивидуально. При этом за пациентами обязательно должен наблюдать
врач. Кроме того, пациенты как с циклической, так и со спастической формой
синдрома раздраженной кишки должны научиться самостоятельно корректировать
дозу препаратов, обеспечивающих необходимую консистенцию и объем стула,
слабительных средств и спазмолитиков по мере обострения симптомов заболевания.
Такое обучение требует определенных затрат времени и терпения как со стороны
врача, так и со стороны пациента. Во время первого визита к врачу пациентов
необходимо убедить в том, что можно добиться симптоматического улучшения.
Кроме того, пациентам следует объяснить, что их не удастся быстро излечить
от их заболевания полностью и что очень важно их активное участие в лечении.
15. Насколько интенсивно
необходимо проводить обследование пациентов с синдромом раздраженной кишки?
Обследование пациентов с
типичной клинической картиной циклической или спастической формы синдрома
раздраженной кишки должно быть минимальным. Диагноз синдрома раздраженной
кишки устанавливают на основании критериев, основанных на симптомах (см.
выше), по возможности не прибегая к тяжелым инструментальным исследованиям.
Пациентам моложе 35 лет,
которые хорошо реагируют на проводимое лечение, не требуется никакого дальнейшего
обследования. У пациентов старше 35 лет, которые хорошо реагируют на лечение,
и у пациентов любого возраста, которые реагируют на лечение не полностью,
следует выполнить общеклинический анализ крови и гибкую сигмоидоскопию
(ректороманоскопию).
Дополнительные исследования
необходимо проводить у пациентов, у которых имеются симптомы, нетипичные
для синдрома раздраженной кишки. При похудании пациентов и наличии у них
анемии следует по крайней мере исследовать толстую кишку и функцию щитовидной
железы. Частый жидкий стул в течение длительного времени требует проведения
исследований для исключения инфекционных и воспалительных заболеваний.
При выраженном газообразовании в кишке необходимо исключать наличие паразитарных
инфекций (прежде всего лямблиоза) и непереносимость лактозы.
Если во время начального
обследования пациентов не удалось обнаружить анатомических нарушений, следует
ставить окончательный диагноз синдрома раздраженной кишки. Повторные исследования
желудочно-кишечного тракта при рецидивирова-нии функциональных симптомов
обычно не выявляют никакой органической патологии.
16. Необходимо ли применять какие-либо
дополнительные способы диагностики и лечения у пациентов с функциональными
нарушениями кишки и преобладанием запоров или поносов?
Пациенты с функциональными
запорами в большинстве случаев труднее всего поддаются лечению. Их
обычно наблюдают и лечат многие врачи. Такие пациенты, как правило, очень
расстроены или сердиты и часто полностью "погружаются" в свою болезнь.
Между нарушениями стула, которые приводят к вздутию живота, возникновением
болей и возможностью пропальпировать через брюшную стенку плотные комки
кала в ободочной кишке обычно проходит несколько недель. Подтверждают диагноз
функционального запора с помощью рентгеноконтрастных маркеров. Начинать
лечение таких пациентов необходимо с полного очищения кишки. Иногда для
этого требуется в течение нескольких дней принимать препараты на основе
по-лиэтиленгликоля. Прием только препаратов, формирующих объем каловых
масс, обычно неэффективен; для поддерживающей терапии необходимо ежедневно
принимать полиэтиленгликоль. Спазмолитических препаратов и аналгетиков,
которые уменьшают двигательную активность толстой кишки, в этой группе
пациентов лучше избегать. Сегментарная резекция ободочной кишки у таких
пациентов не приводит к удовлетворительным результатам. Роль врача-терапевта
в лечении таких пациентов состоит в том, чтобы поддерживать пациента, разрабатывать
соответствующий режим для облегчения дефекации и стараться предохранить
пациента от операционного стола.
Пациентам с синдромом раздраженной
кишки и с преобладанием поноса необходимо проводить соответствующее обследование
для выяснения причин развития хронического поноса. При истинной функциональной
диарее часто наблюдается очень хорошая реакция на введение трициклических
или других антидепрессантных препаратов.
17. Каков прогноз у пациентов с функциональными
расстройствами желудочно-кишечного тракта и синдромом раздраженной кишки?
Долговременный прогноз у
пациентов с функциональными расстройствами желудочно-кишечного тракта зависит
от вида выявленного нарушения. В целом пациенты с функциональными болями
в животе труднее всего поддаются лечению и более часто вынуждены обращаться
за медицинской помощью. Некоторые расстройства анорек-тальной области могут
также вызывать боль или развитие выраженного недержания кала, что также
достаточно трудно поддается лечению.
Пациентов с синдромом раздраженной
кишки можно лечить достаточно успешно, и у большинства из них можно полностью
восстановить нарушенные функции. Прогноз у таких пациентов в значительной
степени зависит от знаний, умения и опыта врачей, занимающихся диагностикой
и лечением пациентов с данным синдромом. |
