|
ГАСТРОЭНТЕРОЛОГИЯ
ГЛАВА 13. ПОЛИПЫ И УТОЛЩЕНИЕ СКЛАДОК СЛИЗИСТОЙ ОБОЛОЧКИ ЖЕЛУДКА 1. Что такое полипы желудка? Полипы желудка представляют собой патологические разрастания эпителиальной ткани. Слизистая оболочка вокруг них, как правило, не изменена. Полипы могут быть на широком основании, а могут иметь тонкую ножку. 70-90 % всех полипов желудка cоставляют гиперпластические полипы. Остальные 10-30 % приходится на долю аденоматозных полипов, железистых полипов дна желудка и гамартомных полипов. 2. Опишите гистологические признаки каждого типа полипов желудка. Гиперпластические полипы состоят из гиперпластических вытянутых желез желудка с выраженной отечной стромой. Часто развивается кистозное расширение железистой части полипов, но без изменения первичной клеточной структуры. Аденоматозные полипы — это истинные неопластические новообразования из диспластического эпителия, в норме отсутствующего в желудке. Аденоматозные полипы состоят из клеток с гиперхромными вытянутыми ядрами с повышенным количеством митозов, расположенными в форме частокола. Железистые полипы дна желудка представляют собой гипертрофированные железы слизистой оболочки дна желудка и считаются вариантом нормы. В гамартомных полипах имеются полоски гладкомышечных волокон, окруженные железистым эпителием. Собственная пластинка (lamina proprid) при этом остается нормальной. 3. Каков риск озлокачествления полипов желудка? Риск злокачественного перерождения гиперпластических полипов достаточно низок и составляет 0,6-4,5 %. Риск озлокачествления аденоматозных полипов как истинных неопластических новообразований зависит от размера полипов и достигает 75 %. Аденоматозные полипы размером более 2 см имеют крайне высокий риск злокачественного перерождения, хотя аденокарцинома желудка может развиваться и из полипов размером менее 2 см. Железистые полипы дна желудка и гамартомные полипы практически не имеют злокачественного потенциала. 4. Какова тактика лечения при обнаруженнии полипов желудка? Поскольку гистологическое исследование биоптатов, взятых во время эндоскопии, не всегда дает надежные результаты, эпителиальные полипы желудка по возможности необходимо полностью иссекать и подвергать тщательному гистологическому исследованию. Эпителиальные полипы желудка размером от 3 до 5 мм могут быть иссечены полностью при помощи биопсийных щипцов. Если размеры полипов — как на ножке, так и на широком основании — достигают более 5 мм, их иссекают при помощи специальной петли-ловушки. Все удаляемые ткани подвергают гистологическому исследованию. Пациентам с более крупными полипами, особенно на широком основании, которые невозможно удалить при помощи эндоскопической техники, показано оперативное лечение. Как правило, гиперпластические и аденоматозные полипы возникают на фоне хронического гастрита и иногда — кишечной метаплазии. В таких случаях риск развития рака желудка повышается независимо от наличия полипов. При аденоматозных полипах желудка риск развития рака выше, чем таковой при гиперпластических полипах. Риск злокачественного перерождения полипов с возрастом увеличивается. Поэтому во всех случаях необходимо не только удалять все полипы, но также осуществлять тщательный осмотр всей слизистой оболочки желудка. При обнаружении каких-либо подозрительных очагов на ее поверхности обязательно выполнение биопсии тканей с последующим гистологическим исследованием. 5. Нужно ли осуществлять динамическое наблюдение за пациентами с полипами желудка? Пациенты с гиперпластическими полипами и железистыми полипами дна желудка в динамическом наблюдении с регулярными эндоскопическими осмотрами не нуждаются. Частота рецидивов аденоматозных полипов составляет 16 %, и хотя явной пользы от длительного динамического наблюдения за такими пациентами нет, их следует периодически подвергать осмотру и эндоскопическим исследованиям. 6. Какова связь между полипами желудка и хроническим гастритом? Аденоматозные и гиперпластические полипы желудка возникают, как правило, на фоне хронического гастрита и обычно являются поздним проявлением инфекции H. pylori или хронического гастрита типа А (при пернициозной анемии). Для установления наличия и уточнения степени тяжести хронического гастрита, лежащего в основе заболевания, необходимо выполнять множественные биопсии слизистой оболочки, обращая при этом основное внимание на возможное присутствие и тип кишечной метаплазии. У пациентов с хроническим гастритом и полипами желудка, возникшим в результате HP-инфекции, следует проводить специфическое антибактериальное лечение, хотя в настоящее время не установлено, влияет ли уничтожение H. pylori на частоту рецидивов полипа желудка или кишечной метаплазии. 7. Какие складки желудка считают увеличенными? Увеличенными (гипертрофированными) складками желудка считают те складки, которые не расправляются при инсуффляции воздуха во время эндоскопического исследования. Рентгенологически увеличенными складками желудка считаются складки, ширина которых более 10 мм (при рентгеноскопии желудка с бариевой взвесью). 8. Перечислите заболевания, при которых обнаруживаются утолщенные складки желудка. Лимфома желудка.
9. При каких системных заболеваниях развивается утолщение складок слизистой оболочки желудка (гранулематозный гастрит)? Гранулематозное воспаление стенки желудка встречается при болезни Крона и сар-коидозе. К другим заболеваниям, потенциально способным приводить к возникновению гранулематозного гастрита, относятся гистоплазмоз, кандидоз, актиномикоз и бластомикоз. Вторичный сифилис иногда проявляется инфильтрацией стенки желудка Treponema pallidum, вызывающей периваскулярную плазмацитарную реакцию. Диссеминирование микобактерий при туберкулезе — еще одна причина инфильтра-тивных изменений со стороны стенки желудка. При системном мастоцитозе кроме гиперемии лица наблюдается развитие гиперемии слизистой оболочки желудка и утолщение ее складок. Изредка при амилоидозе возникает гастрит с инфильтративными изменениями и утолщением складок слизистой оболочки. 10. При эндоскопическом ультразвуковом сканировании в стенке желудка различают пять различных гипер- и гипоэхогенных слоев. Каким гистологическим слоям стенки желудка они соответствуют? 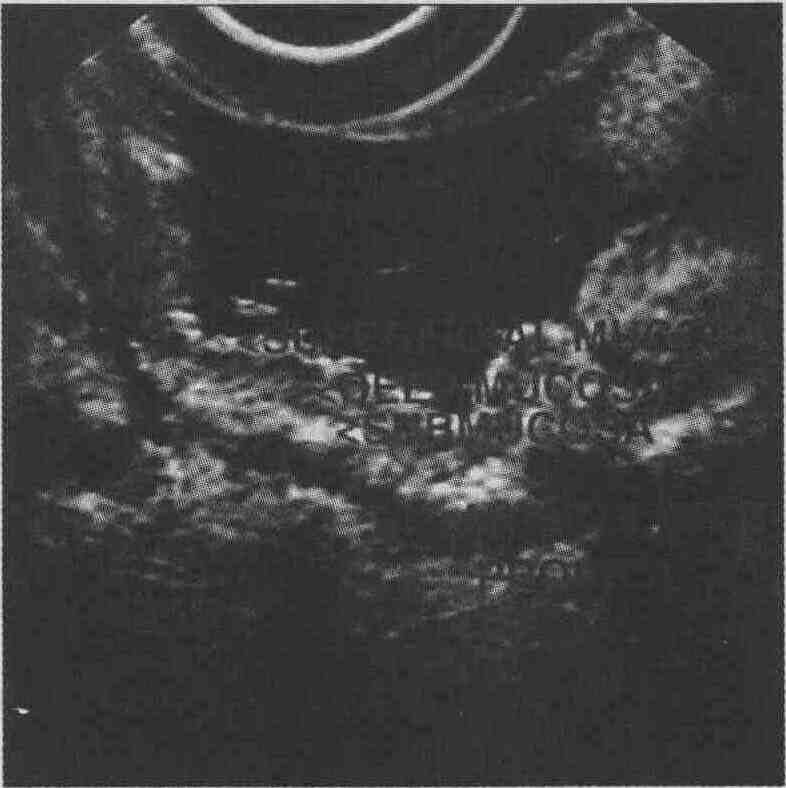
Строение стенки желудка (в соответствии с данными ультразвукового сканирования и гистологического исследования)
11. Какова роль эндоскопического ультразвукового исследования в диагностике утолщения складок слизистой оболочки желудка? Хотя при эндоскопическом ультразвуковом сканировании не удается выявить различия между доброкачественными и злокачественными заболеваниями, посредством этого метода можно обнаружить утолщение складок слизистой оболочки, что позволяет выделить пациентов, которым необходимо дальнейшее обследование, заключающееся либо в выполнении повторных биопсий при эндоскопических иследо-ваниях, либо в гистологическом исследовании иссеченного во время операции участка стенки желудка. Эндоскопическое ультразвуковое сканирование — достаточно чувствительный метод для выявления варикозно расширенных вен пищевода и желудка, который помогает избежать их повреждения при выполнении эндоскопической биопсии. Если при эндоскопическом ультразвуковом сканировании наблюдается ограниченное утолщение поверхностных слоев стенки желудка, то для подтверждения злокачественного новообразования необходимо выполнить множественные биопсии подозрительного участка. Напротив, если при эндоскопическом ультразвуковом сканировании обнаруживают утолщение преимущественно глубоких слоев стенки желудка (например, подслизистого слоя или мышечной оболочки), эндоскопическая биопсия может не подтвердить диагноз. Тем не менее эндоскопическое ультразвуковое сканирование принадлежит к высокочувствительным методам диагностики злокачественных новообразований. Для уточнения диагноза нередко прибегают к операции, иссечению и гистологическому исследованию подозрительных участков стенки желудка. В ближайшее время появятся данные о выполнении аспирационной биопсии под контролем эндоскопического ультразвукового сканирования. 12. Каковы клинические признаки лимфомы желудка? Лимфома желудка встречается менее чем в 5 % случаев всех злокачественных новообразований желудка. После аденокарциномы это самая роаспространенная злокачественная опухоль, поражающая желудок. Из всех первичных лимфом желудочно-кишечного тракта 40-60 % локализуются в желудке, 20-30 % — в тонкой кишке, причем чаще всего в подвздошном ее отделе. В 8-15 % случаев отмечается множественная локализация лимфомы. Самую большую группу лимфом желудка составляют В-клеточные лимфомы, затем следуют Т-клеточные и другие типы. При эндоскопическом исследовании лимфомы обнаруживаются в виде дискретных по-липовидных разрастаний, изъязвленных опухолевидных образований или диффузной подслизистой инфильтрации с увеличенными грубыми складками слизистой оболочки. Наиболее характерными клиническими симптомами при лимфоме желудка являются боли в животе, похудание, тошнота, отсутствие аппетита и желудочно-кишечные кровотечения. В тех случаях, когда имеется подозрение на наличие лимфомы желудка, а при обычной биопсии подтверждения диагноза не получено, необходимо выполнить иссечение участка опухоли с последующим гистологическим исследованием удаленной ткани, биопсию специальной сеткой-ловушкой или аспирационную биопсию. При обнаружении патологических изменений в глубоких слоях стенки желудка, а также при выявлении поражения регионарных лимфатических узлов большую помощь оказывает эндоскопическое ультразвуковое сканирование. Если все попытки подтверждения диагноза с помощью эндоскопической техники остаются безуспешными, необходимо произвести лапаротомию, иссечение подозрительного участка стенки желудка и тщательное его гистологическое исследование. 13. Представьте Ann Arbor-классификацию "неходжкинских" лимфом применительно к лимфомам желудка. Стадия Распространенность
заболевания
биопсии или лимфангиографии)
III
Имеются поражения желудка, лимфатических узлов живота
и лимфатических
узлов выше диафрагмы
IV
Диссеминированная лимфома
14. Дайте определение болезни Менетрие. Болезнь Менетрие — редкое заболевание, характеризующееся наличием гигантских грубых складок слизистой оболочки желудка. Чаще всего болезнь Менетрие поражает антральный отдел желудка. Гистологическими признаками болезни Менетрие являются выраженная гиперплазия и кистозная дилатация ямочного эпителия. Гиперпластические изменения могут захватывать и подслизистый слой. Клинические симптомы при болезни Менетрие включают боли в животе, похудание, желудочно-кишечные кровотечения и гиперальбуминемию. Причины, вызывающие развитие болезни Менетрие, неизвестны. Диагноз болезни Менетрие может быть подтвержден при помощи эндоскопического ультразвукового сканирования, когда выявляется утолщение глубоких слоев слизистой оболочки, и при гистологическом исследовании множественных биоптатов, когда обнаруживаются характерные изменения слизистой оболочки. Лечение с применением антагонистов Н2-рецепторов гистамина нередко дает хорошие результаты. 15. Чем отличается болезнь Менетрие у взрослых и детей? В отличие от болезни Менетрие у взрослых, которая характеризуется, как правило, хроническим течением, у детей болезнь Менетрие имеет склонность к самоограничению. Рецидивы и различные осложнения заболевания у детей достаточно редки. Клинически болезнь Менетрие у детей проявляется внезапными приступами тошноты, сопровождающимися болями в животе, отсутствием аппетита и гипопротеинемией. Вследствие возникновения энтеропатии с потерей белков постепенно появляются отеки и асцит. Также нередко развивается гипоальбуминемия, в периферической крови — эозинофилия и умеренная нормохромная, нормоцитарная анемия. При рентгенологическом исследовании выявляется утолщение складок слизистой оболочки в области дна и тела желудка, часто распространяющееся на антральный отдел. Гипертрофия складок слизистой оболочки подтверждается при гастроскопии, эндоскопии и эндоскопическом ультразвуковом сканировании. При гистологическом исследовании наблюдаются гипертрофия слизистой оболочки, удлинение ямок и атрофия желез. У детей с болезнью Менетрие нередко при гистологическом исследовании обнаруживаются внутриядерные включения цитомегаловируса. При посеве тканей слизистой оболочки желудка также нередко выявляется цитомегаловирус. Симтоматическое лечение у детей с болезнью Менетрие, как правило, имеет хороший терапевтический эффект. 16. Что такое лимфоцитарный гастрит? Лимфоцитарный гастрит характеризуется гиперплазией ямочного эпителия и выраженной лимфоцитарной инфильтрацией слизистой оболочки желудка. (Лимфоцитарный гастрит также иногда называют оспоподобным гастритом.) При фиброгаст-родуоденоскопии обнаруживают утолщенные, гипертрофированные складки слизистой оболочки желудка, узловые вкрапления слизистой оболочки и множественные эрозии, нередко напоминающие кратер вулкана. Причины возникновения лимфоцитарного гастрита неизвестны. Симптомы заболевания стертые и неопределенные; различные методы лечения явного эффекта не имеют. При проведении клинического обследования важно прежде всего исключить лимфому желудка или другие специфические формы гастрита. 17. Какова роль эндоскопического ультразвукового сканирования в диагностике подслизистых новообразований желудка? Хотя эндоскопическое ультразвуковое сканирование (ЭУС) не обеспечивает точного гистологического диагноза, оно позволяет с большой степенью достоверности установить природу новообразования, основываясь на его локализации и ультразвуковой структуре кишечной стенки. С помощью ЭУС можно установить сосудистую природу новообразования и применять методику аспирационной цитологии и биопсии с использованием специальных биопсийных щипцов. Эндоскопическое ультразвуковое сканирование позволяет с достаточно высокой степенью вероятности дифференцировать истинные подслизистые опухоли от сдавления просвета желудка снаружи. Лейо-миомы и лейомиосаркомы — это гипоэхогенные образования, исходящие из четвертого (гипоэхогенного) сонографического слоя стенки желудка, который представляет собой ее мышечную оболочку. По данным ультрасонографии, между лейомиомой и лейо-миосаркомой не существует каких-либо принципиальных различий в размере, форме и ультразвуковой структуре. Лимфома желудка — это диффузное гиперэхогенное образование, исходящее из подслизистого слоя стенки желудка. Кисты желудочной стенки выявляются в виде анэхогенных структур в подслизистом слое. Другие, значительно реже встречающиеся новообразования, исходящие из подслизистого слоя, такие как добавочная поджелудочная железа, карциноидные опухоли, фибромы и грану-лярно-клеточные опухоли, не имеют каких-либо особых отличительных ультразвуковых характеристик. На основании изменений, обнаруженных во время эндоскопического ультразвукового сканирования в подслизистом слое стенки желудка, врач определяет тактику лечения, основываясь на размерах новообразования. При наличии в подслизистом слое патологического образования размером менее 2-4 см без признаков кровотечения, нарушении эвакуации из желудка и малигнизации, с операцией можно не спешить, но периодически осуществлять контрольные эндоскопические исследования. При быстром росте опухоли показано оперативное лечение. При первичном выявлении опухоли более крупных размеров показана немедленная операция. 18. Какова дифференциальная
диагностика при обнаружении подслизистого патологического образования?
19. Во время фиброгастродуоденоскопии в подслизистом слое желудка выявлено опухолевидное образование. При эндоскопическом ультразвуковом сканировании обнаружено гипоэхогенное образование, исходящее из четвертого слоя желудочной стенки (мышечной оболочки). Каков, по Вашему мнению, наиболее вероятный диагноз у данного пациента? Признаки, выявленные у пациента при эндоскопическом ультразвуковом сканировании, вероятнее всего соответствуют таковым при лейомиоме. Такой же вид на эндоскопических ультрасонограммах имеет и лейомиосаркома, хотя встречается она значительно реже. Кроме того, похожая структура характерна и для других редких опухолей, таких как шваннома, липосаркома и миксосаркома, исходящих из мышечной оболочки стенки желудка. Эндоскопическое ультразвуковое сканирование ни в коем случае не заменяет гистологическую верификацию опухоли. Четкие границы опухоли, небольшие ее размеры (менее 3 см), отсутствие признаков поражения окружающих тканей или регионарных лимфатических узлов, а также не изменившиеся размеры опухоли при периодических контрольных исследованиях говорят в пользу доброкачественной природы заболевания. При наличии крупных опухолевидных образований (размером более 3-4 см) с тенденцией к росту и признаками поражения окружающих тканей показано оперативное лечение. 20. У 65-летней женщины возникла рвота содержимым типа "кофейной гущи", прекратившаяся самостоятельно. При эндоскопическом исследовании в теле желудка обнаружен одиночный полип размером 1 см на ножке. Какова должна быть тактика лечения? Большинство полипов желудка по своему происхождению являются эпителиальными. Из них 70-90 % — гиперпластические и 10-20 % — аденоматозные. Хотя клинически полипы желудка могут проявляться болями в животе или желудочно-кишечным кровотечением, около 50 % полипов желудка протекают бессимптомно. Удаление полипа во время фиброгастроскопии при помощи специальной петли-ловушки с последующим гистологическим исследованием удаленного препарата — это одновременно и диагностическая и лечебная мера. Хотя риск развития осложнений при эндоскопическом удалении полипов желудка выше, чем при удалении полипов толстой кишки во время колоноскопии, данная процедура достаточно безопасна и хорошо переносится пациентами. Для уменьшения вероятности возникновения постполипэктомического кровотечения, в ножку крупных полипов перед их резекцией вводят раствор адреналина в разведении 1:10 000. Для подавления перистальтических движений стенки желудка и пищевода, препятствующих удалению препарата, используют глюкагон. Для того чтобы во время полипэктомии избежать случайного попадания полипа в дыхательные пути, можно помещать его в специальную трубку. Для ускорения процессов заживления обычно рекомендуется назначать короткий курс блокато-ров Н2-рецепторов гистамина или сукралфата, хотя преимущества проведения такой терапии пока не доказаны. 21. На фотографии изображен полип, обнаруженный во время фиброгастродуоденоскопии у пациента с семейным аденоматозным полипозом. Какова, по Вашему мнению, гистологическая структура этого полипа? Каков риск его злокачественного перерождения? Какие другие важные изменения со стороны верхних отделов желудочно-кишечного тракта также могут быть обнаружены при фиброгастродуоденоскопии? Каковы клинические проявления полипов желудка при других наследственных синдромах, сопровождающихся полипозом желудочно-кишечного тракта? Почти у всех пациентов с семейным аденоматозным полипозом имеются полипы верхних отделов желудочно-кишечного тракта. При этом большая часть полипов располагается в проксимальных отделах желудка или его дне. Полипы, как правило, небольших размеров, множественные, гиперпластические. Хотя они практически не перерождаются в аденокарциному, однако могут вызывать желудочно-кишечные кровотечения. Примерно от 40 до 90 % пациентов с семейным аденоматозным полипозом страдают аденоматозными полипами в дистальных отделах желудка или в двенадцатиперстной кишке, особенно в периампулярной области. У жителей США с диагностированным семейным аденоматозным полипозом риск малигнизации полипов не высок, тогда как таковой у жителей Японии имеет тенденцию к увеличению. У пациентов с семейным аденоматозным полипозом и наличием аденом в двенадцатиперстной кишке и в периампулярной области очень высок риск развития рака двенадцатиперстной кишки и особенно рака периампулярной области. У пациентов с синдромом Гарднера (Gardner) имеются преимущественно гиперпластические полипы в проксимальных отделах желудка. У пациентов с синдромом Пейтца-Егерса и ювенильным полипозом в желудке могут возникать гамартомные полипы. Хотя они способны вызывать желудочно-кишечные кровотечения, вероятность злокачественного их перерождения ничтожна.  22. Какова связь между карциноидными опухолями желудка и атрофическим гастритом? Карциноидные опухоли возникают, как правило, в теле и дне желудка. Чаще всего они исходят из подслизистого слоя его стенки, однако иногда своим внешним видом напоминают полипы. Хотя карциноидные опухоли могут быть обнаружены на фоне нормальной слизистой оболочки, в большинстве случаев они появляются у пациентов с атрофическим гастритом и ахлогидрией. В настоящее время считается, что карциноидные опухоли образуются вследствие высокой концентрации циркулирующего гастрина, который выделяется в результате нарушения иннервации энтерохрома-финных клеток в проксимальных отделах желудка. Хотя карциноидные опухоли найдены у крыс, которым в течение длительного периода вводили большие дозы омепра-зола, у людей, длительное время получающих терапию, подавляющую кислую секрецию желудка, ничего подобного не выявлено. Лечение карциноидных опухолей желудка, развившихся на фоне ахлогидрии и гипергастринемии, состоит в антрумэкто-мии, с тем чтобы удалить источник выработки гастрина. При наличии карциноидных опухолей, не обусловленных гипергастринемией, необходимо выполнять резекцию желудка с удалением крупных опухолей. В желудке локализуются приблизительно 2-3 % всех карциноидных опухолей человеческого организма. В свою очередь, карциноидные опухоли составляют только 0,3 % всех опухолей желудка. Карциноидные опухоли желудка не вызывают клинических симптомов, связанных с выработкой ва-зоактивных пептидов, и поэтому обнаруживают их чаще всего случайно. Лечение выбора карциноидных опухолей — полное их удаление. Многие, если не подавляющее большинство, из карциноидных опухолей могут быть удалены с помощью эндоскопической техники либо постепенным "скусыванием" кусочков опухоли специальными биопсийными щипцами, либо посредством специальной петли-ловушки. Если предполагается выполнить эндоскопическую резекцию карциноидных опухолей, необходимо провести эндоскопическое ультразвуковое сканирование стенки желудка, чтобы уточнить, из какого слоя его стенки исходит опухоль, а также степень и глубину ее инвазии. 23. При фиброгастродуоденоскопии, выполненной у мужчины-гомосексуалиста с синдромом приобретенного иммунодефицита (СПИД), предъявляющего жалобы на боли в животе, обнаружена серпигинозная, красновато-лиловая утолщенная складка в теле желудка. У пациента имелись подобные же образования на твердом нёбе во рту и на нижних конечностях. Что, по Вашему мнению, представляет собой это патологическое образование? Каков риск возникновения кровотечения при биопсии? Что может показать гистологическое исследование биопсийного материала? Обнаруженное при эндоскопии патологическое образование вероятнее всего является проявлением саркомы Капоши. При эндоскопии верхних отделов желудочно-кишечного тракта или фибросигмоидоскопии у 40 % пациентов со СПИД ом, у которых диагностирована саркома Капоши кожи и лимфатических узлов, выявляются поражения желудочно-кишечного тракта. Эндоскопические проявления саркомы Капоши имеют достаточно характерный вид. Риск кровотечения при выполнении биопсии невысок. Гистологическое подтверждение заболевания получают только у 23 % пациентов, т. к. патологические очаги локализуются в подслизистом слое. Поскольку сосудистые поражения при этом также расположены глубоко в подслизистом слое и их не всегда можно достать биопсийными щипцами, то биопсия при саркоме Капоши — безопасный метод, хотя и неспецифичный. Клинические симптомы при саркоме Капоши представлены болью, дисфагией и иногда желудочно-кишечным кровотечением и кишечной непроходимостью. 24. 60-летняя женщина предъявляет жалобы
на ночные боли в эпигастральной области и секреторную диарею. Уровень сывороточного
гастрина натощак составляет более 1 000 пг/мл. При фиброгастродуоденоскопии
обнаружены диффузное утолщение и гиперемия складок и эрозии слизистой оболочки
в антральном отделе желудка. Биопсия слизистой оболочки оказалась неинформативной.
Гипергастринемия возникает в силу нескольких возможных причин. Отсутствие в анамнезе операций на желудке позволяет исключить синдром оставшегося участка антрального отдела желудка. Прием блокаторов Н2-рецепторов гистамина или ингибиторов протонной помпы приводит к повышению уровня сывороточного гастрина. Атрофический гастрит типа А, связанный с пернициозной анемией, вызывает развитие гипергастринемии вследствие нарушения ингибирования процессов выработки гастрина. И наконец, у пациентки может быть гиперплазия клеток антрального отдела желудка, вырабатывающих гастрин, или гастринома, как проявление синдрома Золлингера-Эллисона. Эндоскопические проявления со стороны слизистой оболочки желудка в большей степени соответствуют двум последним заболеваниям. Если при исследовании уровня желудочной секреции будет обнаружена гиперпродукция соляной кислоты, это позволит отличить гипергастринемию при синдроме Золлингера-Эллисона от гипергастринемии, развившейся как реакция на ахлоргидрию. У пациентов с синдромом Золлингера-Эллисона нет реакции на введение экзогенного секретина, и уровень сывороточного гастрина при этом не снижается. Вот почему, когда Гипергастринемия сопровождается гиперсекрецией соляной кислоты (более 1 000 пг/мл), необходимо выполнять тест со стимуляцией секретином. 25. У 40-летнего мужчины с хроническим панкреатитом в анамнезе возникло желудочно-кишечное кровотечение, прекратившееся самостоятельно. При эндоскопии в пищеводе и двенадцатиперстной кишке не выявлено никаких изменений. На фотографии показаны находки, которые эндоскопист обнаружил в желудке. Каков, по Вашему мнению, наиболее вероятный диагноз? Какое необходимо проводить лечение? У пациента имеются изолированные варикозно расширенные вены желудка, возникшие в результате тромбоза селезеночной вены. Тромбоз селезеночной вены — потенциальное осложнение острого и хронического панкреатита, рака поджелудочной железы, лимфомы, травмы и гиперкоагуляционных состояний. Кровь по левой желудочной вене оттекает через селезеночную вену. При этом отток венозной крови от пищевода не нарушается. Вследствие того что эндоскопические методы лечения в большинстве случаев не предотвращают развития кровотечений из варикозно расширенных вен желудка, при тромбозе селезеночной вены необходимо выполнять спленэктомию. Варикозно расширенные вены желудка локализуются в подслизис-том слое стенки желудка или в более глубоких ее слоях, тогда как варикозно расширенные вены пищевода расположены поверхностно, в lamina propria слизистой оболочки пищевода. Кровотечения из варикозно расширенных вен желудка составляют 10-20 % от всех острых кровотечений из варикозно расширенных вен желудочно-кишечного тракта. Острые кровотечения можно остановить при помощи эндоскопической техники, однако, как правило, при этом возникают повторные кровотечения и летальность достигает 55 %. Когда причиной кровотечения становится портальная гипертензия, эффективным способом лечения является трансярем-ное внутрипеченочное шунтирование или оперативное лечение с наложением пор-токавальных анастомозов. Первые опыты европейских и канадских хирургов, касающиеся внутрисосудистого введения цианоакрилата, принесли довольно хорошие результаты, однако этот препарат в настоящее время в США не применяется. Когда кровотечение слабое, варикозно расширенные вены желудка достаточно сложно обнаружить среди выступающих складок слизистой оболочки. При эндоскопическом ультразвуковом сканировании варикозно расширенные вены желудка выявляются в виде гипоэхогенных извитых расширенных кровеносных сосудов в подсли-зистом слое стенки желудка.  26. 65-летнюю женщину обследуют по поводу железодефицитной анемии и наличия в кале скрытой крови. При колоноскопии и рентгеноскопии желудка никакой патологии не выявлено. На фотографии показаны находки, обнаруженные в желудке при фиброгастроскопии. Необходимо на основании этих находок поставить диагноз и назначить соответствующее лечение. Такой эндоскопический вид слизистой оболочки с высокими извилистыми утолщенными складками, как спицы колеса отходящими в радиальном направлении от пи-лорического жома, покрытыми легко ранимыми патологически измененными сосудами, характерен для состояния, которое носит название "арбузный желудок". Диагноз устанавливается на основании данных эндоскопии. Заболевание также носит название сосудистой эктазии антрального отдела желудка. Оно является достаточно редкой причиной хронических скрытых желудочно-кишечных кровотечений. Частота возникновения данного заболевания пока не известна. Сосудистая эктазия антрального отдела желудка встречается преимущественно у женщин и нередко связана с аутоиммунными заболеваниями или заболеваниями соединительной ткани. Нередко возникает на фоне атрофического гастрита с гипергастринемией и пернициозной анемией. Патогенез сосудистой эктазии антрального отдела желудка к настоящему времени также неизвестен. При гистологическом исследовании обнаруживаются расширенные капилляры слизистой оболочки желудка с участками тромбозов, расширенные извитые венозные сосуды в подслизистом слое стенки желудка и фиброзная гиперплазия мышечных волокон. При хронической кровопотере весьма эффективна эндоскопическая диатермокоагуляция сосудов. При использовании Nd:YAG-лазера результативность лечения оказалась более высокой. Заболевание может рецидивировать, но повторные курсы эндоскопической терапии обычно оказывают хороший эффект.  27. Какой, по Вашему мнению, можно поставить диагноз при обнаружении в желудке изменений, показанных на фотографии?  На фотографии видна добавочная поджелудочная железа, которая также носит название аберрантной, или гетеротопической, поджелудочной железы. Она, как правило, локализуется в антральном отделе желудка; обычно в центре ее имеются своеобразные углубления. При эндоскопическом ультразвуковом сканировании можно обнаружить различные изменения, но чаще всего выявляется относительно гипоэхо-генное образование, исходящее из слизистой оболочки или подслизистого слоя, в некоторых случаях с протоковой структурой в центре. Добавочная поджелудочная железа редко проявляется какими-либо клиническими симптомами. |