ГАСТРОЭНТЕРОЛОГИЯ
1. Насколько точно пациент сам может определить локализацию дисфагии? Больные с орофарингеальной дисфагией точно указывают на ее локализацию в ротоглотке. Они предъявляют жалобы на скопление пищи во рту или невозможность ее проглотить, отмечая препятствие на уровне глотки. Кроме того, у таких пациентов наблюдается аспирация до, во время или после глотания. При наличии пищеводной дисфагии пациенты не совсем точно и далеко не всегда указывают место локализации препятствия, мешающего прохождению пищи. Так, только 60-70 % из них могут правильно определить уровень задержки пищи в пищеводе; остальные ошибочно считают, что место поражения расположено проксимальнее, чем на самом деле. В связи с этим достаточно сложно различать проксимальные и дистальные поражения пищевода, основываясь лишь на жалобах пациента. Поэтому для дифференциальной диагностики заболеваний ротоглотки и пищевода симптомы орофарингеальной дисфагии, такие как нарушение жевания, слюнотечение, назофарингеальная регургитация, аспирация, а также кашель, возникающий после проглатывания пищи, или ощущение удушья имеют большое значение. 2. Перечислите симптомы орофарингеальной дисфагии. • Назофарингеальная регургитация.
3. Какие существуют различия между globus sensation (globus hystericus), возникающим при истерии, и дисфагией? Globus sensation — это ощущение спазма, или комка, в горле. Данное состояние часто путают с дисфагией, которая характеризуется затруднением глотания. Globus sensation не связано с глотанием, оно сохраняется постоянно, но при глотании может несколько усиливаться, тогда как дисфагия отмечается пациентом только в момент глотания. 4. Перечислите причины globus sensation по мере убывания частоты их встречаемости. • Желудочно-пищеводный рефлюкс.
5. Каковы причины развития орофарингеальной дисфагии? В широком смысле орофарингеальная дисфагия является результатом нарушения процесса проталкивания комка пищи (так называемая пропульсивная дисфагия) или нарушения анатомии как глотки, так и пищевода (так называемая структурная, или анатомическая, дисфагия) (см. таблицу). Нарушение проталкивания пищевого комка развивается вследствие дисфункции контрольных механизмов центральной нервной системы, регулирующих работу гладких мышц, или поражения периферических нервов. Анатомические нарушения могут быть результатом роста опухоли, последствиями хирургического вмешательства, травмы, химического ожога или являются врожденными. В некоторых случаях при наличии дисфагии отсутствуют какие-либо рентгенологические признаки поражения глотки или пищевода; двигательные нарушения при этом регистрируются более чувствительными методами, такими как электромиография (ЭМГ) или регистрация стимуляции периферических нервов. Однако, даже если результаты всех этих исследований находятся в пределах нормы, нарушение глотания может быть первым проявлением органического заболевания. Причины развития орофарингеальной дисфагии
6. Имеется ли связь между развитием дисфагии у взрослых и перенесенным ими в детстве полиомиелитом? Да, имеется, даже в тех случаях, когда бульбарные отделы мозга изначально не были поражены. Постполиомиелитный синдром можно определить как дисфункцию двигательных нейронов продолговатого мозга, развивающуюся вследствие первичной или продолжающейся нестабильности ранее поврежденных двигательных нейронов. В типичных случаях Постполиомиелитный синдром включает в себя такие симптомы поражения костно-мышечной системы, как слабость и атрофия пораженных мышц. Симптомы заболевания развиваются у больных спустя 25-35 лет после перенесенного полиомиелита и могут затрагивать даже те двигательные нейроны (лимбических бульбарных отделов), которые не были изначально вовлечены в патологический процесс. При остром инфекционном заболевании нейроны продолговатого мозга повреждаются не более чем в 15 % случаев. Однако недавно проведенные исследования показали, что при постполиомиелитном синдроме у всех пациентов имеются бульбарные нарушения, хотя дисфагия встречается достаточно редко. Нарушение глотания наиболее резко выражено при первичном поражении продолговатого мозга. 7. Сколько времени требуется для восстановления функции глотания при возникновении дисфагии у больных с инсультами? У 25-50 % больных с инсультами возникают явления орофарингеальной дисфагии. В связи с этим важно знать, что нарушения глотания, связанные с развитием инсульта, спонтанно происходят в течение первых двух недель. Поэтому таким пациентам рекомендуется проводить только действительно необходимые диагностические процедуры. Если же симптомы дисфагии сохраняются по истечении указанного срока, следует принять все меры для выяснения ее причин. 8. Поражение ствола мозга при инсульте гораздо чаще приводит к развитию орофарингеальной дисфагии, чем поражение полушарий. С чем это связано? Центр регуляции глотания расположен с двух сторон в ретикулярной форнации ствола мозга ниже ядер солитарного тракта. Идущие от центра глотания эфферентные волок на напрямую или через промежуточные нейроны, локализованные в двойном ядре, соединяются с двигательными нейронами, иннервирующими глотательную мускулатуру. В связи с этим инсульты в области продолговатого мозга наиболее часто являются причиной тяжелых нарушений глотания; при этом глотательный "ответ" может полностью отсутствовать или же затруднена начальная фаза глотания. 9. Как необходимо обследовать пациентов с дисфагией, усиливающейся к концу дня и при приеме твердой пищи, гнусавостью голоса и птозом? Перечисленные симптомы являются классическими для тяжелой псевдопаралитической миастении (ту asthenia gravis). My asthenia gravis представляет собой аутоиммунное заболевание, характеризующееся прогрессирующей деструкцией ацетилхолиновых рецепторов в нейромышечных синапсах. Наиболее характерными признаками заболевания является слабость некоторых произвольных (поперечно-полосатых) мышц, особенно иннервируемых нейронами двигательных ядер ствола мозга. При прогрессировании заболевания в патологический процесс почти всегда вовлекаются черепно-мозговые нервы; особенно часто поражаются глазодвигательные мышцы, что приводит к появлению птоза и диплопии. Менее часто патологический процесс затрагивает мимические, жевательные и глотательные мышцы; явления дисфагии наблюдаются более чем у трети пациентов. Заболевание характеризуется прогрессирующей слабостью мышц с рецидивирующими мышечными контрактурами. Пациентам с подозрением на ту asthenia gravis необходимо выполнить исследование уровня антихолинэстеразных антител. Однако чувствительность данного метода при диагностике тяжелой псевдопаралитической миастении составляет не более 90 %. При подозрении на ту asthenia gravis оправдана попытка лечения больного ингибиторами ацетилхолинэстеразы, такими как хлорид эдрофония (Tensilon) или бромид пиридостигмина (Mestinon). Данное лечение следует проводить даже при отсутствии в крови антихолинэстеразных антител. 10. Является ли рентгеноконтрастное исследование с бариевой взвесью адекватным методом диагностики орофарингеальной дисфагии? Объясните почему? Наиболее адекватными методами выявления орофарингеальной дисфагии являются рентгенокинематография или видеорентгеноскопия акта глотания. Пациент при этом должен находиться в вертикальном положении. Поскольку акт глотания на уровне глотки продолжается доли секунды, для детальной визуализации мышечных сокращений необходимо, чтобы частота смены кадров составляла 15-30/с. Кроме того, когда запись сделана с такой частотой, ее можно просмотреть в более медленном режиме и внимательно изучить все имеющиеся изменения. Данное исследование не является аналогом рентгеноскопии с бариевой взвесью, которая позволяет оценить в основном только состояние пищевода, проводится в положении лежа и фиксирует лишь несколько моментов прохождения бариевой взвеси по ротоглотке. 11. Почему одновременное вовлечение в патологический процесс ротоглотки и пищевода является не характерным для любого заболевания неинфекционного генеза? Ротоглотка и пищевод в значительной
степени различаются по мускулатуре, иннервации и нервной регуляции.
Так как большинство заболеваний являются специфичными для определенных типов мышц и нервов, кажется маловероятным, чтобы поражение столь различных систем имело под собой одинаковую этиологическую основу. 12. Перечислите показания к крикофарингеальной миотомии и ее осложнения. Показания:
13. Каковы причины дисфагии у больных со злокачественными опухолями головы и шеи, перенесших хирургическое вмешательство или другое лечение (рентгенотерапию или химиотерапию)? • Радиационный миозит и/или
фиброз.
14. Продукты какой консистенции при наличии орофарингеальной дисфагии вызывают наибольшие затруднения при глотании? Почему? Жидкой. Акт глотания состоит из нескольких фаз. Первая — подготовительная фаза — включает в себя пережевывание, измельчение пищи, формирование пищевого комка и расположение его на языке. Во время ротовой фазы пищевой комок поступает из ротовой полости в глотку; отверстие трахеи в этот момент закрыто надгортанником. Из глотки пищевой комок перемещается в пищевод. Жидкость невозможно жевать, измельчать и удерживать в ротовой полости. По той же причине сложно контролировать ее переход из ротовой полости в глотку. В связи с этим пациентам с орофарингеальной дисфагией рекомендуется употреблять в пищу более вязкие продукты. 15. Каким пациентам и
с каким видом дисфункции глотания рекомендуется проведение консервативного
лечения?
16. Желудочно-пищеводный рефлюкс может приводить к развитию дисфагии. Перечислите причины ее возникновения по мере убывания частоты их встречаемости. • Воспаление (у 30 % больных
с эзофагитом встречается дисфагия).
17. Почему термин "крикофарингеальная ахалазия" является неверным? Каково ее отличие от ахалазии кардии? Верхний пищеводный сфинктер
(ВПС) образован поперечно-полосатыми мышцами, степень сокращения которых
зависит от состояния тонического возбуждения. При нарушении крикофарингеальной
иннервации верхний пищеводный сфинктер находися в расслабленном состоянии
и не способен сокращаться. Напротив, ахалазия нижнего пищеводного сфинктера
(НПС) связана с утратой тормозных нейронов нервного сплетения мышечной
стенки пищевода; таким образом, отсутствует тормозной механизм миогенного
сокращения.
18. Как наследуется окулофарингеальная дистрофия? Каковы ее клинические проявления? • Это заболевание связано
с полом и наследуется по аутосомально-доминантному типу.
19. Перечислите наиболее характерные
симптомы и причины развития ксеростомии.
20. Перечислите возможные внепищеводные проявления желудочно-пищеводного рефлюкса. • Астма.
21. Дайте определение дивертикула Ценкера. Дивертикулы могут возникать в любом отделе гортанной части глотки (гипофаринк-се). Когда гипофарингеальные дивертикулы локализуются на задней стенке глотки в потенциально "слабой" области, т. е. в месте пересечения поперечных фиброзных волокон крикофарингеальной и косой связок нижних глоточных констрикторов (так называемое разволокнение Киллиана [Killian]), они носят название дивертикулов Ценкера. 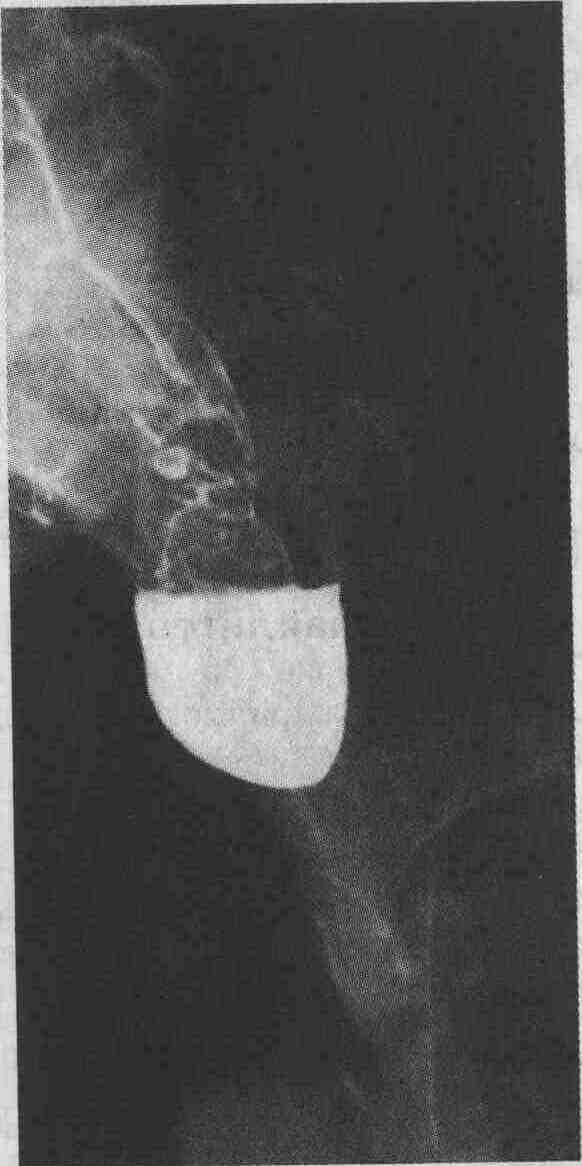
Рентгенограмма с изображением ценкеровского дивертикула. (Из: Ergun G. A., Kahrilas P. J. Oropharyngeal dysphagia in the elderly. Pract. Gastroenterology, 17: 9-16,1993, с разрешения авторов.) 22. Является ли образование дивертикула Ценкера результатом обструктивных или пропульсивных нарушений? Почему? Ранее считалось, что образование дивертикула Ценкера связано с чрезмерно высоким давлением в глотке вследствие нарушения релаксации верхнего пищеводного сфинктера при проталкивании пищевого комка. Известно, что причиной развития так называемой констриктивной миопатии крикофарингеальной области (несогласованной работы сфинктера) является нарушение открытия сфинктера, или крико-фарингеальный спазм (в большей степени, чем дискоординированная деятельность глотки и сфинктера). Вследствие увеличения резистентности крикофарингеальной области и давления пищевого комка над местом обструкции резко возрастает нагрузка на мышцы гортанной части глотки, что приводит к образованию грыж и дивертикулов. Таким образом, образование дивертикулов Ценкера в большей степени является результатом обструктивных, а не пропульсивных нарушений. 23. Каковы различия между
пищеводной и орофарингеальной дисфагией?
|