зао статус закрытие. |
Опубликовано в журнале:
«РУССКИЙ МЕДИЦИНСКИЙ ЖУРНАЛ» Неврология; ТОМ 18; № 6; 2010; стр. 1-7.Современный подход к диагностике и лечению хронической ишемии мозга
Д.м.н. С.П. Маркин
Воронежская государственная медицинская академия им. Н.Н. БурденкоВ последние годы в мире наблюдается постарение населения, прежде всего за счет снижения рождаемости. По образному выражению В. Коняхина, «молодые приходят и уходят, а старики остаются». Так, в 2000 г во всем мире в возрасте старше 65 лет было около 400 млн человек. Тем не менее ожидается, что к 2025 г эта возрастная группа увеличится до 800 млн.
Изменения со стороны нервной системы занимают ведущее место среди данного контингента людей. При этом наиболее часто встречаются поражения сосудов головного мозга, приводящие к его ишемии, т.е. развитию дисциркуляторной энцефалопатии (ДЭ).
ДЭ - синдром прогрессирующего многоочагового или диффузного поражения головного мозга, проявляющийся клиническими неврологическими, нейропсихологическими и/или психическими нарушениями, обусловленный хронической сосудистой мозговой недостаточностью и/или повторными эпизодами острых нарушений мозгового кровообращения.
В современной классификации МКБ-10 отсутствует термин «дисциркуляторная энцефалопатия». Вместо прежнего диагноза рекомендуется использовать следующие шифры заболеваний:
167.2 Церебральный атеросклероз
167.3 Прогрессирующая сосудистая лейкоэнцефалопатия
167.4 Гипертензивная энцефалопатия
167.8 Другие уточненные поражения сосудов мозга.Однако, термин «дисциркуляторная энцефалопатия» традиционно используется среди неврологов в нашей стране. ДЭ представляет собой гетерогенное состояние, которое может иметь различную этиологию. Наибольшее этиологическое значение в развитии ДЭ имеют:
- атеросклероз (атеросклеротическая ДЭ);
- артериальная гипертония (гипертоническая ДЭ);
- их сочетание (смешанная ДЭ).При атеросклеротической ДЭ преобладает поражение крупных магистральных и внутричерепных сосудов (стеноз). При этом в начальных стадиях заболевания выявляются стенозирующие изменения одного (реже двух) магистральных сосудов, в то время как в развитых стадиях процесса нередко оказываются измененными большинство (или все) магистральные артерии головы. Снижение кровотока возникает при гемодинамически значимом стенозе (сужение 70-75% площади просвета артерии) и далее нарастает пропорционально степени сужения. Вместе с этим важнейшую роль в механизмах компенсации мозгового кровообращения играет состояние внутричерепных сосудов (развитие сети коллатерального кровообращения).
При гипертонической ДЭ основные патологические процессы наблюдаются в более мелких ветвях сосудистой системы головного мозга (перфорирующих артериях) в виде липогиалиноза и фибриноидного некроза.
Основные патогенетические механизмы развития ДЭ:
- хроническая ишемия;
- «незавершенный инсульт»;
- завершенный инсульт [2].Основные морфологические изменения при ДЭ:
- очаговые изменения головного мозга (постишемические кисты вследствие перенесенного лакунарного инсульта);
- диффузные изменения белого вещества (лейкоареоз);
- церебральная атрофия (коры больших полушарий и гиппокампа) [1].Поражение мелких церебральных артерий (40-80 мкм в диаметре) - одна из главных причин лакунарного инсульта (до 15 мм в диаметре). В зависимости от локализации и размеров лакунарные инфаркты могут проявляться характерными неврологическими синдромами или протекать бессимптомно (в функционально «немых» зонах - скорлупа, белое вещество полушарий головного мозга). При множественном характере глубинных лакун формируется лакунарное состояние (рис. 1)

Рис. 1. Множественные лакунарные очаги в бассейне правой средней мозговой артерии, по данным МРТ головного мозгаЛейкоареоз визуализируется в виде двусторонних очаговых или диффузных областей пониженной плотности в белом веществе при компьютерной томографии и Т1-взвешенных изображениях на магнитно-резонансной томографии, или в виде областей повышенной плотности на Т2-взвешенных изображениях при магнитно-резонансной томографии [Pantoni L. et al., 1997] (рис. 2).
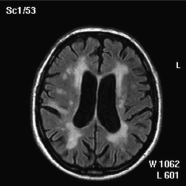
Рис. 2. Выраженный лейкоареозРаспространенное поражение мелких артерий вызывает несколько основных типов изменений:
- диффузное двустороннее поражение белого вещества (лейкоэнцефалопатия) - лейкоэнцефалопатический (бинсвангеровский) вариант ДЭ;
- множественные лакунарные инфаркты - лакунарный вариант ДЭ.В клинической картине ДЭ выделяют ряд основных синдромов:
- вестибулярно-атактический (головокружение, пошатывание, неустойчивость при ходьбе);
- пирамидный (оживление сухожильных рефлексов с расширением рефлексогенных зон, анизорефлексия, иногда клонусы стоп);
- амиостатический (дрожание головы, пальцев рук, гипомимия, мышечная ригидность, замедленность движений);
- псевдобульбарный (нечеткость речи, «насильственный» смех и плач, поперхивание при глотании);
- психопатологический (депрессия, нарушение когнитивных функций).Головокружение - наиболее частая жалоба пациентов с ДЭ (встречается в 30% случаев). Головокружение у пожилых людей обусловлено следующими причинами и их сочетаниями:
- возрастными изменениями сенсорной системы;
- снижением компенсаторных возможностей центральных механизмов равновесия;
- сосудисто-мозговой недостаточностью с преимущественно поражением вертебрально-базилярной системы [Guidetti, 1991].При этом ведущую роль играет поражение вестибулярных ядер ствола или вестибуло-мозжечковых связей. Определенное значение имеет так называемый периферический компонент, обусловленный атеросклеротическим поражением сосудов внутреннего уха.
Двигательные нарушения в пожилом возрасте (до 40% случаев) обусловлены поражением лобных долей и их связей с подкорковыми образованиями.
Основные двигательные нарушения у пожилых:
- «лобное нарушение ходьбы» (лобная дисбазия);
- «лобное нарушение равновесия» (лобная астазия);
- «подкорковое нарушение равновесия» (субкортикальная астазия);
- нарушение инициации ходьбы;
- «осторожная» (или неуверенная) ходьба [3].Двигательные нарушения часто сопровождаются падениями. По данным ряда исследователей, падения хотя бы один раз в течение года отмечаются у 30% лиц в возрасте 65 лет и старше, при этом примерно в половине случаев это случается более одного раза в год. Вероятность падений усиливается при наличии нарушений когнитивных функций, депрессии, а также приеме пациентами антидепрессантов, транквилизаторов бензодиазепинового ряда, гипотензивных средств.
Распространенность депрессии среди больных с ДЭ (по данным исследования «Компас») составляет более 50% (при этом треть пациентов имеет выраженные депрессивные расстройства).
Особенности клинической картины депрессии у пожилых:
- преобладание соматических симптомов депрессии над психическими;
- выраженное нарушение витальных функций, особенно сна;
- маской психических симптомов депрессии могут выступать тревога, раздражительность, «ворчливость», которые окружающими часто рассматриваются как особенности пожилого возраста;
- когнитивные симптомы депрессии часто оцениваются в рамках старческой забывчивости;
- значительные колебания симптоматики;
- неполное соответствие критериям депрессивного эпизода (отдельные симптомы депрессии);
- тесная связь между обострениями соматического заболевания и депрессии;
- наличие общих симптомов депрессии и соматического заболевания.Согласно данным ряда эпидемиологических исследований, от 25 до 48% людей старше 65 лет испытывают разнообразные нарушения сна. При этом наиболее часто нарушения сна проявляются в виде инсомнии: пресомнические расстройства - 70%, интрасомнические расстройства - 60,3% и постсомнические расстройства - 32,1% случаев.
Основные проявления нарушений сна у пожилых:
- упорные жалобы на бессонницу;
- постоянные трудности засыпания;
- поверхностный и прерывистый сон;
- наличие ярких, множественных сновидений, нередко тягостного содержания;
- ранние пробуждения;
- ощущение тревожного беспокойства при пробуждениях;
- затруднение или невозможность уснуть вновь;
- отсутствие ощущение отдыха от сна.Когнитивные нарушения при депрессии обусловлены перераспределением внимания, пониженной самооценкой и медиаторными нарушениями. Для расстройства когнитивных функций при депрессии характерно:
- острое/подострое начало заболевания;
- быстрое прогрессирование симптомов;
- указания на предшествующую психическую патологию;
- настойчивые жалобы на снижение интеллектуальных способностей;
- отсутствие усилия при выполнении тестов («не знаю»);
- вариабельность выполнения тестов;
- привлечение внимания улучшает выполнение тестов;
- память на недавние и отдаленные события страдает в одинаковой степени.Однако при депрессии субъективная оценка когнитивных способностей и степень социальной дезадаптации, как правило, не соответствуют объективным данным тестирования когнитивных функций. Уменьшение выраженности эмоциональных нарушений приводит к регрессу связанных с депрессией когнитивных расстройств. Тем не менее в результате многочисленных исследований области гиппокампа у больных с большим депрессивным расстройством накоплены доказательные данные о том, что при депрессии происходит его атрофия. Недавно появились даже сообщения об атрофии гиппокампа после первого депрессивного эпизода [Ж.П. Олье, Франция, 2007]. Кроме того, по мнению чикагских специалистов из Rush Alzheimers Disease Centre, затянувшаяся депрессия может стать причиной развития болезни Альцгеймера. Так, с каждым новым признаком депрессии вероятность развития болезни Альцгеймера увеличивается на 20%.
Умеренные когнитивные расстройства (УКР) при ДЭ (по данным исследования «Прометей») встречается в 56% случаев. О связи выявляющегося у больного умеренных когнитивных расстройств с ДЭ могут свидетельствовать:
- преобладание регуляторных когнитивных нарушений, связанных с дисфункцией лобных долей (нарушение планирования, организации и контроля деятельности, снижение речевой активности, умеренное вторичное ослабление памяти при относительно сохранном узнавании);
- сочетание когнитивных нарушений с аффективными нарушениями (апатией, депрессией, раздражительностью), а также очаговыми неврологическими симптомами, в том числе свидетельствующими о страдании глубинных отделов мозга (дизартрия, нарушения ходьбы и постуральной устойчивости, экстрапирамидные знаки, нейрогенные нарушения мочеиспускания).В таблице 1 представлена сравнительная характеристика УКР «альцгеймеровского типа» и ДЭ с УКР [4].
Таблица 1. Отличительные характеристики УКР альцгеймеровского типа и ДЭ с УКР
Признаки УКР альцгеймеровского типа ДЭ с УКР Сосудистые факторы риска (артериальная гипертензия, сахарный диабет, ожирение и т.д.) ± ++ Признаки цереброваскулярного заболевания (ТИА или инсульт в анамнезе, стеноз сонных артерий и т.д.) ± ++ Течение Прогредиентное (возможны периоды плато) Вариабельное Нейропсихологическое исследование Преобладают нарушения памяти (дисфункция гиппокампа) Преобладают нарушения внимания и регуляторных функций (лобная дисфункция) Аффективные нарушения ± + Двигательные нарушения (нарушения ходьбы, псевдобульбарный синдром, экстрапирамидные или пирамидные знаки) ± ++ Нейрогенные нарушения мочеиспускания - + Данные МРТ
атрофия гиппокампа
множественные очаги/лейкоареоз+
±±
++УКР у пациентов с диффузным поражением белого вещества появляются тогда, когда их объем превысит 10% объема белого вещества полушарий. Однако в течение 5 лет 70-80% пациентов с умеренными когнитивными расстройствами «переходят» в группу больных с деменцией. При этом наличие «немых» инфарктов, особенно множественных, ассоциируется с общим ухудшением когнитивной деятельности и более чем в 2 раза увеличивает риск развития деменции в последующие несколько лет.
ДЭ является ведущей причиной развития сосудистой деменции. Так, в структуре сосудистой деменции 67% составляет деменция вследствие заболевания мелких сосудов (субкортикальная деменция, лакунарный статус, сенильная деменция бинсвангеровского типа). При таком варианте деменции когнитивные нарушения могут непрерывно прогрессировать с эпизодами резкого ухудшения вследствие инсультов. На этапе деменции пациенты частично или полностью зависимы от окружающих. Наиболее наглядно снижение качества жизни пациентов с деменцией можно проследить, анализируя работы известных художников, страдавших деменцией. На рисунке 3 представлены ранние работы американского художника Вильяма де Кунинга (1904-1997), который был мастером абстрактного искусства. В 80-х годах ему ставят диагноз «деменция», что нашло отражение в работах под общим названием «Без названия». На рисунке 4 представлены картины, написанные художником на стадии деменции.

Рис. 3. Ранние работы де Кунинга («Женщины»)
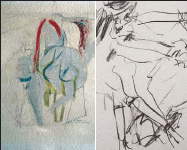
Рис. 4. Последние работы де Кунинга («Без названия»)Основные клинические проявления сосудистой деменции (по Т. Erkinjuntti (1997) с измен.)
Течение заболевания:
- относительно внезапное начало (дни, недели) когнитивных нарушений;
- частое ступенеобразное прогрессирование (некоторое улучшение после эпизода ухудшения) и флюктуирующее течение (т.е. различия в состоянии больных в разные дни) когнитивных нарушений;
- в некоторых случаях (20-40%) более незаметное и прогрессирующее течение.Неврологические/психиатрические симптомы
- выявляемая в неврологическом статусе симптоматика указывает на очаговое поражение головного мозга на начальных стадиях заболевания (легкий двигательный дефект, нарушения координации и др.);
- бульбарная симптоматика (включая дизартрию и дисфагию);
- нарушения ходьбы (гемипаретическая и др.);
- неустойчивость и частые, ничем не спровоцированные падения;
- учащенное мочеиспускание и недержание мочи;
- замедление психомоторных функций, нарушение исполнительных функций;
- эмоциональная лабильность (насильственный плач и др.);
- сохранность личности и интуиции в легких и умеренно тяжелых случаях;
- аффективные нарушения (депрессия, тревожность, аффективная лабильность).Сопутствующие заболевания
Наличие в анамнезе сердечно-сосудистых заболеваний (не во всех случаях): артериальной гипертензии, ишемической болезни сердца.
В зависимости от выраженности основных симптомов выделяют 3 степени тяжести ДЭ:
1-я степень - наличие очаговой рассеянной неврологической симптоматики, которая недостаточна по своей выраженности для диагностики очерченного неврологического синдрома (выявляются легкие когнитивные нарушения нейродинамического характера);
2-я степень - наличие достаточно выраженного неврологического синдрома (клинически явные когнитивные нарушения, обычно умеренной степени);
3-я степень - сочетание нескольких неврологических и нейропсихологических синдромов, которые свидетельствуют о многоочаговом поражении головного мозга (когнитивные нарушения достигают степени деменции) [5].По мере прогрессирования ДЭ количество жалоб пациентов значительно уменьшается, что обусловлено снижением критики больных к своему состоянию. Сохраняются в основном жалобы на неустойчивость при ходьбе, шум и тяжесть в голове, нарушение сна. При этом возрастает выраженность социальной дезадаптации. На рисунке 5 представлен фрагмент записи жалоб больного Б., 59 лет, страдающего ДЭ 3 степени [6].
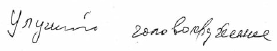
Рис. 5. Жалоба больного Б., 59 лет, с ДЭ 3 степениВыраженность социальной дезадаптации:
1-я стадия - пациент способен себя в обычных условиях обслуживать, сложности возникают лишь при повышенной нагрузке (эмоциональной или физической);
2-я стадия - требуется некоторая помощь в обычных условиях;
3-я стадия - из-за неврологического и/или когнитивного дефекта пациент неспособен осуществлять даже простые функции, требуется постоянная помощь.В настоящее время выделяют 3 варианта темпа прогрессирования ДЭ:
- быстрый темп - смена стадий быстрее чем за 2 года;
- средний темп - смена стадий в течение 2-5 лет;
- медленный темп - смена стадий более чем за 5 летКритерии диагностики ДЭ:
- объективно выявляемые нейропсихологические и/или неврологические симптомы;
- признаки цереброваскулярного заболевания, включающие факторы риска и/или инструментально подтвержденные признаки поражения мозговых сосудов (например, данные УЗИ) и/или вещества мозга (данные КТ/МРТ);
- наличие причинно-следственной связи между сосудистым поражением мозга и клинической картиной;
- отсутствие признаков других заболеваний, способных объяснить клиническую картину.О.С. Левиным (2006) разработаны диагностические критерии на основе данных КТ и МРТ различных стадий дисциркуляторной энцефалопатии (табл. 2).
Таблица 2. Нейровизуализационные изменения при ДЭ
Стадии типы изменений 1-я стадия 2-я стадия 3-я стадия Лейкоареоз тип Перивентрикулярный и/или пунктирный субкортикальный Пятнистый, частично сливающийся субкортикальный Сливающийся субкортикальный ширина Менее 10 мм Более 10 мм Более 20 мм Лакуны число 2-5 3-5 Более 5 Территориальные инфаркты число 0-1 2-3 Более 3 площадь Не более 1/8 полушарий Не более 1/4 полушарий не менее 1/4 полушарий (диаметр) (до 10 мм) (до 25 мм) (>25 мм) Атрофия головного мозга ± +/++ ++/+++ Принципы лечения ДЭ:
1) действие на сосудистые факторы (коррекция артериального давления, профилактика ОНМК);
2) восстановление мозгового кровотока, улучшение церебрального метаболизма;
3) улучшение и стабилизация когнитивных функций;
4) коррекция других клинических проявлений заболевания.Одним из наиболее перспективных подходов в терапии ДЭ является назначение комбинированных препаратов, обладающих полимодальным действием (антигипоксическое, метаболическое (ноотропное) и сосудорасширяющее). В последнее время для этих целей широко используется препарат Омарон , содержащий 400 мг пирацетама и 25 мг циннаризина.
Механизм действия пирацетама многообразен. Одной из теорий, объясняющей множество эффектов пирацетама, является мембранная. Согласно ей, эффекты пирацетама могут быть результатом восстановления текучести мембран (а она уменьшается с возрастом):
- специфическое взаимодействие с мембраной клетки;
- восстановление структуры мембран;
- восстановление жидкостных свойств мембран клеток;
- нормализация функции мембраной клеток.Принято выделять два основных направления действия пирацетама: нейрональное и сосудистое [Muller W.E., 1997]. Нейрональный эффект реализуется благодаря улучшению метаболических процессов вследствие оптимизации потребления кислорода и утилизации глюкозы. Доказано, что пирацетам взаимодействует с системой трансмиттеров, оказывая модулирующее действие. Совершенствование нейронального эффекта облегчает когнитивные процессы. В ряде исследований [Mindus P. et al., 1976; Israel L. et al., 1994] с двойным слепым контролем было установлено, что применение пирацетама значительно повышает высшие психические функции не только в условиях так называемого физиологического старения, но и у пациентов с психоорганическим синдромом при сенильной инволюции. Кроме этого, в последние годы появились работы [Tsolaki M., 2001; Muller W., 2006], подтверждающие эффективность пирацетама на ранней стадии болезни Альцгеймера.
Сосудистый эффект пирацетама проявляется за счет его влияния на микроциркуляцию и клетки крови: уменьшение агрегации тромбоцитов, увеличение деформируемости эритроцитов. Вследствие этого пирацетам проявляет антитромботическое действие и существенно улучшает реологические свойства крови, что, в свою очередь, является основой для нормализации нарушенного мозгового кровообращения.
Однако цереброваскулярная патология сопровождается не только метаболическими нарушениями, но и расстройствами мозговой гемодинамики, вследствие этого в неврологической практике широко используется еще одна группа препаратов - вазоактивные средства, в частности циннаризин. Циннаризин - селективный блокатор медленных кальциевых каналов, ингибирует поступление в клетки ионов кальция и уменьшает их содержание в депо плазмолеммы, снижает тонус гладкой мускулатуры артериол, уменьшает их реакцию на биогенные сосудосуживающие вещества, повышает эластичность мембран эритроцитов, их способность к деформации, снижает вязкость крови.
При комбинации пирацетама с циннаризином происходит потенцирование действия обоих препаратов. Так, время достижения максимальной концентрации циннаризина в плазме крови составляет 1-4 ч, в то время как пирацетама - 2-6 ч. Вследствие этого сосудистый эффект предшествует ноотропному, что способствует улучшению доставки пирацетама в зону ишемии мозга. Кроме того, применение омарона нейтрализует побочные эффекты каждого из компонентов: пирацетама (раздражительность, внутреннее напряжение, нарушения сна, повышенная возбудимость) и циннаризина (слабость, подавленность, сонливость). Омарон назначают по 1 таблетке 3 раза в день в течение 2-3 мес.
В многоцентровом (5 клинических центров Российской Федерации) открытом рандомизированном исследовании, включавшем 90 больных, перенесших инсульт (давностью от 1 месяца до 1 года), сравнивали эффективность и переносимость омарона (по 1 таблетке 3 раза в день) в сочетании с базовой терапией (гипотензивные препараты, дезагреганты и статины) при применении в течение 2 мес. по сравнению с базисной терапией [7].
Результаты исследования показали, что в группе терапии препаратом омарон уже через месяц лечения отмечено достоверное улучшение всех когнитивных функций. Улучшение было наиболее значительным через два месяца лечения. В контрольной же группе динамика была гораздо менее выраженной. Так, в качестве примера ниже представлены результаты выполнения тестов запоминания 5 слов и рисования часов (рис. 6, 7).

Рис. 6. Динамика показателей теста запоминания 5 слов

Рис. 7. Динамика показателей теста рисования часов (баллы)Кроме того, в группе лечения омароном отмечено достоверное уменьшение выраженности депрессивных и тревожных расстройств (рис. 8).
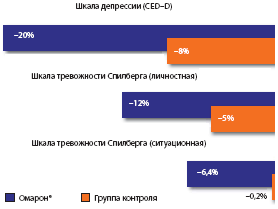
Рис. 8. Динамика показателей шкалы депрессии и тревогиВ ходе исследования установлены хорошая переносимость омарона, отсутствие побочных эффектов при его комбинации с другими лекарственными средствами, которые используются для профилактики повторного инсульта, а также отсутствие влияния омарона на показатели системной гемодинамики.
Литература
1. Дамулин И.В. Дисциркуляторная энцефалопатия: патогенез, клиника, лечение. Методические рекомендации - Москва - 2005 - 43 с.
2. Дамулин И.В. Актуальные аспекты нейрогериатрии в практике терапевта. Методические рекомендации для врачей общей практики - Москва - 2004 - 23 с.
3. Камчатнов П.Р. Хронические расстройства мозгового кровообращения - Москва - 2008 -39 с.
4. Левин О.С. Патогенетическая терапия когнитивных нарушений - Москва - 2008 - 12 с.
5. Левин О.С. Дисциркуляторная энцефалопатия: современные представления о механизмах развития и лечении - Москва - 2006 - 24 с.
6. Маркин С.П. Нарушение когнитивных функций во врачебной практике. Методическое пособие - Москва - 2007 - 42 с.
7. Парфенов В.А. с соавт. Открытое рандомизированное многоцентровое исследование эффективности и безопасности препарата омарон у пациентов, перенесших инсульт и имеющих умеренное когнитивное расстройство - Москва - 2008 - 15 с.
| Июнь 2010 г. |