Опубликовано в журнале:
«ВРАЧ»; Фармакология; 4; 2013; стр. 21-24.Расширение терапевтических возможностей при стабильной ИБС
А. Хадзегова, доктор медицинских наук, профессор МГМСУ им. А.И. Евдокимова
Наблюдение демонстрирует взаимосвязь между частотой сердечных сокращений и возникновением ишемии миокарда. Обсуждаются вопросы пульсурежающей терапии при стабильной стенокардии и преимущества комбинированной терапии β-адреноблокаторами и ингибитором If-каналов Кораксаном.
Ключевые слова: стабильная стенокардия, ишемия, Кораксан.Extension of therapeutic possibilities in stable coronary heart disease
Professor A. Khadzegova, MD A.I. Evdokimov Moscow State University of Medicine and Dentistry
This observation demonstrates an association between heart rate and the occurrence of myocardial ischemia. The paper discusses problems in heart rate-reducing therapy for stable angina pectoris and the advantages of combination therapy with β-adrenoblockers and the If-channel inhibitor Coraxan.
Key words: stable angina pectoris, ischemia, Coraxan.Пациентка С., 77лет, обратилась с жалобами на тяжесть за грудиной, возникающую ежедневно при быстрой ходьбе и проходящую самостоятельно в покое в течение 3—4 мин.
Данные анамнеза: с 1990 г. отмечается артериальная гипертензия; с апреля 2004 г. появились одышка, ощущение нехватки воздуха и тяжесть за грудиной при подъеме по лестнице; 20.01.05 перенесла Q-образующий инфаркт миокарда (Q-ИМ) в области задней стенки левого желудочка (ЛЖ).
Коронароангиография (14.04.05): тип кровоснабжения правый, выраженный кальциноз ствола левой коронарной артерии. Передняя межжелудочковая ветвь — стеноз в устье 75%, в средней трети — 90% с постстенотической аневризмой, далее — стеноз 60%. Диагональная ветвь — стеноз в устье 80%, огибающая ветвь — дистальный стеноз 80%, ветвь тупого края делится на 2 ветви, окклюзия дистальной ветви. Правая коронарная артерия — окклюзия в средней трети. Левая вентрикулография — акинез 5 сегментов ЛЖ, фракция выброса (ФВ) — 42%. Рекомендовано выполнение коронарного шунтирования в плановом порядке. Консультация кардиохирурга (19.05.05): с учетом крайне высокого риска интра- и периоперационных осложнений от проведения операции решено воздержаться. Рекомендовано консервативное лечение.
При осмотре: состояние удовлетворительное. Одышки нет. Больная правильного телосложения, индекс массы тела — 29 кг/м2. Кожные покровы обычной окраски, чистые, периферических отеков нет, конечности теплые.
В легких дыхание проводится во все отделы, жесткое, хрипов нет; частота дыхания (ЧД) — 19 в минуту. Перкуторно границы сердца увеличены влево. При аускультации выявляется систолический шум на верхушке сердца с иррадиацией в левую подмышечную область. На левой руке АД 128/74 мм рт. ст., частота сердечных сокращений (ЧСС) 82 в минуту, ритм правильный. Печень и селезенка не пальпируются. Стул регулярный, мочеиспускание безболезненное, дизурических расстройств нет.
Данные лабораторных и инструментальных методов исследования: уровень общего холестерина (ОХС) — 6,24 ммоль/л; холестерин липопротеидов низкой плотности (ХС ЛПНП) — 4,25 ммоль/л, высокой плотности (ХС ЛПВП) — 1,21 ммоль/л. Содержание триглицеридов — 1,72 ммоль/л, глюкозы — 5,3 ммоль/л, креатинина — 71 мкмоль/л, калия — 3,8 ммоль/л, натрия — 139 ммоль/л, уровень С-реактивного белка (СРБ) — 0,9 г/л, гемоглобина — 13,0 г/дл; СОЭ — 7 мм/ч; скорость клубочковой фильтрации — 69 мл/мин/1,73 м2.
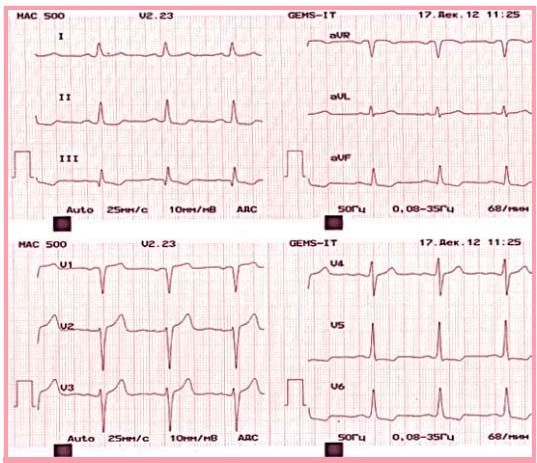
ЭКГ покоя (17.12.12; рис. 1): ритм синусовый, правильный, 79 в минуту. Слабое нарастание зубца R в отведениях с V1 по V3 Признаки гипертрофии ЛЖ. Депрессия сегмента ST в отведениях II, III, AVF, V4, V5, V6 за счет ишемических изменений нижней боковой стенки ЛЖ.
Рис. 1. Исходная ЭКГ покоя больной С. от 17.12.12

Таким образом, на ЭКГ больной С. при ЧСС 79 в минуту ишемия миокарда выявляется при отсутствии симптомов стенокардии, т.е. протекает бессимптомно. При мониторировании ЭКГ в 12 отведениях длительность ишемии составила >1 мин.
Эхокардиография (ЭхоКГ) покоя (23.11.12): аорта уплотнена, створки кальцинированы, расхождение створок аортального клапана в систолу 1,6 см (норма ≥1,5 см). Диаметр левого предсердия — 4,2 см (норма ≤3,8 см), конечный систолический объем левого предсердия — 99 мл (норма ≤52 мм). Толщина межжелудочковой перегородки 1,5 см (норма≤0,9 см), задней стенки — 1,5 см (норма ≤0,9 см). Полость ЛЖ не расширена, акинезия базального и среднего сегментов нижней стенки, ФВ — 59%. Правые отделы не увеличены, систолическая функция правого желудочка сохранена. По данным допплер-ЭхоКГ: недостаточность митрального клапана небольшой степени.
Заключение: нарушение локальной сократимости миокарда ЛЖ в области нижней стенки, межжелудочковой перегородки. Гипертрофия ЛЖ. Недостаточность митрального клапана небольшой степени. Умеренная дилатация полости левого предсердия. Дегенеративные изменения аорты, створок аортального клапана.
Итак, с учетом жалоб, анамнеза, данных осмотра и лабораторно-инструментального обследования был сформулирован следующий диагноз: ИБС, атеросклероз коронарных артерий. Стенокардия напряжения, ФК II. Постинфарктный кардиосклероз (20.01.05). Гипертоническая болезнь III стадии. Риск IV степени (очень высокий). Гипертрофия ЛЖ. Дислипидемия. Недостаточность митрального клапана небольшой степени. Недостаточность кровообращения 0 степени.
Больная регулярно принимает метопролола сукцинат (150 мг/сут), периндоприл (10 мг/сут), индапамид (1,5 мг/сут), симвастатин (20 мг/сут), ацетилсалициловую кислоту — АСК (150 мг/сут), изосорбида мононитрат (80 мг/сут).
Однако проводимая терапия не достигла основной цели — контроля частоты приступов стенокардии для предупреждения развития повторного ИМ и улучшения прогноза заболевания. Поэтому основной задачей фармакотерапии у данной пациентки был контроль ЧСС и уровня ХС ЛПНП.
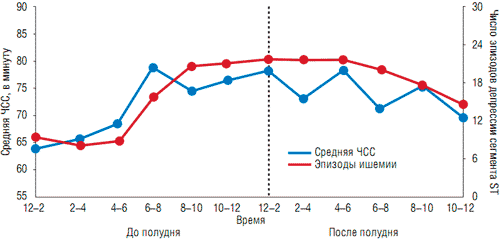
В последние годы значительно возрос интерес к снижению ЧСС как самостоятельной терапевтической стратегии ведения пациентов со стабильной стенокардией. Это связано с тем, что повышение ЧСС является значимым фактором риска развития ИМ, потребности в госпитализации, а также вносит существенный вклад в сердечно-сосудистую заболеваемость и смертность (рис. 2). Поэтому достижение целевых значений ЧСС является одной из главных составляющих успешного лечения стабильной стенокардии. Однако почти у 50% пациентов со стенокардией определяется ЧСС>70 в минуту (рис. 3), поэтому ситуация с больной С. достаточно распространенная и требует подбора рациональной пульсурежающей терапии. Более того, у пациентки С., 77 лет, особенностью течения ИБС было сочетание болевых и безболевых эпизодов ишемии миокарда, что выявлено на ЭКГ в покое (см. рис. 1). Известно, что эпизоды безболевой ишемии миокарда в основном обусловлены высокой ЧСС и значительно ухудшают прогноз у больных с установленным диагнозом ИБС (рис. 4).
Рис. 2. Высокая ЧСС - фактор риска сердечно-сосудистых осложнений при стабильной стенокардии (Fox K. et al. Lancet. - 2008; 327: 817-21). а - ЧСС≥70 в минуту; б - ЧСС<70 в минуту; ОР - отношение риска

Рис. 3. Изменение ЧСС в покое по данным исследования Euro Heart Survey (n=3674; исходно средняя ЧСС составила 73 в минуту). По оси ординат - число больных, %; по оси абсцисс - ЧСС в покое (в минуту) (Daly C. et al. Abstract presented at the ESC, 2008)
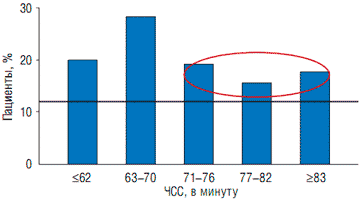
Рис. 4. Зависимость между высокой ЧСС в покое и частотой депрессии сегмента ST по данным 24-часового мониторирования ЭКГ (Stone P. Circulation. - 1990; 82: 1962-72)
Для урежения ЧСС и оценки выраженности ишемии миокарда больной С. на приеме под наблюдением был рекомендован однократный прием 10 мг Кораксана внутрь.
ЭКГ-контроль после приема внутрь 10 мг Кораксана. Ритм синусовый, правильный. ЧСС — 68 в минуту. В отведениях II, III, AVF, V4 сегмент ST — на изоэлектрической линии, в V5 и V6 сохраняется косонисходящая депрессия сегмента ST до 0,5 мм вследствие гипертрофии ЛЖ (рис. 5).
Рис. 5. ЭКГ той же больной после приема 10 мг Кораксана
Следовательно, после приема 10 мг Кораксана уже через 1 ч у пациентки С. отмечено урежение ЧСС на 11 ударов в минуту с устранением безболевой ишемии миокарда по данным ЭКГ, т.е. депрессия сегмента ST нивелировалась полностью. Следует отметить, что в отличие от β-адреноблокаторов, Кораксан, кроме урежения ЧСС, увеличивает продолжительность периода диастолического наполнения ЛЖ, что дополнительно улучшает перфузию миокарда по коронарным артериям и усиливает его антиишемическое и антиангинальное действие.
Пациентке были даны следующие рекомендации по лечению:
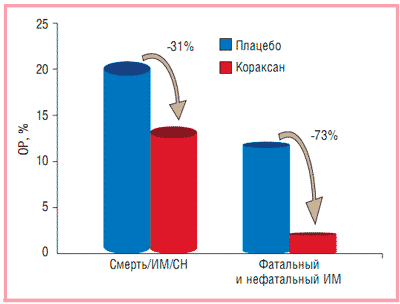
добавить к проводимой терапии Кораксан в дозе 5 мг 2 раза в сутки с последующим увеличением дозы до 7,5 мг 2 раза в сутки до достижения ЧСС<60 в минуту; увеличить дозу симвастатина до 40 мг/сут, титровать дозу до снижения уровня ХС ЛПНП <1,8 ммоль/л; продолжить прием метопролола, периндоприла, индапамида и АСК в прежней дозировке; нитраты принимать ситуационно за 30—45 мин до предполагаемой физической нагрузки; в дальнейшем при необходимости достижения более полного антиангинального эффекта рассмотреть возможность добавления к терапии Предуктала МВ в дозе 70 мг/сут. Назначение Кораксана было продиктовано результатами исследования BEAUTIFUL, которое впервые показало, что Кораксан, селективно урежающий синусовый ритм, позволяет существенно улучшить прогноз у пациентов с ИБС. У больных с ЧСС≥70 в минуту только Кораксан существенно снижает риск фатального и нефатального ИМ на 36% (p=0,001), а также потребность в реваскуляризации миокарда на 30% (p=0,016) всего за 2 года терапии (рис. 6). Выбор Кораксана в качестве антиангинального и антиишемического препарата продиктован еще и тем, что в отличие от β-адреноблокаторов и антагонистов кальция Кораксан не является препаратом гемодинамического действия. Дальнейшее увеличение дозы β-адреноблокатора и (или) добавление к лечению любого антагониста кальция в данном случае было бы нецелесообразным из-за риска развития гипотонии. Вместе с тем комбинация β-адреноблокатора с Кораксаном, обладающим абсолютно иным механизмом действия на ЧСС, будет способствовать дополнительному усилению антиангинальной и антиишемической терапии стабильной стенокардии.
Рис. 6. Улучшение прогноза у пациентов с ИБС при приеме Кораксана (данные исследования BEAUTIFUL)
Результаты терапии через 5 нед: уменьшение у больной С. количества приступов стенокардии до 1—2 раза в месяц, увеличение толерантности к физической нагрузке: она может пройти расстояние более 500 м без ограничений, тяжесть за грудиной возникает при более высоких нагрузках.
При осмотре одышки нет. На левой руке АД 120/78 мм рт. ст., ЧСС — 60 в минуту; пульс ритмичный, ЧД — 20 в минуту.
Результаты лабораторных и инструментальных методов исследования: содержание ОХС — 4,97 ммоль/л; ХС ЛПНП — 3,23 ммоль/л; ХС ЛПВП — 1,23 ммоль/л; триглицеридов — 1,13 ммоль/л, активность аспартат-аминотрансферазы — 18 ед/л, аланинаминотрансферазы — 11 ед/л, уровень креатинина — 68 мкмоль/л, калия — 3,9 ммоль/л, натрия — 137 ммоль/л, СРБ — 1,4 г/л.
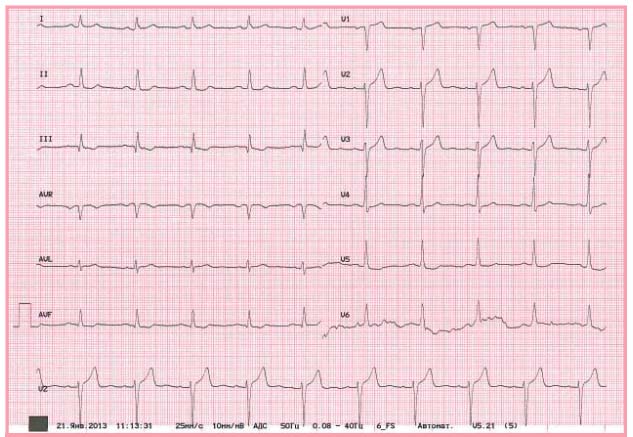
ЭКГ покоя от 21.01.13 (рис. 7): ритм синусовый, правильный, ЧСС 60 в минуту. В отведениях II, III, AVF, V4, V5 и V6 сегмент ST на изоэлектрической линии.
Рис. 7. ЭКГ той же больной от 21.01.13
Пациентка регулярно принимает симвастатин, метопролол, периндоприл, индапамид и АСК в прежних дозах, Кораксан — 7,5 мг 2 раза в сутки во время еды с 18.01.13. Рекомендовано продолжить прием Кораксана, увеличить дозу симвастатина до 60 мг/сут.
Таким образом, у больной С., 77 лет (с симптомами болевой и безболевой ишемии миокарда, ЧСС>70 в минуту) добавление к проводимой терапии Кораксана позволило и течение 5 нед снизить ЧСС и выраженность стенокардии, что способствовало повышению переносимости физической нагрузки. Таким образом, Кораксан оказал позитивное влияние на основные факторы, значимо ухудшающие прогноз заболевания.
| Февраль 2014 г. |