дать рекламу. |
Результаты исследования ДИНАСТИЯ
Шестакова М.В., Викулова O.K.
ДИабетон МВ: Наблюдательная программА среди пациентов c Сахарным диабеТом 2 типа в условИЯх рутинной практикиМосква, 2012
Материал предназначен для врачей
Значимость завершившейся в последние годы серии исследований по оценке интенсивного гликемического контроля у пациентов с сахарным диабетом 2 типа (СД 2), получившей название MEGA-Trial: ADVANCE (Action in Diabetes and Vascular Disease: PretarAx and DiamicroN Modified Release Controlled Evaluation) [1], ACCORD (Action to Control Cardiovascular Risk in Diabetes) [2] и VADT (Veterans Affairs Diabetes Trial) [3], трудно переоценить. Результаты сравнительного анализа этих масштабных международных проектов инициировали столь же глобальный пересмотр взглядов на стандарты лечения СД 2.
Приоритет аспектов безопасности сахароснижающих препаратов, индивидуализация целевых критериев гликемического контроля и дифференцированный подход к лечению становятся определяющими принципами терапии данного заболевания [4-6].
Тактика поэтапной интенсификации терапии, направленная на снижение риска гипогликемий, признана оптимальной стратегией лечения СД 2 по соотношению эффективность/безопасность. Однако всегда ли мы можем говорить о том, что оптимальные подходы к терапии, выработанные с позиций доказательной медицины, успешно реализуются в обычной практике диабетологов? И возможно ли достижение целевого гликемического контроля при низком риске гипогликемий в условиях, например, рутинного поликлинического наблюдения? В этом отношении крайне интересны результаты наблюдательных программ, которые позволяют оценить клинический потенциал сахароснижающих препаратов в повседневной клинической практике, при стандартном объеме обследования и экономических затрат на ведение пациента.
Одной из таких программ является исследование ДИНАСТИЯ (ДИабетон МВ: Наблюдательная программА среди пациентов с Сахарным диабеТом 2 типа в условИЯх рутинной практики) – открытая нерандомизированная наблюдательная программа по оценке эффективности и безопасности терапии Диабетоном МВ.
Основной целью программы было: оценить возможности достижения целевых параметров гликемии посредством поэтапного увеличения дозы Диабетона МВ у пациентов с неудовлетворительным контролем СД 2 на предшествующей терапии Диабетоном МВ в дозе 30-90 мг/сут (в монотерапии или в комбинации с максимально переносимой дозой метформина), а также безопасность данной терапии в условиях обычного поликлинического наблюдения.
Материалы и методы:
В исследование включались пациенты, уже получавшие Диабетон МВ в дозе 30-90 мг/сут в монотерапии или в комбинации с метформином.Критерии включения:
- Пациенты с СД 2 в возрасте старше 35 лет с любой длительностью СД.
- Неудовлетворительный контроль углеводного обмена – гликемия натощак (ГН) > 6,5 ммоль/л и/или постпрандиальная гликемия (ППГ) > 8,0 ммоль/л на предшествующей терапии, неизменной в течение не менее 4 недель до включения в исследование.
Дизайн исследования: многоцентровая открытая нерандомизированная наблюдательная программа. Следует подчеркнуть, что протокол данного проекта отражал его основную цель – изучение препарата в условиях реальной клинической практики, что определяло максимально простой дизайн и минимум обследования, которое не предусматривало выполнения каких-либо специальных процедур, выходящих за рамки рутинной практики. Регистрировались демографические (возраст, пол) и антропометрические данные (рост, масса тела, индекс массы тела (ИМТ)), длительность СД, показатели гемодинамики (АД, ЧСС). Программа не предусматривала включения в протокол методов оценки диабетических осложнений. Наличие осложнений (ретинопатии, нефропатии, нейропатии, макроангиопатии), а также сопутствующая патология и терапия фиксировались врачом на основании доступной в медицинских картах информации.
Период наблюдения составил 3 месяца и включал 5 визитов с интервалом 2 и 4 недели. На первом визите осуществлялось последовательное включение пациентов, уже получавших терапию Диабетоном МВ, на трех последующих – титрование дозы препарата в зависимости от показателей гликемии, на пятом визите – итоговая оценка эффективности терапии. В случае комбинации с метформином рекомендуемая (но не обязательная) доза препарата – 2000 мг/сут в течение всего периода наблюдения.
Титрация дозы Диабетона МВ проводилась, если достигнутый гликемический контроль признавался неудовлетворительным. В качестве параметров гликемического контроля оценивались ГН и ППГ, где ППГ – гликемия через 2 часа после завтрака или, при его отсутствии, первого основного приема пищи. Согласно протоколу, определение уровня гликированного гемоглобина (HbA1c) не являлось обязательным, однако данный показатель регистрировался, если выполнялся в рамках рутинного обследования пациентов вне связи с исследованием, в течение 1 месяца до включения и 2 недель до последнего визита. Таким образом, исходный и итоговый уровень HbA1c был доступен только у части (59%) участников исследования.
Критерии оценки эффективности терапии:
- Контроль ГН и ППГ в течение всего периода наблюдения.
- Количество пациентов, достигших целевого уровня ГН и ППГ.
- Динамика массы тела в течение всего периода наблюдения.
Оценка безопасности терапии:
Оценка безопасности проводилась посредством мониторирования и регистрации любых нежелательных явлений в течение всего периода исследования, в том числе частоты гипогликемий. Гипогликемия регистрировалась при уровне глюкозы крови (ГК) < 3,9 ммоль/л и/или развитии клинических симптомов, которые расценивались пациентом как типичные проявления гипогликемии, даже при отсутствии подтверждения данными измерения ГК. Легкая гипогликемия – эпизод без потери сознания, который купировался пациентом самостоятельно (прием пищи, глюкозы). Тяжелая гипогликемия – эпизод с потерей сознания или без, потребовавший для купирования помощи третьих лиц (инъекции глюкозы или глюкагона).
Клиническая характеристика пациентов:
В исследование было включено 2213 пациентов, средний возраст 61,5±9,5 лет. Клиническая характеристика пациентов при включении представлена в Табл. 1.
Табл. 1. Клиническая характеристика пациентов при включении (N=2213).
Параметры Среднее значение ± SD/% Возраст, лет 61,5 ± 9,5 Пол, мужчины/женщины (%) 30,8/69,0 Длительность СД, лет 5,0 ± 4,7 Гликемия натощак (ГН), ммоль/л 8,3 ± 1,6 Постпрандиальная гликемия (ППГ), ммоль/л 10,5 ± 2,1 НbA1с, % 8,2 ± 1,1 Вес, кг 85,6 ± 14,8 Индекс массы тела (ИМТ), кг/м2 31,5 ± 5,1 Систолическое АД (САД), мм рт. ст. 139,2 ± 14,8 Диастолическое АД (ДАД), мм рт. ст. 84,8 ± 8,6 Артериальная гипертония (АГ), % 77,41 Длительность АГ, лет 10,9 ± 7,4 Диабетическая нефропатия (ДН), % 9,08 Диабетическая ретинопатия (ДР), % 32,85 Диабетическая дистальная нейропатия (ДДН), % 57,12 Диабетическая автономная нейропатия (ДАН), % 4,25 Ишемическая болезнь сердца (ИБС), % 23,45 Инфаркт миокарда (ИМ) в анамнезе, % 5,56 Острое нарушение мозгового кровообращения (ОНМК) в анамнезе, % 2,62 Заболевания периферических артерий нижних конечностей (ЗПА), % 4,52 Гликемический контроль при включении. Показатели гликемии при включении в исследование были внесены в регистрационную карту не у всех пациентов: ГН – у 97,83% пациентов (n=2165), показатели ППГ после завтрака или первого приема пищи – у 91,41% пациентов (n=2023). Значения ГН находились в пределах от 4,5 до 22,5 ммоль/л, средний уровень составил 8,3±1,6 ммоль/л. Значения ППГ – в пределах от 4,9 до 28,0 ммоль/л, средний уровень – 10,5±2,1 ммоль/л. Следует отметить, что, согласно протоколу, показатели ГН и ППГ при включении должны были превышать 6,5 и 8,0 ммоль/л соответственно, однако у 6,33% (n=140) и 4,56% (n=101) пациентов, включенных в исследование, ГН и ППГ были ниже данного уровня.
Согласно протоколу, определение HbA1c не являлось обязательным. Данный показатель при включении был зафиксирован у 59,11% (n=1308) от общей когорты участников исследования, находился в пределах от 5,0 до 13,3%, средний уровень НbA1с составил – 8,2±1,1%. По исходному уровню HbA1c пациенты распределились следующим образом: > 8,0% – у 44,80% пациентов (n=586), 7,5-8,0% – у 24,62% (n=322), 7,0-7,5% – у 18,5% (n=242), 6,5-7,0% – у 7,8% (n=102) и < 6,5% – у 4,28% пациентов (n=56). В данном случае % указаны не от общего числа участников исследования, а от количества пациентов, у которых были зарегистрированы данные HbA1c.
Возраст. Анализ распределения по возрасту показал, что 55,18% пациентов относились к старшей возрастной группе: 60-69 лет – 34,07% (n=754), 70-79 лет – 18,44% (n=408), более 80 лет – 2,67% (n=59) пациентов. Количество пациентов в других возрастных группах составило: менее 40 лет – 0,95% (n=21), 40-49 лет – 9,85% (n=218), 50-59 лет – 32,22% (n=713), а у 1,85% (n=40) пациентов данные о возрасте в регистрационной карте отсутствовали.
Длительность СД. При средней длительности СД 5,0±4,7 лет большинство пациентов имели продолжительность заболевания от 1 года до 5 лет – 43,52% (n=963), до 1 года – 16,40% (n=363) пациентов, 5-10 лет – 25,4% (n=562), более 10 лет – 11,97% (n=265) и у 2,71% пациентов (n=60) не было данных по этому параметру.
ИМТ. По ИМТ пациенты распределились следующим образом: большинство пациентов исследуемой группы имели избыточную массу тела (25 < ИМТ < 30 кг/м2) – 33,12% (n=733) и ожирение I степени (30 < ИМТ < 35 кг/м2) – 36,15% (n=800), ожирение II и III степени – 16,22 (n=359) и 5,69% (n=126) пациентов соответственно. Показатели, соответствующие нормальной массе тела (ИМТ < 25 кг/м2), отмечались у 8,4% (n=186) пациентов, а у 0,41% (n=9) не было данных веса и ИМТ в картах.
Показатели гемодинамики. Артериальная гипертония (АГ) зафиксирована у 77,41% пациентов. Средний уровень систолического АД (САД) при включении составил 139,2±14,8 мм рт. ст., средний уровень диастолического АД (ДАД) – 84,8±8,6 мм рт. ст. Целевые показатели АД (САД < 130 и ДАД < 80 мм рт. ст.) регистрировались у 5,74% пациентов.
Осложнения. У значительной части пациентов отмечались микрососудистые осложнения: диабетическая ретинопатия (ДР) – у 32,85%, диабетическая нефропатия (ДН) – у 9,08%, из них микроальбуминурия (МАУ) – у 5,56%, протеинурия – у 2,12%, хроническая почечная недостаточность (ХПН) – у 0,23% пациентов. Таким образом, общее число пациентов с ДН превышает суммарное количество пациентов с МАУ, ПУ и ХПН. Как уже отмечалось ранее, как наличие, так и стадия осложнений фиксировались врачами по данным медицинских карт, где стадия ДН указывалась не всегда. Также в исследовании не предусматривалось определение уровня креатинина и расчет скорости клубочковой фильтрации (СКФ), что, соответственно, не давало возможности указать стадию хронической болезни почек (ХБП). Диабетическая макроангиопатия регистрировалась у 28,74% пациентов, в том числе: ишемическая болезнь сердца (ИБС) – у 23,45%, инфаркт миокарда (ИМ) и острое нарушение мозгового кровообращения (ОНМК) в анамнезе – у 5,56 и 2,62% пациентов соответственно, заболевания периферических артерий нижних конечностей (ЗПА) – у 4,52%, цереброваскулярная болезнь – у 0,81% пациентов. Диабетическая дистальная нейропатия (ДДН) и диабетическая автономная нейропатия (ДАН) регистрировались у 57,12 и 4,25% соответственно.
Сопутствующая терапия. Из сопутствующей терапии пациенты принимали препараты следующих групп: ингибиторы ангиотензин-превращающего фермента (иАПФ) – 46,63% пациентов, блокаторы рецепторов ангиотензина (БРА) – 8,86%, диуретики – 31,04%, бета-блокаторы – 20,24%, блокаторы кальциевых каналов (БКК) – 9,9%, моксонидин – 1,31%, нитраты – 2,26%, сердечные гликозиды – 0,54%, статины – 7,32%, фибраты – 0,54%, антиагреганты – 11,16%, антикоагулянты (варфарин) – 0,18%, L-тироксин – 4,43% пациентов.
Сахароснижающая терапия (ССТ) при включении в исследование
При включении в исследование 0,09% пациентов не принимали Диабетон МВ, 40,13% – принимали препарат в суточной дозе 30 мг, 44,42% – в дозе 60 мг, 14,32% – в дозе 90 мг, 0,18% – в дозе 120 мг и у 0,86% пациентов в картах не было данных о дозе терапии (Таблица 2). Согласно критериям включения все пациенты должны были исходно принимать Диабетон МВ в дозе 30-90 мг/сут в монотерапии или в комбинации с максимально переносимой дозой метформина. Таким образом, становится очевидным отклонение от протокола – 1,13% пациентов не соответствовали критериям включения (0,09% – не принимавшие препарат, 0,86% – с отсутствием данных о дозе терапии в картах и 0,18% пациентов – уже получавшие максимальную дозу Диабетона МВ (120 мг)). Метформин в различных дозах принимали 71,8% пациентов, из них 29,24% пациентов в суточной дозе от 250 до 1700 мг и только 42,57% пациентов – в рекомендованной по протоколу дозе не менее 2000 мг/сут. В качестве противопоказаний для назначения рекомендуемой дозы метформина врачи указывали самые разные причины, среди которых, наряду с патологией, сопряженной с высоким риском хронической гипоксии и другими объективными причинами: наличие ИБС, перенесенный ИМ, фибрилляция предсердий, хроническая сердечная недостаточность, перенесенное ОНМК, бронхиальная астма, хроническая обструктивная болезнь легких (ХОБЛ), хронический бронхит, пожилой возраст, злоупотребление алкоголем, нефропатия, хронический гепатит, гипотериоз, встречались и такие, как ИМТ меньше 25,0 кг/м2 и хронический гастродуоденит.
Таблица 2. Сахароснижающая терапия до включения в исследование.
Метформин Диабетон МВ Доза препарата n % Доза препарата n % Не принимали 624 28,20 Не принимали 2 0,09 250 мг 1 0,05 30 мг 888 40,13 500 мг 59 2,67 60 мг 983 44,42 850 мг 102 4,61 90 мг 317 14,32 1000 мг 257 11,61 120 мг 4 0,18 1275 мг 1 0,05 Нет данных 19 0,86 1500 мг 69 3,12 1700 мг 158 7,14 2000 мг 807 36,47 2500 мг 68 3,07 2550 мг 39 1,76 3000 мг 28 1,27 Всего 2213 100,00 Всего 2213 100,00 Сахароснижающая терапия в ходе исследования
Диабетон МВ:
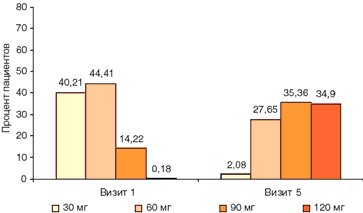
В течение 3 месяцев терапии прогрессивно увеличивались как суточная доза Диабетона МВ, так и количество пациентов, получавших препарат в более высокой дозе. Так, средняя суточная доза Диабетона МВ возросла с 52,2 мг на визите 1 до 77,7 мг – на 2-м визите, 85,6 мг – на 3-м визите, 89,5 мг – на 4-м визите и 90,9 мг – при окончании исследования. На итоговом визите через 3 месяца терапии Диабетон МВ в дозе 30 мг получали – 2,08% пациентов, в дозе 60 мг – 27,65% пациентов, в дозе 90 мг – 35,36%, в максимальной дозе 120 мг – 34,90% пациентов (Рис. 1).
Рис. 1. Доза Диабетона МВ на визите 1 (при включении) по сравнению с визитом 5 (через 3 месяца).
Метформин:
Предполагалось, что в ходе исследования принимаемая пациентами суточная доза метформина должна оставаться неизменной. Тем не менее, вопреки протоколу, отмечалось увеличение как количества пациентов, получавших метформин: с 71,8 при включении до 73,2% через 3 месяца терапии, так и средней суточной дозы метформина: с 1228±900 до 1257±896 мг/сут соответственно, однако данные изменения не достигали уровня статистической значимости.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
Оценка эффективности терапии:
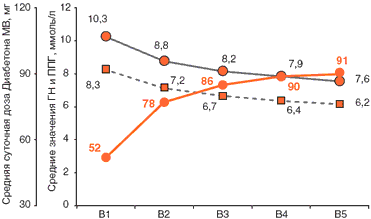
Контроль ГН. ГН в ходе исследования снижается с очень высокой степенью достоверности, при этом статистическая значимость изменений достигается уже после первых 2 недель терапии. Если при включении среднее значение ГН было 8,3±1,6 ммоль/л, то через 2 недели терапии – 7,2±1,2 ммоль/л, через 1 месяц – 6,7±1,1 ммоль/л, через 2 месяца – 6,4±1,0 ммоль/л, на итоговом визите через 3 месяца терапии – 6,2±0,9 ммоль/л.
Контроль ППГ. Статистически значимое снижение среднего уровня ППГ также отмечалось через 2 недели терапии. При включении среднее значение этого параметра составило 10,5±2,1 ммоль/л, через 2 недели – 8,8±1,5 ммоль/л, через 1 месяц – 8,2±1,3 ммоль/л, через 2 месяца – 7,9±1,2 ммоль/л, на итоговом визите через 3 месяца терапии – 7,6±1,0 ммоль/л. Динамика среднего уровня ГН и ППГ в течение 3 месяцев терапии представлена на Рис. 2.
Рис. 2. Динамика среднего уровня ГН и ППГ в течение 3 месяцев терапии.
Количество пациентов, достигших целевого уровня ГН и ППГ. В качестве целевых показателей ГН был принят уровень ГН < 6,5 ммоль/л, целевой уровень ППГ < 8,0 ммоль/л. Количество пациентов, достигших целевых показателей ГН, составило: 27,58% – через 2 недели терапии, 47,63% – через 1 месяц, 59,14% – через 2 месяца, 68,92% – через 3 месяца терапии (Рис. 3); целевого уровня ППГ: 25,53% – через 2 недели терапии, 46,18% – через 1 месяц, 59,50% – через 2 месяца и 71,54% пациентов – через 3 месяца терапии (Рис. 4). На данных графиках также представлена динамика количества пациентов, достигших нормогликемии – ГН < 6,0 ммоль/л и ППГ< 7,5 ммоль/л.
Рис. 3. Динамика количества пациентов (%*), достигших целевого уровня ГН в течение 3 месяцев терапии.
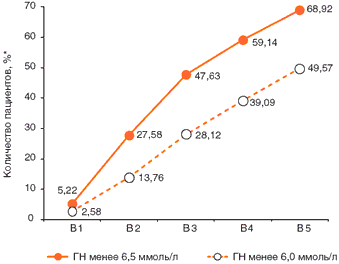
* - % указан от количества пациентов, у которых ГН измерялась на всех 5 визитах (n=1860)Рис. 4. Динамика количества пациентов (%*), достигших целевого уровня ППГ в течение 3 месяцев терапии.
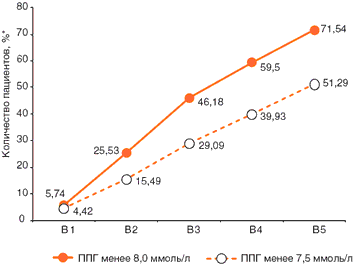
* - % указан от количества пациентов, у которых ППГ измерялась на всех 5 визитах (n=1743)HbA1c. Определение уровня HbA1c не было обязательным, тем не менее динамика этого показателя оценивалась среди тех пациентов, которым HbA1c измерялся дважды за период исследования – в течение 1 месяца до включения и 2 недель до итогового визита (n=1053). Средний уровень HbA1c снизился с 8,2±1,1 до 6,9±0,7%. Целевого уровня HbA1c < 7,0% достигли 54,42% пациентов, уровня HbA1c < 6,5% – 23,36% участников исследования.
Масса тела. В течение периода исследования отмечалось статистически значимое снижение массы тела: 84,6±14,4 по сравнению с 85,6±14,8 при включении, а также статистически значимое снижение уровня САД и ДАД. Полученные результаты по различным критериям эффективности суммированы в Табл. 3.
Таблица 3. Результаты исследования по различным критериям эффективности.
Параметры При включении Через 3 месяца терапии Изменения за время терапии Р* Гликемия натощак, ммоль/л 8,3±1,6 6,2±0,9 -2,1±1,5 P<0,000001 ППГ, ммоль/л 10,5±2,1 7,6±1,0 -2,7±2,3 P<0,000001 НbA1с, % 8,2±1,1 6,9±0,7 -1,3±1,0 P<0,000001 САД, мм рт. ст. 139,2±14,8 130,9±10,6 -8,4±12,2 P<0,000001 ДАД, мм рт. ст. 84,8±8,6 80,9±6,9 -3,9±8,5 P<0,000001 Масса тела, кг 85,6±14,8 84,6±14,4 -1,0±2,3 P<0,000001
*р – различия между уровнем при включении и через 3 месяца терапииВ 40,43% случаев врачи оценили эффективность терапии как отличную, в 37,12% случаев – как очень хорошую, в 21,04% – как хорошую. Неудовлетворительная эффективность терапии, по мнению врачей, отмечена всего в 1,07% случаев, а в 0,34% случаев – оценка терапии отсутствовала.
После завершения программы 97,95% пациентов выразили желание продолжить терапию Диабетоном МВ.
ОЦЕНКА БЕЗОПАСНОСТИ ТЕРАПИИ
Преждевременное выбывание из исследования. В программу было включено 2213 пациентов, из них 2166 пациентов (97,88%) завершили протокол полностью и 47 пациентов (2,14%) преждевременно выбыли из исследования. В большинстве случаев выбывание из исследования было связано с потерей контакта с пациентом или без указания конкретной причины, однако у нескольких пациентов причина выбывания была непосредственно связана с препаратом исследования: недостаточной эффективностью терапии – у 9 пациентов (0,41% участников) и «состоянием, не требующим приема препарата» – у 1 пациента (0,05%). В одном случае (0,05%) выбывание было связано с развитием нежелательного явления – необходимостью оперативного вмешательства по поводу сопутствующей патологии (Табл. 4).
Таблица 4. Причины преждевременного выбывания пациентов.
n % от числа выбывших % от числа включенных Заполнение карты прервано без объяснений 26 55,32 1,17 Потеря контакта с пациентом 9 19,15 0,41 Недостаточная эффективность терапии 9 19,15 0,41 Состояние не требует приема Диабетона МВ 1 2,13 0,05 Операция по поводу артроза коленного сустава 1 2,13 0,05 Потеря связи с пациентом и несоблюдение пациентом режима питания 1 2,13 0,05 Все преждевременно выбывшие 47 100,00 2,14 Сравнительный анализ показал, что преждевременно выбывшие участники статистически достоверно отличались от общей группы по следующим параметрам: более высокий уровень ППГ, большее % соотношение пациентов с ожирением II или III степени и пациентов старше 65 лет.
Гипогликемии:
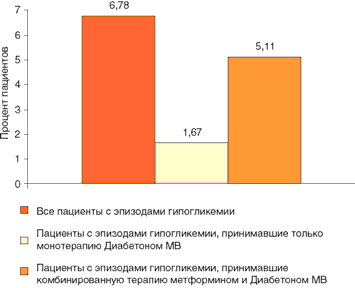
За период наблюдения развитие гипогликемии зафиксировано у 150 пациентов, что составило 6,78% участников исследования, из них 1,67% пациентов – находились на монотерапии Диабетоном МВ и 5,11% – на комбинированной терапии с метформином (Рис. 5). Согласно указанным ранее критериям, случаев тяжелой гипогликемии за весь период наблюдения зафиксировано не было. Все эпизоды трактовались как легкие: легкие бессимптомные эпизоды отмечены у 4,16% пациентов, легкие симптоматические – у 3,52% пациентов, легкие симптоматические ночные – у 0,32% пациентов. Исходы развития гипогликемий: у 25 пациентов (1,13%) – доза Диабетона МВ была уменьшена и у 123 пациентов (5,53%) – титрование дозы препарата продолжалось.
Рис. 5. Тип терапии у пациентов с эпизодами гипогликемии.
Другие нежелательные явления:
За весь период наблюдения другие нежелательные явления зарегистрированы у 8 пациентов (0,4%). Это – оперативное вмешательство по поводу артроза коленного сустава, гипертонический криз, очаговая пневмония, повышение АД, ОРВИ, «грипп, ангина, боль в эпигастрии», боль в правом подреберье, «головокружение, чувство голода, сердцебиение». Хотя ни одно из указанных явлений не расценивалось врачами как серьезное, необходимость оперативного вмешательства, которое послужило причиной выбывания пациента, все же следует отнести к разряду серьезных нежелательных реакций, не связанных с препаратом исследования.
Обсуждение результатов:
Результаты программы ДИНАСТИЯ показали, что терапия Диабетоном МВ обладает выраженным сахароснижающим эффектом и позволяет достигать целевых показателей гликемического контроля у большинства пациентов: ГН < 6,5 ммоль/л у 68,9% и ППГ < 8,0 ммоль/л у более чем 70% пациентов, при низкой частоте развития гипогликемий (6,78% пациентов) и нежелательных явлений (0,4% пациентов), связанных с недостаточной эффективностью терапии лишь у 0,41% участников исследования, а также при умеренном снижении массы тела (-1 кг за 3 месяца лечения) и уровня АД (САД -8,4 и ДАД -3,9 мм рт. ст. соответственно). В исследовании была использована тактика поэтапной интенсификации терапии посредством постепенного увеличения дозы Диабетона МВ под контролем гликемии: средняя суточная доза препарата возросла с 52,2 при включении до 90,9 мг на итоговом визите, через 3 месяца терапии 70% пациентов получали субмаксимальную (90 мг) и максимальную (120 мг) дозу Диабетона МВ.
К сожалению, в данном исследовании не удалось избежать недостатков, характерных для наблюдательных программ, когда при принятии решения о необходимости интенсификации лечения врачи руководствуются преимущественно собственным опытом и знаниями.
Так, предполагалось, что в случае комбинированной терапии принимаемая пациентами суточная доза метформина в ходе исследования должна оставаться неизменной. Однако, вопреки протоколу, отмечалось небольшое увеличение как количества пациентов, получавших метформин: с 71,8 при включении до 73,2% через 3 месяца терапии, так и средней суточной дозы метформина: с 1228±900 до 1257±896 мг/сут. Тем не менее маловероятно, что данные изменения могли существенно повлиять на сахароснижающую эффективность терапии, поскольку подавляющее большинство пациентов получали комбинированную терапию исходно, а различия в дозе метформина были минимальными и не достигали уровня статистической значимости.
Полученные данные о достоверном снижении массы тела в исследовании не столь велики в абсолютном выражении: -1 кг за 3 месяца терапии. Тем не менее для пациентов с СД 2 типа, большинство из которых уже имеют избыточную массу тела или ожирение, клинически важен сам факт отсутствия повышения веса вследствие сахароснижающей терапии. Следует признать, что интенсификация терапии посредством многих сахароснижающих препаратов (ССП), в том числе производных сульфонилмочевины (СМ), глитазонов, инсулина, ассоциируется с риском увеличения массы тела. Однако, вопреки традиционно сложившемуся мнению о повышении веса на терапии любыми препаратами СМ, многие исследования показали отсутствие значимой динамики массы тела в группах Диабетона МВ: +0,5 кг за 27 недель монотерапии [7], +0,36 кг за 2 года монотерапии или в комбинации с одним пероральным ССП [8], +0,1 кг в ADVANCE в течение 5 лет наблюдения [11]. Более того, в исследовании ADVANCE при анализе подгрупп интенсивного контроля оказалось, что повышение веса наблюдалось только у пациентов, получавших гликлазид в комбинации с глитазонами или инсулином, а у пациентов без данной терапии – вес снижался в среднем на 2 кг, как и в группе стандартного контроля [9].
Тем не менее положительную динамику веса в исследовании следует рассматривать, прежде всего, как результат дополнительного снижения инсулинорезистентности на фоне высокой частоты комбинированной терапии с метформином. Аналогичные результаты были получены и в наблюдательной программе DIAMOND по оценке эффективности Диабетона МВ в условиях рутинной клинической практики с похожим дизайном, где 70% пациентов получали препарат в комбинации с метформином и также отмечалось достоверное снижение веса -1,9 кг в течение 6 месяцев терапии [10]. Непрямые эффекты терапии по снижению массы тела и уровня АД у пациентов с СД 2 крайне благоприятны и в плане потенциального снижения сердечно-сосудистого риска. Одним из лимитирующих факторов данной программы стало отсутствие обязательного определения уровня HbA1c всем пациентам, хотя это и являлось в большей степени отражением условий реальной клинической практики, нежели недостатком протокола исследования. Этот показатель просто фиксировался врачами в том случае, если измерялся дважды за период исследования (до включения и перед окончанием) в рамках рутинного обследования вне связи с данной программой. Таким образом, сведения об исходном уровне HbA1c были доступны лишь у 59% включенных пациентов, из них у 4,28% (56 пациентов) его уровень был < 6,5%. Следует подчеркнуть, что хотя формально НbA1с не являлся критерием включения/исключения и ограничений по его исходному уровню не было, однако – интенсификация лечения целесообразна лишь у тех пациентов, которые не достигли целевого гликемического контроля на предшествующей терапии. Тем не менее у 2,53% участников исследования (56 из 2213) – уровень НbA1с при включении составлял < 6,5%, т. е. находился в пределах самых строгих критериев целевого диапазона. Исходные показатели гликемии у части пациентов: ГН у 6,33% и ППГ у 4,56% пациентов, также были ниже целевого уровня в 6,5 и 8,0 ммоль/л соответственно. Особенно хотелось бы подчеркнуть, что значительная часть участников исследования достигли не только целевого уровня гликемии, но и показателей, соответствующих нормогликемии: ГН < 6,0 ммоль/л – в 49%, ППГ < 7,5 ммоль/л – в 51% случаев, что закономерно определяло данных пациентов в группу повышенного риска развития гипогликемий. Кроме того, темпы интенсификации терапии в данном исследовании были достаточно высоки и, следует это признать, оказались значительно интенсивнее рекомендуемых стандартов ведения пациентов с СД 2 [4], что могло стать дополнительным фактором развития гипогликемий.
Тем не менее частота гипогликемий в исследовании была очень низкой, что еще раз апеллирует к высокому профилю безопасности Диабетона МВ.
Гипогликемии развились у 150 участников исследования (6,78%), из них 5,11% находились на комбинированной терапии с метформином и только 1,67% пациентов – на монотерапии Диабетоном МВ. Все случаи гипогликемий были легкими, не являлись причиной выбывания из исследования, поэтому у большинства пациентов (5,53%) титрование дозы продолжалось. Средняя суточная доза Диабетона МВ по окончании исследования составила 90,9 мг/сут, количество пациентов, получавших препарат в дозе 90 и 120 мг/сут, достигло 70%.
Полученные данные по безопасности Диабетона МВ, в том числе на терапии в суб- и максимальной дозах, согласуются с данными литературы. Низкая частота гипогликемий (у 2,28% пациентов) отмечалась в наблюдательной программе DIAMOND при значимом снижении уровня HbA1c на 1,6% за 6 месяцев терапии и достижении HbA1c < 7 и 6,5% у 65 и 31% пациентов соответственно, количество пациентов, получавших препарат в дозе 90 и 120 мг/сут, составило 52% [10]. В исследовании ADVANCE, где Диабетон МВ использовался в качестве базового препарата в группе интенсивной терапии и более 70% пациентов получали максимальную дозу 120 мг, также отмечался наименьший риск гипогликемий по сравнению с аналоговыми исследованиями по оценке интенсивного лечения СД 2. При этом большинство пациентов в группе интенсивной терапии достигли очень жестких критериев гликемического контроля HbA1c: ≤ 7% – 80%, 6,0-6,5% – 43,6% и ≤ 6,0% – 21,3% пациентов [9]. Исследование ADVANCE убедительно продемонстрировало, что тактика постепенного достижения целевого контроля гликемии посредством поэтапной интенсификации терапии является оптимальной по соотношению эффективность/безопасность.
Преимущества терапии Диабетоном МВ в отношении меньшего риска гипогликемий среди препаратов класса СМ подтверждаются во многих клинических исследованиях [7, 11, 12]. Так, в исследовании GUIDE (GlUcose control in tipe 2 diabetes: Diamicron MR vs. glimEpiride) [7] при равном эффекте на уровень HbA1c (HbA1c < 7% достигли 50% пациентов) терапия Диабетоном МВ ассоциировалась с 50% снижением риска развития гипогликемий по сравнению с глимепиридом. Особенно важно, что достоверные различия в частоте гипогликемий отмечались у пациентов, относящихся к группе высокого риска: с уровнем HbA1c ≤ 6,5% (2,1 против 17,5%) и снижением функции почек (3,2 против 12,6%). Низкая частота гипогликемий в группах риска – у пациентов с начальным и умеренным снижением функции почек и в возрасте старше 65 лет (4,8 эпизодов/100 пациентов-лет) – отмечалась и в другом исследовании при длительной терапии Диабетоном МВ в течение 2 лет (в монотерапии или комбинации с одним пероральным ССП), где 53% пациентов получали препарат в максимальной дозе 120 мг и 49% пациентов достигли HbA1c ≤ 7% [8].
Таким образом, Диабетон МВ доказал высокий профиль безопасности в сочетании с высокой сахароснижающей эффективностью и может позиционироваться в качестве препарата выбора среди класса производных СМ, особенно у пациентов с высоким риском развития гипогликемий, а также для достижения жестких целевых параметров контроля СД 2.
Заключение:
Программа ДИНАСТИЯ показала, что тактика поэтапной интенсификации терапии посредством постепенного увеличения дозы Диабетона МВ под контролем гликемии позволяет эффективно достигать целевых параметров контроля СД при низком риске гипогликемий и отсутствии повышения массы тела. Особенно ценно, что данные результаты были получены в наблюдательной программе, при стандартном объеме обследования и экономических затрат на ведение пациента. Исследование еще раз позволило продемонстрировать, что достижение целевого гликемического контроля в условиях, соответствующих рутинной практике диабетологов, является реальной и выполнимой задачей.
Список литературы:
1. Patel A., MacMahon S., Chalmers J., Neal B. et al. The ADVANCE Collaborative Group. Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes. N Engl J Med. 2008; 358: 2560-2572.
2. Gerstein H.C., Miller M.E., Byington R.P., Goff D.C. et al. The Action to Control Cardiovascular Risk in Diabetes Study Group: effects of intensive glucose lowering in type 2 diabetes. N Engl J Med. 2008; 358: 2545-2559.
3. Duckworth W., Abraira C., Mortiz T., Reda D. et al. VADT Investigators. Glucose control and vascular complications in veterans with type 2 diabetes. N Engl J Med. 2009; 360: 129-139.
4. Дедов И.И., Шестакова М.В., Аметов А.С., Анциферов М.Б., Галстян Г.Р., Майоров А.Ю., Мкртумян А.М., Петунина Н.А., Сухарева О.Ю. Консенсус совета экспертов Российской ассоциации эндокринологов по инициации и интенсификации сахароснижающей терапии сахарного диабета 2 типа. Сахарный диабет, 2011; 4 (53): 6-16.
5. Inzucchi S.E., Bergenstal R.M., Buse J.B., Diamant M., Ferrannini E., Nauck M., Peters A.L., Tsapas A., Wender R., Matthews D.R. Management of Hyperglycemia in Type 2 Diabetes: A Patient-Centered Approach. Position Statement of the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care, published online April 19, 2012. DOI: 10.2337/dc12-0413.
6. International Diabetes Federation. The IDF Clinical guidelines and Position Statements 2012, www.idf.org.
7. Schernthaner G., Grimaldi A., Di Mario U., Drzewoski J., Kempler P., Kvapil M., Novials A., Rottiers R., Rutten G.E.H.M. and Shaw K.M. GUIDE study: double-blind comparison of once-daily gliclazide MR and glimepiride in type 2 diabetic patients. European Journal of Clinical Investigation, 2004; 34: 535-542.
8. Drouin P. and Standl E. for the Diamicron MR Study Group. Gliclazide modified release: results of a 2-year study in patients with type 2 diabetes. Diabetes, Obesity and Metabolism 2004; 6: 414-421.
9. Zoungas S., Chalmers J., Kengne A.P., Pillai A., Billot L., de Galan B., Marre M., Neal B., Harrap S., Poulter N., Patel A. The efficacy of lowering glycated haemoglobin with a gliclazide modified release-based intensive glucose lowering regimen in the ADVANCE trial. Diab Res Clin Pract 2010, 89: 126-133. doi:10.1016/j.diabres.2010.05.012.
10. Шестакова М.В., Викулова О.К. Результаты открытой наблюдательной про граммы DIAMOND. Сахарный диабет, 2011; 3 (52): 96-102.
11. Tessier D., Dawson K., Tetrault J.P., Bravo G., Meneilly G.S. Glibenclamide vs gliclazide in type 2 diabetes of the elderly. Diabet Med 1994; 11: 974-980.
12. Veitch P.C., Clifton-Bligh R.J. Long-acting sulfonylureas – long-acting gypoglycaemia. Med J Aust 2004; 180: 84-85.
| Февраль 2014 г. |