Опубликовано в журнале:
CONSILIUM MEDICUM, Том 13, No 12Глюкофаж Лонг: максимальное использование эффектов сахароснижающего препарата первой линии
О.Ю.Сухарева, М.В.Шестакова
ФГБУ Эндокринологический научный центр Минздравсоцразвития РФ
Реалиями ежедневной клинической практики врача-эндокринолога являются постоянное увеличение числа новых случаев сахарного диабета типа 2 (СД 2), существенное омоложение заболевания, наличие в большинстве случаев проблемы избыточной массы тела, а также других соматических отягощений (наиболее часто – сердечно-сосудистой патологии). Выбор оптимального препарата у полиморбидного пациента зачастую оказывается совсем не прост, так как помимо ожидаемого сахароснижающего эффекта требуется учесть индивидуальные особенности пациента, его сопутствующие заболевания, а также принять во внимание имеющиеся показания и противопоказания к применению различных сахароснижающих средств. Более того, принятие решения об оптимальном варианте лечения усложняется возможностью выбора из нескольких классов сахароснижающих препаратов с различными механизмами действия (а с учетом наличия нескольких препаратов в отдельных группах и возможных сочетаний количество вариантов стремительно умножается).
На сегодняшний день для лечения СД 2 в Российской Федерации применяются:
- бигуаниды (метформин);
- препараты сульфонилмочевины (СМ) и глиниды;
- ингибиторы дипептидилпептидазы-4 (ДПП-4);
- агонисты/аналоги глюкагоноподобного пептида-1 (ГПП-1);
- тиазолидиндионы (ТЗД), в РФ и Европе – только пиоглитазон;
- ингибиторы α-глюкозидаз (акарбоза);
- инсулин и его аналоги (в том числе в виде готовых смесей).
Оптимизировать выбор врача и способствовать избранию наиболее оправданной лечебной тактики призваны международные консенсусы, рекомендации и алгоритмы [1, 2]. Однако получение новой информации (иногда меняющей представления о целях лечения), внедрение новых групп лекарственных препаратов, появление серьезных ограничений в отношении ранее использовавшихся средств периодически диктует необходимость обновления имеющихся рекомендаций.
В 2011 г. Российская ассоциация эндокринологов (РАЭ) провела большую работу, итогом которой стал собственный рекомендательный документ – Консенсус по инициации и интенсификации сахароснижающей терапии СД 2 [3].
Основой Консенсуса РАЭ стали следующие положения:
- приоритет индивидуального подхода к каждому пациенту (определение индивидуальных целей лечения с учетом возраста, наличия осложнений, риска гипогликемий);
- стратификация терапевтической тактики в зависимости от исходного уровня метаболического контроля;
- эффективность и безопасность в качестве определяющих факторов при выборе сахароснижающей терапии.
Резюмируя содержание консенсуса РАЭ, необходимо выделить следующие позиции:
- Определение индивидуального целевого значения контроля гликемии по уровню гликированного гемоглобина НbА1с. Выбор зависит от возраста пациента или ожидаемой продолжительности жизни, длительности заболевания, наличия сосудистых осложнений, риска развития гипогликемий (табл. 1).
- Стратификация терапевтической тактики в зависимости от исходного уровня HbA1c.
- При исходном HbA1c 6,5–7,5% достижение индивидуальных целевых значений гликемии возможно при использовании монотерапии. Если при монотерапии достичь поставленных целей не удается, то далее применяется комбинированное лечение (2 или 3 препарата). Препараты 1-го ряда: средства с минимальным риском гипогликемий и отсутствием негативного влияния на массу тела. Метформин; ингибиторы ДПП4; агонисты рецепторов ГПП-1.
- При исходном HbA1c 7,6-9,0% следует сразу начинать с комбинированной терапии (2 препарата). При неэффективности возможно сочетание 3 препаратов или начало инсулинотерапии.
- При исходном HbA1c более 9,0% при выраженной клинической симптоматике следует назначить инсулинотерапию (возможно в комбинации с пероральными сахароснижающими препаратами). При отсутствии симптомов декомпенсации в дебюте возможно назначение комбинации 2 или 3 сахароснижающих препаратов, при этом основой такой комбинации должны стать препараты СМ.
- При назначении комбинации 2 или 3 препаратов (в том числе инсулина) необходимо помнить о нерациональных сочетаниях, т.е. которые противопоказаны или не приносят дополнительного эффекта (табл. 2).
- В любой комбинации 2 или 3 препаратов рекомендуется использование метформина при отсутствии противопоказаний.
- Изменение (интенсификация) ранее назначенной терапии: мониторинг эффективности лечения по уровню НbА1с рекомендуется осуществлять каждые 3 мес; интенсификация лечения при недостижении индивидуальных целей НbА1с должна быть выполнена не позднее чем через 6 мес; безопасность и эффективность являются приоритетами в выборе лечения.
Таблица 1. Индивидуализированный выбор целей терапии по HbA1c (Консенсус РАЭ 2011 г.)
Состояние пациента Возраст Молодой Средний Пожилой и/или ожидаемая продолжительность жизни <5 лет Нет тяжелых осложнений и/или риска тяжелой гипогликемии <6,5% <7,0% <7,5% Есть тяжелые осложнения и/или риск тяжелой гипогликемии <7,0% <7,5% <8,0% Таблица 2. Нерациональные комбинации сахароснижающих препаратов (Консенсус РАЭ 2011 г.)
1. СМ + глинид 4. ТЗД + инсулин 2. Агонист ГПП-1 + ингибитор ДПП-4 5. Ингибитор ДПП-4 или агонист ГПП-1 + глинид 3. 2 препарата СМ 6. Инсулин короткого действия + ингибитор ДПП-4, или антагонист ГПП-1, или глинид, или СМ Таким образом, в РФ в 2011 г. впервые появился согласительный документ по ведению столь непростой когорты пациентов, как больные с впервые установленным диагнозом «сахарный диабет типа 2». Его главным принципом является дифференцированный подход к каждому пациенту с выбором индивидуальных целей терапии для разных категорий больных.
Сердечно-сосудистая безопасность терапии СД 2
Во многом необходимость выбора индивидуальных целей лечения продиктована уроками, извлеченными из исследований ACCORD, VADT, ADVANCE [4–6], которые были призваны дать ответ на крайне важный вопрос: как влияет интенсивный контроль гликемии на риск макрососудистых осложнений у больных СД 2?
После печально известной приостановки сахароснижающей ветви исследования ACCORD из-за увеличения смертности в группе интенсивного контроля по сравнению с группой традиционного лечения были предприняты многочисленные попытки проанализировать и объяснить полученные результаты. Помимо предполагаемой связи между увеличением смертности и тяжелыми гипогликемиями, внимание привлекли следующие факты [7]:
В исследовании ACCORD как при интенсивном, так и при стандартном контроле пациенты с тяжелыми гипогликемиями имели более высокую смертность, чем те, у кого тяжелых гипогликемий не было. Однако у лиц без предшествующих сердечно-сосудистых событий и у тех, у кого исходный HbA1c был менее 8%, при интенсивном контроле отмечалось значимое снижение первичных сердечно-сосудистых исходов. В исследовании VADT показано, что пациенты с длительностью диабета менее 12 лет получают преимущества от интенсивного контроля гликемии, тогда так пациенты с большей длительностью диабета имели нейтральный эффект или даже нежелательные последствия. Важнейшей особенностью исследования ADVANCE (в котором смертность в группе интенсивного контроля гликемии не увеличивалась) было постепенное достижение поставленных целей лечения (HbA1c<6,5%). Таким образом, очевидна необходимость дифференцированного подхода в лечении СД 2: пациенты с небольшой длительностью диабета и без подтвержденных тяжелых осложнений могут и должны получить все преимущества адекватного гликемического контроля (в том числе снижение риска микрососудистых осложнений), тогда как у пациентов с большой длительностью заболевания, пожилых, с тяжелыми осложнениями и риском тяжелых гипогликемий врач должен быть насторожен в отношении риска тяжелых гипогликемий, но не должен предпринимать слишком агрессивных мер по поддержанию гликемии околонормального уровня [7]. Эти выводы учтены в Консенсусе РАЭ 2011 г., его диапазон индивидуальных целей HbA1c позволяет избрать как значение не более 6,5% (что оправданно и необходимо у молодых пациентов без серьезной сопутствующей патологии), так и не более 8% (например, для пожилых пациентов с имеющимся тяжелым анамнезом сердечно-сосудистых событий).
Аспекты сердечно-сосудистого риска в настоящее время стали краеугольным камнем в лечении СД 2. Это подтверждает принятие в 2008 г. Американской администрацией по контролю за лекарствами и продуктами питания (Food and Drug Administration – FDA) рекомендаций, требующих от фармпроизводителей подтверждать отсутствие неприемлемого повышения сердечно-сосудистого риска для всех новых средств лечения СД 2 [8]. Эти требования включают: ужесточение статистических критериев оценки сердечно-сосудистого риска (что потребует включения в предварительные исследования таких категорий, как пожилые пациенты, лица со снижением почечной функции, с большой длительностью заболевания), наличие не менее чем двухлетних данных по кардиоваскулярной безопасности и т.д., приближая таким образом результаты, полученные в условиях рандомизированных клинических исследований, к популяции реальной клинической практики (в которой значимую часть составляют лица с высоким риском).
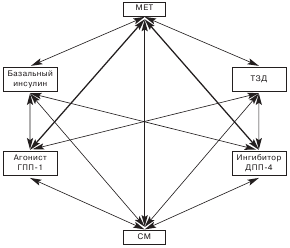
В условиях, когда подтвержденная долгосрочная сердечно-сосудистая безопасность приобрела основополагающее значение при выборе препарата, метформин, имеющий более чем 50-летнюю историю применения, отвечает главным требованиям, которые могут быть предъявлены к препарату 1-й линии. Являясь инсулиновым сенситайзером, препарат не обладает гипогликемизирующим действием, а действует как антигипергликемическое средство с минимальным риском гипогликемий (улучшая периферическую чувствительность тканей к инсулину, главным образом снижая продукцию глюкозы печенью). Особенностью метформина является возможность рационального сочетания с любым использующимся классом сахароснижающих средств (рис. 1).
Рис. 1. Рациональные комбинации сахароснижающих препаратов (Консенсус РАЭ 2011 г.).
Ставшее знаковым исследование UKPDS, где у пациентов с впервые установленным диагнозом СД 2 изучались эффекты интенсивной и традиционной терапии, показало: у лиц с избыточной массой тела, получавших терапию метформином, через 10 лет наблюдения в группе интенсивного контроля гликемии получено снижение риска инфаркта миокарда на 39%, любой конечной точки, связанной с диабетом, – на 32%, смерти, связанной с диабетом, – на 42%, смертности от всех причин – на 36% [9]. Результаты UKPDS оказали существенное влияние на последующие представления о тактике лечения пациентов с СД 2 и обусловили закрепление метформина в качестве препарата выбора во всех международных рекомендациях. В качестве исследуемого препарата метформина в UKPDS применялся оригинальный препарат метформина Глюкофаж®.
Однако не менее важными представляются результаты продолженного 10-летнего наблюдения за участниками UKPDS. В результате, несмотря на то, что различия в уровне гликированного гемоглобина HbA1c нивелировались уже через 1 год (не предпринималось никаких попыток поддерживать прежний режим приема препаратов), были подтверждены существенные долгосрочные преимущества в группе исходного интенсивного контроля гликемии по сравнению с традиционным лечением. Так, среди лиц, получавших лечение препаратами СМ/инсулином, относительное снижение риска сохранялось через 10 лет для любой связанной с диабетом конечной точки (на 9%), микрососудистых осложнений (на 24%), снижения риска инфаркта миокарда (на 15%) и смерти от любой причины (на 13%). В группе исходного лечения метформином (Глюкофаж®) статистически значимое снижение риска для этих событий составило: для любой конечной точки, связанной с диабетом – на 21%, инфаркта миокарда – на 33%, смерти от любой причины – на 27%). Это позволило говорить в дальнейшем о существующем «эффекте памяти» и подчеркнуть важность адекватного сахароснижающего лечения сразу с момента установления диагноза.
Кардиопротективные механизмы действия метформина
Существует несколько механизмов, посредством которых метформин может влиять на улучшение сердечно-сосудистых исходов [10–14]:
- Препарат является инсулиновым сенситайзером и, улучшая чувствительность тканей к инсулину, снижает сердечно-сосудистые риски, ассоциированные с инсулинорезистентностью, гиперинсулинемией и глюкозотоксичностью.
- Улучшает липидный профиль (снижение уровней общего холестерина, липопротеидов низкой плотности, триглицеридов).
- Снижает массу тела.
- Улучшает фибринолитические свойства, улучшает микроциркуляцию и снижает риск внутрисосудистых тромбозов.
- Снижает степень оксидативного стресса и апоптоза, нейтрализует конечные продукты гликирования.
- Снижает экспрессию молекул адгезии на эндотелиоцитах (в результате снижается адгезия лейкоцитов к эндотелию), а также дифференцировку клеток воспаления в макрофаги и дальнейшее поглощение макрофагами липидов, что уменьшает степень выраженности атеросклеротическоих процессов.
Ограничения по применению метформина Принадлежность метформина к классу бигуанидов исторически являлась основой для существования опасений относительно развития лактат-ацидоза при его применении. Риск развития лактат-ацидоза определяет перечень действующих ограничений по использованию препарата: у пациентов с хроническими патологическими состояниями, характеризующимися гипоксемией (такими, как сердечная и почечная недостаточность, хроническая ишемия), алкоголизмом, рентгенконтрастными исследованиями и т.д.
Лактат-ацидоз является очень редким, но грозным осложнением, что в итоге привело к прекращению использования других представителей этого класса (в частности, широко применявшегося фенформина). Фенформин в отличие от метформина уже при умеренном повышении концентрации может снижать периферическое окисление глюкозы и увеличивать периферическую продукцию лактата. Имеется корреляция между концентрацией фенформина в плазме и уровнем лактата (чего не показано для метформина). Кроме того, примерно у 10% лиц, относящихся к европейской расе, имеется наследственный дефект гидроксилирования фенформина, что может приводить к накоплению препарата и, как следствие, повышать уровень лактата [15]. Фенформин вызывал лактат-ацидоз с частотой 40–64 случаев на 100 тыс. человеко-лет. Изучение риска лактат-ацидоза при применении метформина показало, что он не менее чем 20-кратно ниже. Более того, появляется все больше данных, что риск лактатацидоза при применении метформина сопоставим с другими сахароснижающими средствами. S.Salpeter проведен метаанализ исследований препарата у больных СД 2, который показал, что частота лактатацидоза при его использовании составляет 8,4 случая на 100 тыс. человеко-лет, а в контроле (плацебо или другие сахароснижающие средства) – 9 на 100 тыс.
Согласно существующим рекомендациям противопоказания к применению препарата имеются у существенной части пациентов с СД 2. В этой связи интерес представляют результаты R.Roussel и соавт., проанализировавших использование метформина и смертность у пациентов с СД и атеротромбозом (подтвержденные заболевания периферических артерий, ишемическая болезнь сердца, цереброваскулярная болезнь) [16]. В анализ были включены данные 19 691 пациента с СД и подтвержденным атеротромбозом, которые были участниками международного регистра REACH (Reduction of Atherothrombosis for Continued Health) – проспективного наблюдательного исследования у лиц с риском атеротромботических событий (изучались данные, представленные 5587 врачами, практикующими в 44 странах мира, всего 68 375 пациентов). Установлено, что через 2 года наблюдения смертность у больных СД 2 среди принимавших метформин составила 6,3% и была достоверно ниже, чем у лиц, не принимавших препарат (9,8%). Использование метформина достоверно снижало относительный риск смертности от всех причин (HR=0,76) и кардиоваскулярной смертности (HR=0,79). При дополнительном анализе когорты из 4585 больных с сердечной недостаточностью в условиях реальной клинической практики 1428 из них принимали метформин. Даже в этой подгруппе использование метформина было ассоциировано со снижением общей смертности (HR=0,69; р=0,006), также имелась тенденция к снижению сердечно-сосудистой смертности, однако статистически незначимая.
Отдельного упоминания требует вопрос применения метформина у лиц со сниженной функцией почек. В июне 2011 г. K.Lipska, C.Bailey и S.Inzucci на страницах официального журнала Американской диабетической ассоциации «Diabetes Care» опубликовали аналитический обзор, посвященный аспектам безопасности применения метформина у пациентов со сниженной функцией почек. Основываясь на полученных данных о сохранении положительных эффектов метформина у этой категории пациентов, авторы предложили обоснования для проведения новых рандомизированных исследований, которые могли бы изменить существующие ренальные ограничения по приему метформина. Предлагается рассмотреть и изучить следующие изменения в ограничениях: при скорости клубочковой фильтрации (СКФ) <60 мл/мин, но ≥45 мл/мин – продолжить использование метформина, но мониторировать почечную функцию не реже 1 раза в 3–6 мес; при СКФ <45 мл/мин, но ≥30 мл/мин: у ранее использовавших препарат пациентов возможно продолжение использования с тщательным мониторингом не реже 1 раза в 3 мес, показано использование 50% дозы, не назначать пациентам впервые; при СКФ <30 мл/мин – прекратить использование препарата [17]. Остается дождаться проведения этих рандомизированных исследований.
Приверженность лечению пациентов с СД 2
Вопрос истинного соблюдения пациентами врачебных предписаний весьма серьезен, особенно это касается пожилых пациентов, лиц, страдающих депрессией, принимающих лекарства в постоянном режиме и имеющих низкий социально-экономический статус (что справедливо для многих пациентов с СД 2). Даже в условиях рандомизированных клинических исследований, когда пациенты намного более мотивированы и настроены на соблюдение рекомендаций, приверженность пациентов лечению никогда не является 100%. Однако в условиях реальной клинической практики соблюдение рекомендаций оказывается существенно ниже.
Например, P.Donovan и соавт. [18], проанализировав медицинские базы данных округа Тэйсайд (Шотландия), провели ретроспективное исследование соблюдения врачебных назначений среди всех пациентов с СД 2 в регионе, принимавших пероральные сахароснижающие препараты. Установлено, что адекватная приверженность лечению (более 90%) отмечалась только у 31% лиц, принимавших препараты СМ, и у 34% тех, кому был назначен метформин. Кроме того, отмечалось статистически значимое линейное ухудшение этого показателя в зависимости от числа принимаемых таблеток и увеличения перечня сопутствующих препаратов для СМ. То есть можно предполагать, что в повседневных условиях только 1 пациент из 3 имеет адекватную приверженность лечению при терапии пероральными сахароснижающими препаратами.
Известно, что у значительной части пациентов (до 25%) на фоне приема метформина развиваются побочные эффекты со стороны желудочно-кишечного тракта (ЖКТ), а у 5–10% интенсивность нежелательных явлений (НЯ) является причиной отмены препарата. С наибольшей частотой НЯ возникают в начале лечения и постепенно их интенсивность уменьшается. Выраженность гастроинтестинальных побочных эффектов может быть уменьшена у большинства пациентов осмотрительной схемой титрации, приемом препарата после еды или временным уменьшением общей суточной дозы. Следствием подобных НЯ является уменьшение приверженности пациентов лечению и редуцирование требуемой суточной дозы препарата.
С учетом фармакокинетических параметров метформин назначается, по меньшей мере, 2 раза в сутки. Известно, что частота приема лекарственного средства также значительно снижает приверженность пациентов лечению, что может составлять определенные препятствия в достижении оптимальных результатов лечения.
Новая форма метформина пролонгированного действия (Глюкофаж Лонг)
С учетом перечисленного для оптимизации лечения пациентов с СД 2 была разработана лекарственная форма метформина пролонгированного действия – метформин XR, (extended-release) – Глюкофаж Лонг*(*Glucophage XR в Европе и США, Glucophage SR в Великобритании). Новая лекарственная форма создавалась с учетом того, что абсорбция метформина происходит преимущественно в верхних отделах ЖКТ и практически отсутствует в нижних отделах. По этой причине не может быть использовано большинство традиционных пероральных систем модифицированного высвобождения, которые делают препарат доступным для абсорбции практически на всем протяжении ЖКТ и в течение длительного периода времени. Кроме того, в связи с высокой растворимостью метформина в воде для контролируемого поступления препарата потребовалось бы использование очень большого количества полимера в случае применения традиционных систем замедленного высвобождения.
Дизайн новой лекарственной формы создан с использованием новой технологии – диффузионной системы GelShield Diffusion System (своеобразный «гель внутри геля»), особенностью которой является двойной гидрофильный полимерный матрикс (рис. 2). Наружный плотный гидрофильный полимерный матрикс не содержит метформина, в нем распределены гранулы матрикса внутренней фазы (содержащей гранулы полимера, связанного с молекулами метформина). После приема препарата полимеры наружного плотного слоя гидратируются и таблетка Глюкофаж Лонг превращается в гелеподобную массу, увеличиваясь в размерах. Такая трансформация способствует замедлению эвакуации через привратник и увеличивает время нахождения препарата в желудке. Препарат, высвобождаясь для абсорбции из внутреннего слоя, диффундирует через внешний полимерный матрикс. Высвобождение 90% содержащегося лекарственного вещества при этом занимает около 10 ч, в отличие от традиционной формы, когда 90% метформина высвобождается в течение 30 мин. Это обеспечивает более медленное, ровное и длительное поступление препарата без начального быстрого подъема концентрации в плазме, замедляется достижение пиковой концентрации. При назначении в вечернее время вместе с едой система Gel-Shield Глюкофажа Лонг действует синхронно с естественными процессами, когда в ночное время замедляется гастроинтестинальное опорожнение. Время максимальной концентрации метформина в плазме (Tmax) составляет у Глюкофаж Лонг 7 ч по сравнению с 3 ч традиционной формы препарата, а пик концентрации в плазме наступает на 2–3 ч позже. Степень абсорбции у 2 лекарственных форм при этом эквивалентна [19]. Подобные изменения в фармакокинетике препарата позволяют ожидать улучшения профиля переносимости и делает возможным назначение 1 раз в день.
Рис. 2. Структура таблетки метформина пролонгированного действия Глюкофаж Лонг.

Улучшение переносимости метформина пролонгированного действия Проведено несколько исследований, показывающих, что использование метформина пролонгированного действия (Глюкофаж Лонг) улучшает переносимость, сохраняя при этом прежнюю сахароснижающую эффективность. Для оценки улучшения переносимости со стороны ЖКТ L.Blonde и соавт. ретроспективно оценили данные пациентов с СД 2, которые в течение 1 года до включения в исследование получали метформин в любой лекарственной форме [20]. В анализе принимали участие 468 пациентов: 158 использовали метформин немедленного высвобождения и 310 получали метформин пролонгированного действия (из них 213 человек когда-либо ранее получали метформин немедленного высвобождения, 65 человек получали пролонгированную форму впервые и 32 человек ранее принимали другие сахароснижающие препараты). В группе метформина пролонгированного действия 25% больных (каждый 4-й участник!) стали принимать его именно из-за выраженных гастроинтестинальных НЯ на фоне приема обычных форм метформина. Соответственно, в этой группе по определению были сконцентрированы лица с заведомой чувствительностью к метформину со стороны ЖКТ. Тем не менее, частота любых гастроинтестинальных НЯ была сопоставима между группами лечения метформином пролонгированного действия и метформином немедленного высвобождения (11,94 против 11.39%, р=0,86). Частота отдельных гастроинтестинальных НЯ (диарея, тошнота, диспепсия, боли в животе, запоры, рвота и т.д.) так же не различалась. Дополнительно проводился анализ в отдельно выделенной когорте из 205 пациентов, которые до назначения метформина пролонгированного действия принимали обычные формы метформина в течение 1 года. На фоне приема обычной формы любые НЯ со стороны ЖКТ отмечались у 26,3% больных, тогда как после смены на лекарственную форму пролонгированного (Глюкофаж Лонг) действия в 2 раза реже – у 11,7% (р=0,0006). Сходным образом изменилась частота развития диареи (наиболее частого НЯ): у 18,05% участников «до» в сравнении с 8,29% «после» смены терапии на Глюкофаж Лонг (р=0,0084). Поскольку НЯ со стороны ЖКТ весьма частое явление именно при инициации терапии метформином, эти события были отдельно проанализированы у лиц, впервые получавших разные лекарственные формы препарата. В результате при старте терапии с обычных форм метформина (т.е. немедленного высвобождения) гастроинтестинальные явления в течение 1 года лечения встречались достоверно чаще (в 19,83% случаев) по сравнению с метформином пролонгированного действия – в 9,23% случаев (р=0,04).
L.Donelly и соавт. ретроспективно проанализировали соблюдение схемы терапии с использованием баз данных пациентов, проживающих в округе Тейсайд (Великобритания), которые получали лечение метформином [21]. Метформин в стандартной лекарственной форме получали 10 772 пациента, метформин пролонгированного действия – 137 пациентов. В целом соблюдение схемы терапии было выше в группе препарата пролонгированного действия (80%) по сравнению с пациентами, принимавшими стандартную форму препарата (72%), (р=0,0026). У 40 пациентов (с достаточным количеством данных для анализа соблюдения терапии), у которых имела место смена терапии с обычной формы препарата на форму пролонгированного действия, соблюдение схемы лечения повысилось почти на 30% (с 62 до 81%, р<0,0001).
Сходные данные по применению Глюкофажа Лонг получили M.Feher и соавт., проанализировав результаты 2 проспективных и 2 ретроспективных клинических наблюдений (n=95) у лиц с непереносимостью метформина немедленного высвобождения [22]. Переносимость новой формулы отмечалась у 62–100% участников, при этом показатели углеводного обмена улучшились или не изменились.
Сахароснижающая эффективность метформина пролонгированного действия
Важно, что в случае метформина пролонгированного действия (Глюкофаж Лонг) улучшение переносимости не сопровождается уменьшением антигипергликемического действия. К.Fujioka и соавт. оценили эффективность и безопасность метформина продленного действия в 2 протоколах (двойных слепых рандомизированных плацебоконтролируемых исследованиях) у пациентов с неудовлетворительным гликемическим контролем на фоне диетотерапии и физических нагрузок [23].
В протоколе 1 (240 пациентов) применение метформина пролонгированного действия снижало HbA1с по сравнению с плацебо на 0,7% за 12 нед и на 0,8% – за 24 нед (все p<0,001). Уровня HbA1с менее 7,0% через 12 нед достигли 29% участников, получавших метформин пролонгированного действия по сравнению с 14% в группе плацебо.
В протоколе 2 (742 пациента) оценивалась эффективность различных дозировок метформина пролонгированного действия в течение 16 нед. Показано дозозависимое сахароснижающее действие метформина пролонгированного действия с максимальной эффективностью в дозировке 1500–2000 мг/сут. При использовании однократной дозы 500 мг HbA1с по сравнению с плацебо снижался на 0,6%, 1000 мг – на 0,7%, 1500 мг – на 1,0% и 2000 мг – на 1,0%. Эффективность метформина пролонгированного действия 2000 мг 1 раз в день и 1000 мг 2 раза в день была сопоставима (1,0% и 1,2% соответственно). Уровень HbA1с менее 7,0% при приеме метформина пролонгированного действия был достигнут у 36% участников по сравнению с 10% в группе плацебо. Метформин пролонгированного действия (Глюкофаж Лонг) в этих 2 исследованиях хорошо переносился; гастроинтестинальные побочные эффекты при его приеме встречались чаще, чем в группах контроля, но очень мало пациентов (как принимавших метформин, так и получавших плацебо) вышли из исследований по этой причине (1,3% против 1,3% в протоколе 1 и 1,6% против 0,9% в протоколе 2).
Заключение
Принцип максимально индивидуализированной и безопасной тактики ведения больных является основой Консенсуса РАЭ по инициации и интенсификации терапии СД 2, принятого в 2011 г.
Метформин, вследствие доказанных в долгосрочных исследованиях кардиоваскулярных преимуществ, а также отсутствия негативного влияния на массу тела и минимального риска гипогликемий является препаратом 1-й линии на старте терапии СД 2. Кроме того, использование метформина рекомендуется в любой комбинации 2 или 3 препаратов на любом этапе лечения при отсутствии противопоказаний.
Появление новой лекарственной формы метформина пролонгированного действия (Глюкофаж Лонг) с удобной схемой титрации (увеличение дозы препарата до эффективной на 500 мг 1 раз в 7–10 дней) и приемом 1 раз в сутки позволяет существенно снизить нежелательные гастроинтестинальные проявления и повысить приверженность к лечению.
Список использованной литературы
1. Nathan DM, Buse JB, Davidson MB et al. American Diabetes Association; European Association for the Study of Diabetes. Medical management of hyperglycemia in type 2 diabetes: a consensus algorithm for the initiation and adjustment of therapy. A consensus statement of the American Diabetes Association and the European Association for the Study of Diabetes. Diabetes Care 2009; 32: 193–203.
2. Rodbard HW, Jellinger PS, Davidson JA еt al. Statement by an American Association of Clinical Endocrinologists / American College of Endocrinology Consensus Panel on Type 2 Diabetes Mellitus: An Algorithm for Glycemic Control. Endocr Pract 2009; 15 (6): 540–59.
3. Дедов И.И., Шестакова М.В., Аметов А.С. и др. Проект «Консенсус совета экспертов Российской ассоциации эндокринологов (РАЭ) по инициации и интенсификации сахароснижающей терапии сахарного диабета типа 2». Сахарный диабет. 2011; 4 (53): 6–16.
4. Miller ME, Byington RP, Goff DC Jr et al (Action to Control Cardiovascular Risk in Diabetes Study Group). Effects of intensive glucose lowering in type 2 diabetes. N Engl J Med 2008; 358: 2545–59.
5. Duckworth W, Abraira C,Moritz T et al (VADT Investigators). Glucose control and vascular complications in veterans with type 2 diabetes [published correction appears in N Engl J Med 2009; 361: 1024–5, 1028]. N Engl J Med 2009; 360: 129–39.
6. Patel A, MacMahon S, Chalmers J et al (ADVANCE Collaborative Group). Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes. N Engl J Med 2008; 358: 2560–72.
7. Skyler JS, Bergenstal R, Bonow RO. A position statement of the American Diabetes Association and a scientific statement of the American College of Cardiology Foundation and the American Heart Association. Intensive Glycemic Control and the Prevention of Cardiovascular Events: Implications of the ACCORD, ADVANCE and VA Diabetes Trials. Diabetes Care 2009; 32: 187–92.
8. Center for Drug Evaluation and Research. Guidance for industry diabetes mellitus: evaluating cardiovascular risk in new antidiabetic therapies to treat type 2 diabetes [Internet] 2008. Available from http://www.fda.gov/ downloads/Drugs/GuidanceComplianceRegulatoryInformation/Guidances/ucm071 627.pdf.
9. UK Prospective Diabetes Study (UKPDS) Group. Effect of intensive blood-glucose control with metformin on complications in overweight patients with type 2 diabetes (UKPDS 34). Lancet 1998; 352, 854–65.
10. Wiernsperger NF. Metformin: intrinsic vasculoprotective properties. Diabetes Technol Ther 2000; 2: 259–72.
11. Leverve XM, Guigas B, Detaille D et al. Mitochondrial metabolism and type-2 diabetes: a specific target of metformin. Diabetes Metab 2003; 29: 6S88–6S94.
12. Grant PJ. Beneficial effects of metformin on haemostasis and vascular function in man. Diabetes Metab 2003; 29: 6S44–6S52.
13. Beisswenger P, Ruggiero-Lopez D. Metformin inhibition of glycation processes. Diabetes Metab 2003; 29: 6S95–6S103.
14. Смирнова О.М. Применение метформина в настоящем и будущем. Cons. Med. 2010; 12: 10–7.
15. Oates MS, Snah RR, Idle JR et al. Influence of oxidation polymorphism on phenformin kinetics and dynamics. Clin Pharmacol Ther 1983; 34: 827–34.
16. Rousse R, Travert F, Pasquet B. Metformin Use and Mortality Among Patients With Diabetes and Atherothrombosis. Arch Intern Med 2010; 170 (21): 1892–9.
17. Lipska K, Bailey C, Inzucci S. Use of metformin in the setting of mild-to moderate renal insufficient. Diabetes Care 2011; 34: 1431–7.
18. Donnan PT, MacDonald TM, Morris AD. Adherence to prescribed oral hypoglycaemic medication in a population of patients with Type 2 diabetes: a retrospective cohort study. Diabet Med 2002; 19: 279–84.
19. Timmins P, Donahue S, Meeker J, Marathe P. Steady-state pharmacokinetics of a novel extended-release Metformin formulation. Clin Pharmacokinet 2005; 44 (7): 721–9.
20. Blonde L, Dailey GE, Jabbour SA et al. Gastrointestinal tolerability of extended-release metformin tablets compared to immediate-release metformin tablets: results of a retrospective cohort study. Curr Med Res Opin 2004; 20 (4): 565–72.
21. Donnelly LA, Morris AD, Pearson ER. Adherence in patients transferred from immediate release metformin to a sustained release formulation: a population-based study. Diabetes, Obesity and Metabolism 2009; 11: 338–42.
22. Feher M, Al-Murat M, Brake J et al. Tolerability of prolongedrelease metformin (Glucophage® SR) in individuals intolerant to standard metformin – results from four UK centres. Br J Diabetes Vasc Dis 2007; 7: 225–8.
23. Fujioka K, Brazg RL, Raz I et al. Efficacy, dose-response relationship and safety of once-daily extended-release metformin (Glucophage XR) in type 2 diabetic patients with inadequate glycaemic control despite prior treatment with diet and exercise: results from two double-blind, placebo-controlled studies. Diabetes, Obesity and Metabolism 2005; 7: 28–39.
| Март 2012 г. |