ЕВРОПЕЙСКИЕ РЕКОМЕНДАЦИИ ПО ПРОФИЛАКТИКЕ СЕРДЕЧНО-СОСУДИСТЫХ ЗАБОЛЕВАНИЙ В КЛИНИЧЕСКОЙ ПРАКТИКЕ
Третья рабочая группа по разработке рекомендаций по профилактике сердечно-сосудистых заболеваний в клинической практикеОсновные цели профилактики у больных с сердечно-сосудистыми заболеваниями и пациентов высокого риска
* см. текст
- Не курить
- Соблюдать здоровую диету
- Повысить физическую активность
- Индекс массы тела <25 кг/м2
- АД <140/90 мм рт.ст. (или <130/80 мм рт.ст. в определенных группах*)
- Общий холестерин <5 ммоль/л (190 мг%) или <4,5 ммоль/л
(175 мг%) в определенных группах*- Холестерин ЛПНП <3 ммоль/л (115 мг%) или < 2,5 ммоль/л
(100 мг%) в определенных группах*- Адекватный контроль гликемии у больных сахарным диабетом
- Профилактические средства в определенных группах*
Каковы цели рекомендаций?
Цель данных рекомендаций - снижение частоты первичных и повторных коронарных осложнений, ишемического инсульта и поражения периферических артерий. Основное внимание уделяется профилактике нетрудоспособности и ранней смертности. В рекомендациях обсуждается роль модификации образа жизни, борьбы с основными сердечнососудистыми факторами риска и применения других средств для профилактики сердечно-сосудистых заболеваний.
Зачем нужна стратегия активной профилактики в клинической практике?
Целесообразность профилактики сердечно-сосудистых заболеваний
В большинстве стран Европы сердечно-сосудистые заболевания являются главной причиной преждевременной смерти. Кроме того, они служат важными причинами нетрудоспособности и роста затрат на охрану здоровья.
- Причиной сердечно-сосудистых заболеваний обычно является атеросклероз, который постепенно развивается на протяжении многих лет и к моменту появления симптомов обычно находится в далеко зашедшей стадии.
- Смерть, инфаркт миокарда и инсульт часто возникают внезапно, поэтому многие лечебные вмешательства невыполнимы или дают только паллиативный эффект.
- Сердечно-сосудистая заболеваемость зависит от образа жизни и модифицируемых физиологических факторов риска.
- Модификация факторов риска приводит к снижению заболеваемости и смертности, особенно у пациентов с распознанными или нераспознанными сердечно-сосудистыми заболеваниями.
Что нового содержится в рекомендациях по сравнению с двумя предыдущими версиями?
Новые рекомендации имеют следующие важные отличия от предыдущих
- От профилактики коронарной болезни сердца к профилактике сердечно-сосудистых заболеваний. Этиология инфаркта миокарда, ишемического инсульта и поражения периферических артерий сходна. Результаты последних исследований показали, что некоторые лекарственные средства предупреждают не только коронарные осложнения и реваскуляризацию коронарных артерий, но и ишемический инсульт и поражение периферических артерий. Соответственно, решение об определенных профилактических мероприятиях следует принимать с учетом риска любых сосудистых осложнений, а не только осложнений коронарной болезни сердца.
- Для оценки риска использованы модель SCORE и таблицы, которые легко адаптируются с учетом национальных условий, имеющихся средств и приоритетов и учитывают неоднородность сердечно-сосудистой смертности в различных странах Европы.
- Риск предложено оценивать на основании абсолютной вероятности смерти от сердечно-сосудистых причин в течение 10 лет. Хотя профилактика нефатальных осложнений является не менее важной задачей, тем не менее при оценке риска в качестве конечной точки в Европе было предложено использовать сердечно-сосудистую смертность.
- Критерием высокого риска является вероятность смерти от сердечнососудистых заболеваний ≥5%. Этот порог достаточен для идентификации пациентов высокого риска развития нефатальных осложнений.
- Клинические приоритеты. В первую очередь профилактика показана больным с сердечно-сосудистыми заболеваниями и пациентам высокого рисках их развития.
Кому в первую очередь показана профилактика сердечно-сосудистых заболеваний в условиях ограниченных ресурсов?
Приоритетные группы для профилактики сердечно-сосудистыхзаболеваний в клинической практике
- Больные с атеросклерозом коронарных, периферических и церебральных сосудов.
- Пациенты группы высокого риска развития сердечно-сосудистых заболеваний, связанных с атеросклерозом:
- множественные факторы риска, определяющие вероятность смерти от сердечно-сосудистых заболеваний ≥5% в течение 10 лет (или при экстраполяции на 60-летний возраст);
- резко повышенный уровень одного фактора риска: холестерин ≥8 ммоль/л (320 мг%), холестерин ЛПНП ≥6 ммоль/л (240 мг%), АД ≥180/110 мм рт. ст;
- сахарный диабет 1 и 2 типа с микроальбуминурией.
- Близкие родственники:
- больных, у которых атеросклеротические заболевания проявились в молодом возрасте;
- пациентов, относящихся к группе очень высокого риска.
Как оценить общий сердечно-сосудистый риск при отсутствии симптомов?
Выбор стратегий профилактики на основании общего сердечно-сосудистого риска
У больных с сердечно-сосудистыми заболеваниями имеется высокий риск развития сосудистых осложнений. Соответственно, они нуждаются в интенсивной модификации образа жизни и по мере необходимости в медикаментозной терапии.
При отсутствии симптомов у пациентов с резко повышенными уровнями отдельных факторов риска (общий холестерин ≥8 ммоль/л, или 320 мг%, холестерин ЛПНП ≥6 ммоль/л, или 240 мг%, АД≥180/110 мм рт. ст., сахарный диабет 2 или 1 типа с микроальбуминурией) также отмечается высокий общий риск развития сердечно-сосудистых заболеваний. Они нуждаются в максимальном внимании, а дополнительная оценка риска им не требуется. Однако у большинства практически здоровых людей меры профилактики следует выбирать с учетом общего сердечно-сосудистого риска, а не умеренно повышенных уровней отдельных факторов риска. Следует идентифицировать пациентов очень высокого риска и проводить интенсивную модификацию образа жизни и при необходимости назначать лекарственные средства.
Для оценки общего риска рекомендуется использовать систему SCORE (Systematic Coronary Risk Evaluation - систематическая оценка коронарного риска). Новая таблица, основанная на результатах исследования SCORE, имеет несколько преимуществ. Она была подготовлена на основании результатов крупных проспективных европейских исследований и позволяют предсказать риск смерти от атеросклероза в течение 10 лет. Оценка риска предполагает изучение следующих факторов риска: пол, возраст, курение, систолическое АД и общий холестерин или отношение холестерин/холестерин ЛПВП. Критерием высокого риска является вероятность смерти от сердечно-сосудистых осложнений ≥5% (а не ≥20% для суммарного риска коронарных осложнений, как ранее). С помощью системы SCORE можно разработать таблицу риска для всех стран Европы с учетом соответствующих показателей смертности. На рис. 1 приведена таблица, предназначенная для России, для которой характерна высокая смертность.
На основании таблиц можно легко рассчитать общий сердечно-сосудистый риск (см. рис. 1 и инструкцию). SCORECARD - это электронный вариант таблиц SCORE. Цель новой интерактивной системы контроля факторов риска - предоставить врачам и больным информацию о том, как рассчитать общий риск и снизить его путем изменения образа жизни и медикаментозной терапии (см. www.escardio.org/prevention).
С помощью SCORE (или SCORECARD) легко экстраполировать общий сердечно-сосудистый риск на возраст 60 лет, что может иметь особое значение для молодых 20-30-летних людей, у которых абсолютная вероятность смерти от сердечно-сосудистых заболеваний низкая, однако имеется неблагоприятный профиль факторов риска, который будет усугубляться с возрастом. С помощью таблиц SCORE можно также определить относительный риск.
Врачи должны использовать показатель общего сердечно-сосудистого риска при определении интенсивности профилактических мероприятий, например, решении вопроса о диетотерапии, программе физических тренировок, назначении лекарственных препаратов и определении их доз и комбинаций. Подобные решения не следует принимать на основании уровня какого-либо одного фактора риска или "привязывать" к определенному значению, выбранному из континуума общего сердечнососудистого риска.
ИНСТРУКЦИЯ ПО ПРИМЕНЕНИЮ ТАБЛИЦЫ (рис.1)
Рис.1
- Чтобы оценить суммарный 10-летний риск смерти от сердечно-сосудистых заболеваний, в таблице необходимо найти с учетом пола, курения и возраста клетку, которая соответствует уровням систолического АД (мм рт.ст.) и общего холестерина (ммоль/л или мг%).
- Таблица позволяет оценить результаты более длительного воздействия имеющихся факторов риска (для этого следует переместиться в вышележашие графы). Это может быть полезным для молодых людей.
- Пациентам низкого риска следует рекомендовать поддерживать его на этом уровне. Максимальное внимание необходимо уделять людям, у которых вероятность смерти в течение 10 лет составляет ≥5% или достигнет этого уровня в среднем возрасте.
- Чтобы оценить относительный риск, сопоставьте категорию риска с таковой у некурящего пациента того же возраста и пола, с уровнем АД <140/90 мм рт. ст. и общего холестерина <5 ммоль/л (190 мг%).
- Таблица помогает оценить результаты перехода из одной категории в другую, например, если пациент бросит курить или уменьшит уровень других факторов риска.
10-летний риск смерти от сердечно-сосудистых заболеваний в России в зависимости от пола, возраста, систолического АД, уровня общего холестерина и курения.
10-летний рисксмерти от сердечно-сосудистых заболеванийПРИМЕЧАНИЕ
Cуммарный риск сердечно-сосудистых осложнений может быть выше указанного в таблице в следующих случаях:
- пациент приближается к следующей возрастной категории;
- наличие признаков бессимптомного атеросклероза (компьютерная томография, ультразвуковое исследование);
- случаи раннего развития сердечно-сосудистых заболеваний у родственников;
- снижение уровня холестерина ЛПВП, повышение уровня триглицеридов, нарушение толерантности к глюкозе, высокие уровни С-реактивного белка, фибриногена, гомоцистеина, аполипопротеина В или липопротеина (а);
- ожирение и малоподвижный образ жизни.
Новые методы идентификации пациентов высокого риска
Более сложные методы оценки сердечно-сосудистого риска предполагают использование магнитно-резонансной томографии стенки артерий, определение степени кальциноза коронарных артерий с помощью электроннолучевой или спиральной компьютерной томографии, измерение толщины интимы-медии сонной артерии, выявление гипертрофии левого желудочка с помощью ЭКГ или эхокардиографии.
Как добиться изменения образа жизни у больных с сердечнососудистыми заболеваниями и пациентов высокого риска?
Подходы к повышению эффективности модификации образа жизни:
- наладить тесный контакт с больным;
- добиваться выполнения ваших рекомендаций по улучшению образа жизни;
- пациент должен осознавать наличие связи между образом жизни, здоровьем и заболеваниями;
- помогать больным выявлять барьеры, препятствующие улучшению образа жизни;
- пациенты должны принимать участие в идентификации и выборе факторов риска, которые могут быть устранены;
- необходимо сочетать различные стратегии контроля факторов риска;
- целесообразно разработать план улучшения образа жизни;
- постоянный контроль путем регулярных контактов с пациентом;
- по возможности следует привлекать других специалистов.
С помощью SCORE и SCORECARD можно активно вовлекать пациентов в процесс борьбы с факторами риска.
Как бросить курить?
Всем курильщикам необходимо рекомендовать отказаться от курения всех форм табака. Борьба с курение должна включать в себя 5 компонентов:
- при каждой возможности выясняйте, курит ли пациент;
- оцените степень зависимости и желание пациента бросить курить;
- настоятельно рекомендуйте всем курильщикам бросить курить;
- рекомендуйте пациенту методы борьбы с курением, включая поведенческую терапию, средства, содержащие никотин, и/или другие лекарственные препараты;
- согласуйте с пациентом схему следующих визитов.
Как улучшить диету?
Всем пациентам необходимо давать профессиональные советы по здоровому питанию, которое обеспечивает минимальный риск развития сердечно-сосудистых заболеваний.
Общие рекомендации (их необходимо адаптировать к местным условиям):
- пища должна быть разнообразной, а потребление энергии необходимо скорректировать таким образом, чтобы оно поддерживало идеальную массу тела;
- следует рекомендовать увеличение потребления следующих продуктов: овощи и фрукты, хлеб грубого помола, обезжиренные молочные продукты, рыба и постное мясо;
- наиболее выраженными защитными свойствами обладают жирная рыба и омега-3 жирные кислоты;
- общее потребление жиров должно составлять не более 30% калорийности пищи, а потребление насыщенных жиров не должно превышать 1 /3 от общего количества жиров;
- потребление холестерина должно быть менее 300 мг/сут;
- при соблюдении низкокалорийной диеты насыщенные жиры могут быть частично заменены сложными углеводами, мононенасыщенными и полиненасыщенными жирами растительного и животного (рыба) происхождения.
Больные артериальной гипертонией, сахарным диабетом и гиперхолестеринемией или другими дислипидемиями должны получать специальные рекомендации по диетотерапии.
Как повысить физическую активность?
Всем больным и пациентам высокого риска необходимо увеличить физическую активность до безопасного уровня, обеспечивающего минимальный риск развития сердечно-сосудистых заболеваний. Цель - выполнять физические нагрузки по крайней мере по 30 минут 4-5 раз в неделю, хотя более умеренная активность также приносит пользу для здоровья.
Здоровым людям следует рекомендовать нагрузки, которые приносят им наслаждение и могут быть интегрированы в обычный образ жизни (по 30-45 минут 4-5 раз в неделю при частоте сердечных сокращений, составляющей 60-75% от максимальной). Больным с сердечно-сосудистыми заболеваниями подбирать уровень физической активности следует с учетом результатов клинического обследования, включая пробу с физической нагрузкой.
Почему людям трудно модифицировать свой образ жизни?
Пациентам часто не удается улучшить свой образ жизни, однако им не следует отказываться от новых попыток. Известны обстоятельства, которые еще в большей степени затрудняют борьбу с факторами риска. Некоторые из них касаются самого пациента, другие - врача, третьи - системы здравоохранения. К этим факторам относят следующие:
- низкое социально-экономическое положение: программы борьбы с факторами риска часто менее эффективны у пациентов, занимающих низкое социальное положение;
- социальная изоляция: одинокие люди чаще ведут нездоровый образ жизни;
- стресс: проблемы, возникающие на работе и в быту, мешают людям заниматься своим здоровьем;
- негативные эмоции: депрессия, тревога и враждебность имеют отрицательное значение, хотя соответствующее лечение облегчает модификацию образа жизни.
Пациентам, занимающим низкое социальное положение, одиноким людям и больным, подвергающимся воздействию стресса, необходимо уделять максимальное внимание. Если пациент будет чувствовать понимание и симпатию со стороны врача, то это поможет преодолеть барьеры и добиться изменения образа жизни.
Каковы цели борьбы с факторами риска?
Избыточная масса тела и ожирениеПрофилактика ожирения или снижение избыточной массы тела имеют важное значение. Больным с ожирением (ИМТ>30 кг/м2) или избыточной массой тела (ИМТ 25-30 кг/м2), а также пациентам с абдоминальным ожирением (окружность талии более 102 см у мужчин и более 88 см у женщин) необходимо добиться ее снижения.
Таким пациентам рекомендуют ограничение калорийности пищи и физические нагрузки.
Артериальное давление
У больных с сердечно-сосудистыми заболеваниями целевое АД составляет < 140/90 мм рт. ст., выбор антигипертензивных средств зависит от характера сердечно-сосудистой патологии, а также других сердечно-сосудистых факторов риска.
При отсутствии симптомов решение о необходимости антигипертензивной терапии зависит не только от уровня АД, но и общего сердечно-сосудистого риска и наличия поражения органов-мишеней. Рекомендации по лечению артериальной гипертонии приведены на рис. 2.
Рис. 2
Рекомендации по лечению артериальной гипертонии.
Оцените абсолютный риск смерти от сердечно-сосудистых заболеваний по таблицам SCORE*
Для оценки риска используйте исходные значения офисного АД**
* Высоким риск смерти от сердечно-сосудистых заболеваний считают, если он составляет і5% в течение 10 лет или превысит 5% в возрасте 60 лет. этот показатель соответствует 20% абсолютному риску коронарных осложнений, который использовали ранее.
** Необходимо исключить вторичную гипертонию. Џри необходимости консультация специалиста.
ПРИМЕЧАНИЕ: У больных с нормальным или высоким нормальным АД (130-139/85-89 мм рт. ст.) может быть обоснована антигипертензивная терапия при наличии инсульта, ИБС или сахарного диабета.Фармакотерапию следует начинать немедленно, если систолическое АД стойко ≥180 мм рт. ст. и/или диастолическое АД ≥ 110 мм рт. ст. независимо от общего сердечно-сосудистого риска.
Если у пациента с систолическим АД ≥140 мм рт. ст. и/или диастолическим АД ≥ 90 мм рт. ст. имеется высокий риск развития сердечно-сосудистых осложнений, то ему также необходима антигипертензивная терапия. В таких случаях следует добиваться снижения АД <140/90 мм рт. ст. Если АД повышается у пациента низкого риска, у которого отсутствует поражение органов-мишеней, то он должен находиться под наблюдением и получать рекомендации по изменению образа жизни. Решение о фармакотерапии принимают с учетом предпочтений больного.
За редкими исключениями пациенты с систолическим АД <140 мм рт. ст. и/или диастолическим АД<90 мм рт. ст. не нуждаются в антигипертензивной терапии. Антигипертензивные препараты должны не только эффективно снижать АД, но и обладать высокой безопасностью и благоприятно влиять на сердечно-сосудистую заболеваемость и смертность.
У большинства пациентов целевое АД составляет 140/90 мм рт. ст., однако у больных сахарным диабетом и пациентов высокого риска целесообразно добиваться более низких значений. Во всех случаях АД следует снижать постепенно.
Липиды плазмы
В целом уровень общего холестерина плазмы должен быть менее 5 ммоль/л (190 мг%), а холестерина ЛПНП - менее 3 ммоль/л (11 5 мг%). У больных с сердечно-сосудистыми заболеваниями и сахарным диабетом целевые уровни липидов должны быть ниже: общий холестерин <4,5 ммоль/л (175 мг%), холестерин ЛПНП<2,5 ммоль/л (100 мг%).
Целевые уровни холестерина ЛПВП и триглицеридов не определены, однако уровень холестерина ЛПВП <1,0 ммоль/л (40 мг%) у мужчин и <1,2 ммоль/л (46 мг%) у женщин, а уровень триглицеридов натощак >1,7 ммоль/л (150 мг%) считают маркерами повышенного риска.
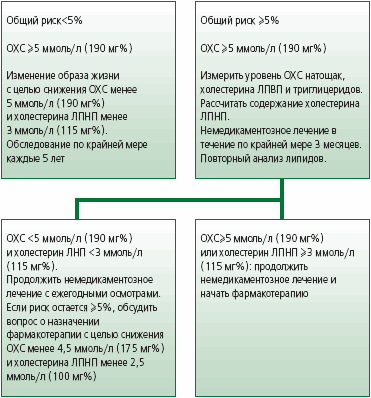
При отсутствии симптомов решение о назначении терапии зависит не только от уровней липидов, но и общего сердечно-сосудистого риска. Рекомендации по лечению дислипидемии у таких пациентов приведены на рис. 3. Пациентам с множественными факторами риска сердечно-сосудистых заболеваний, у которых уровни общего холестерина и холестерина ЛПНП приближаются к 5 и 3 ммоль/л соответственно, показана терапия гиполипидемическими средствами в средних дозах с целью снижения их содержания до <4,5 ммоль/л (1 75 мг%) и <2,5 ммоль/л (100 мг%) соответственно. Однако у пациентов с более высоким содержанием липидов указанные пониженные их уровни не являются целью лечения, так как для их достижения потребуется применение гиполипидемических средств в высоких дозах, польза которых пока не доказана.
Рис.3
Рекомендации по гиполипидемической терапии у пациентов без признаков сердечно-сосудистых заболеванийОцените абсолютный риск смерти от сердечно-сосудистых заболеваний по таблицам SCORE. Для оценки риска используйте исходный уровень общего холестерина (или отношение общего холестерина и холестерина ЛПВП)
Сахарный диабет
У пациентов с нарушенной толерантностью к глюкозе модификация образа жизни позволяет предотвратить или задержать развитие сахарного диабета.
Адекватный метаболический контроль у больных сахарным диабетом типа 1 и 2 преждупреждает развитие микрососудистых осложнений и может способствовать профилактике сердечно-сосудистых осложнений. Больные сахарным диабетом типа 1 нуждаются в инсулинотерапии и диете. У больных сахарным диабетом типа 2 лечение начинают с немедикаментозных методов (диета, снижение избыточной массы тела и увеличение физической активности).
Если эти меры не приводят к необходимому снижению гипергликемии, добавляютсахароснижающие средства. Рекомендуемые цели лечения сахарного диабета типа 2 приведены в таблице.
Цели лечения больных сахарным диабетом
Цель HbA1c(DCCT) HbA1c(%) ≤6.1 Глюкоза плазмы Натощак/препрандиальная ммоль/л ≤6.0 мг% <110 Гликемия при самостятельном мониторировании Натощак/препрандиальная ммоль/л 4.0-5.0 мг% 70-90 Постпрандиальная ммоль/л 4.0-7.5 мг% 70-135 АД мм рт. ст. < 130/80 Общий холестерин ммоль/л (мг%) <4.5(175) ХолестеринЛПНП ммоль/л (мг%) <2.5(100) Метаболический синдром
У больных с метаболическим синдромом наблюдается высокий риск развития сердечно-сосудистых заболеваний. Диагноз его может быть установлен, если имеются по крайней мере три из следующих критериев.
- окружность талии >102 см у мужчин и >88 см у женщин;
- сывороточные триглицериды ≥1,7 ммоль/л (≥150 мг%);
- уровень холестерина ЛПВП <1 ммоль/л (40 мг%) у мужчин и <1,3 ммоль/л (50 мг%) уженщин;
- АД ≥130/85 ммрт. ст.;
- глюкоза плазмы ≥6,1 ммоль/л (≥110 мг%).
Основой лечения метаболического синдрома является изменение образа жизни под контролем врача, включая снижение массы тела и повышение физической активности.
Артериальная гипертония, дислипидемия и гипергликемия могут быть основанием для медикаментозного лечения.
Кому следует назначать другие профилактические средства?
Помимо антигипертензивных, гиполипидемических и сахароснижающих средств для профилактики сердечно-сосудистых заболеваний в клинической практике могут быть использованы следующие препараты:
- аспирин или другие антитромбоцитарные средства фактически у всех больных с сердечно-сосудистыми заболеваниями,
- бета-блокаторы после инфаркта миокарда или при наличии дисфункции левого желудочка, связанной с ИБС,
- ингибиторы АПФ у больных с дисфункцией левого желудочка, связанной с ИБС и/или артериальной гипертонией,
- антикоагулянтны у больных ИБС и высоким риском тромбоэмболических осложнений.
При отсутствии проявлений атеросклероза лечение аспирином в низкой дозе может привести к снижению риска сердечно-сосудистых осложнений у больных сахарным диабетом, контролируемой гипертонией и мужчин с множественными факторами риска.
Зачем нужен скрининг близких родственников?
Пациентов с отягощенным наследственным анамнезом (наличие случаев раннего развития коронарной болезни сердца у близких родственников в возрасте до 55 лету мужчин и до 65 лет у женщин, а также семейной гиперхолестеринемии или других наследственных дислипидемий) необходимо обследовать с целью выявления других факторов риска, так как эти пациенты относятся к группе повышенного риска развития сердечно-сосудистых заболеваний.
| Октябрь 2007 г. |