Современные подходы к лечению больных острым сальпингоофоритом с неосложненным течением
А.Н.Стрижаков, А.И.Давыдов
Московская медицинская академия имени И.М.СеченоваВ статье представлены результаты лечения 30 больных острым сальпингоофоритом с неосложненным клиническим течением. Комплекс методов диагностики составили гинекологическое исследование, бактериологическое исследование отделяемого из влагалища, уретры и шеечного канала, метод ПЦР, трансвагинальное ультразвуковое сканирование. Из исследования исключены пациентки с хламидиозом, уреаплазмозом и вирусной инфекцией. При бактериологическом исследовании обнаружено преобладание ассоциированных возбудителей. В ходе ультразвукового сканирования гнойные тубо-овариальные образования не диагностированы. Лечение больных сальпингоофоритом включала прием Cifran CT 1 таблетка 2 раза/сутки (суточная доза ципрофлоксацина составила 1000 мг, тинидазола – 1200 мг) и внутривлагалищные сеансы инфракрасного лазера (15 мин) в течение 7 суток. К 7 суткам терапии был достигнут 100% клинический эффект при 93% эффективности микробиологического действия. К 30 суткам 100% положительный сочетанный эффект отмечен еще у 1 пациентки. Сделан вывод о приемлемости препарата для больных острым сальпингоофоритом с неосложненным течением и нецелесообразности пролонгирования терапии свыше 7 суток.
Ключевые слова: острый сальпингоофорит, антимикробное лечение, Cifran CT
Воспаление придатков матки на протяжении многих лет занимает первое место в структуре гинекологических заболеваний и, несмотря на совершенствование методов лечения сальпингоофоритов, не имеет тенденцию к снижению. Подобная ситуация обусловлена, главным образом, резким увеличением частоты инфекций, передаваемых половым путем (ИППП), что не может не вызвать тревогу: ИППП по-прежнему считаются главной причиной супружеского бесплодия и одной из ведущих причин невынашивания беременности [4].
В последние годы наряду с повышением общей частоты сальпингоофоритов возросло число их «стертых» (латентных) форм, в клинике которых преобладают слизисто-гнойные или творожистые бели, умеренные боли, локализованные в нижних отделах живота, скудные ациклические маточные кровотечения, повышение температуры тела до субфебрильных цифр. Причем каждый из указанных симптомов может иметь самостоятельное значение или сочетаться лишь с одним признаком воспаления. В подобных ситуациях, как правило, не возникает необходимость в стационарном лечении, однако латентные формы сальпингофооритов не менее опасны гнойных процессов, потому что из-за неадекватной терапии эти формы легко переходят в рецидивирующее течение, сопровождающиеся нарушениями анатомии в малом тазу (формирование плотных сращений, гидросальпинкса) и развитием хронической тазовой боли.
Залогом успеха лечения больных воспалением придатков матки в амбулаторно-поликлинических условиях следует признать появление пролонгированных форм пероральных химиопрепаратов с широким спектром антимикробного действия. Ранее нами была доказана эффективность пролонгированного офлоксацина (Zanocin OD) в лечении больных острым сальпингоофоритом [3]. Причем офлоксацин применялся в комплексе с тинидазолом или препаратами метронидазола. Схемы терапии пациенток с воспалением придатков матки, включающие комбинацию антибактериальных средств и нитроимидазолов, хорошо известны и апробированы. Однако в этих схемах предусмотрен прием двух (или нескольких) отдельных лекарственных форм. Препарат Cifran CT включает комбинацию ципрофлоксацина и тинидазола (каждая таблетка, покрытая оболочкой, содержит ципрофлоксацина гидрохлорид, эквивалентно ципрофлоксацину 500 мг и тинидазола 600 мг). Следовательно, Cifran CT может использоваться в качестве единственного лекарственного средства, рекомендованного пациенткам с латентными формами воспаления придатков матки.
Цель исследования:
изучить эффективность и целесообразность применения комбинированного лекарственного средства Cifran CT для лечения больных острым сальпингоофоритом в амбулаторно-поликлинических условиях.
Пациенты и методы
Нами обследованы 30 больных острым сальпингоофоритом в возрасте 18–35 лет (средний возраст 25,4±1,4 лет). Анализ менструальной функции показал, что у всех женщин менструации установились с менархе. Длительность менструального кровотечения варьировала от 4 до 6 дней при средней продолжительности менструального цикла 28,3 ± 1,1 дней. Средний возраст начала половой жизни составил 18,4 ± 0,6 лет. При этом ее раннее начало (14–17 лет) отмечено в 66,7% наблюдениях. К моменту обследования 16 (53,3%) пациенток указывали на наличие двух и более половых партнеров.
Изучение особенностей репродуктивной функции установило, что одну и более беременностей имели лишь 14 (46,7%) больных. Причем родами завершились беременности только у 9 (30,0%) женщин. От нежелательной беременности предохранялись 22 женщины, среди которых ни одна женщина не использовала комбинированные оральные контрацептивы, 10 (33,3%) пациенток использовали барьерный метод (презерватив), 4 (13,3%) – спермициды (фарматекс), 7 (23,3%) – внутриматочную контрацепцию. Длительность применения внутриматочных средств не превышала трех лет.
Среди перенесенных гинекологических заболеваний преобладали воспалительные заболевания матки и/или ее придатков. Эктопии и/или цервициты ранее диагностированы у 14 (46,7%) женщин, воспалительные процессы придатков матки – у 11 (36,7%), эндометриты после родов и абортов – у 6 (20,0%).
Длительность основного заболевания варьировала от нескольких часов до нескольких дней. Основными его клиническими проявлениями были боли различной интенсивности, локализованные в нижних отделах живота (100%), лихорадка субфебрильного типа (100%), нарушения менструальной функции по типу мено- и метроррагий (60%), дизурические расстройства (26,7%). Во всех наблюдениях болевой синдром характеризовался как умеренный, а температура тела не превышала 37,6оС. Ациклические маточные кровотечения носили скудный характер, дизурические расстройства были представлены чувствами жжения или рези при мочеиспускании.
Жалобы на обильные слизисто-гнойные (гнойные) выделения из половых путей предъявляли 6 (20,0%) женщин, умеренные – 12 (40,0%), скудные – 12 (40,0%). Бели с неприятным (аминным) запахом отмечали 13 (43,3%) больных.
При изучении морфологии крови изменение острофазовых показателей (нейтрофильный лейкоцитоз со сдвигом влево, ускоренная СОЭ) выявлено у 17 (56,7%) женщин. В анализе мочи 3 (10,0%) женщин обнаружены нейтрофилы, эритроциты и другие патологические примеси.
В комплекс методов диагностики сальпингоофоритов включены: гинекологическое исследование, бактериологическое исследование отделяемого из влагалища, уретры и шеечного канала, метод ПЦР, трансвагинальное ультразвуковое сканирование (6-8 МГц).
Следует отметить, ПЦР-диагностика нами применена с целью исключения из исследования пациенток с хламидиозом, уреаплазмозом и вирусной инфекцией – т.е. инфекции, не входящей в зону действия ципрофлоксацина.
Результаты исследования и их обсуждение
При влагалищном исследовании у всех женщин пальпировали утолщенные, умеренно болезненные придатки матки. В 16 наблюдениях боли имели преимущественную локализацию в области правых придатков матки, в 8 – левых придатков матки и в 6 – двустороннюю локализацию. Во всех случаях отсутствовало напряжение сводов влагалища.
Результаты бактериологического исследования представлены в табл. 1.
Таблица 1
Результаты бактериологического исследования
Тип возбудителя
Количество*
Bacteroides fragilis
6 (20%)
Escherichia coli
9 (30%)
Gardnerella vaginalis
9 (30%)
Klebsiella
2 (7%)
Neisseria gonorrhoeae
6 (20%)
Peptostreptococcus anaerobius
4 (13%)
Peptostreptococcus intermedius
4 (13%)
Pr. Vulgaris
5 (17%)
Streptococcus Epidermidis
2 (7%)
Streptococcus pyogenes
1 (3,3%)
Trichomonas vaginalis
7 (23%)
Роста нет
8 (26%)
*отмечено сочетание различных возбудителей
Как следует из табл. 1, бактериологическое исследование отделяемого из влагалища, шеечного канала и уретры обнаружило преобладание ассоциированных возбудителей, среди которых сложно выделить какой-либо один определяющий вид. Чаще других выявлялись Escherichia coli и Gardnerella vaginalis (по 30%).
В качестве другого объективного метода диагностики воспаления придатков матки использовали трансвагинальное ультразвуковое сканирование. Безусловно, эхография не является определяющим методом диагностики сальпингофооритов по целому ряду причин: во-первых, ультразвуковая картина способна отразить только объемные новообразования; во-вторых, практически невозможно идентифицировать незначительно утолщенные маточные трубы, акустическая тень которых перекрывается содержимым петель кишечника. Лишь в ряде наблюдений удается визуализировать расширение ампулы маточных труб менее 5 мм. Как правило, это достигается при наличии акустического окна (скопление в малом тазу патологического выпота). К другим ультразвуковым признакам острого сальпингита (исключая абсцесс маточной трубы) следует отнести появление в расширенном просвете маточных труб зоны с высоким уровнем звукопроводимости (отражение от жидкости). Такая картина типична для гидросальпинкса. Однако согласно МКБ-10 гидросальпинкс классифицируется в рубрике «хроническое воспаление маточных труб». Обнаружение у больных с клиникой острого воспаления придатков матки эхограммы гидросальпинкса можно объяснить двумя факторами:
1) острое воспаление маточных труб развилось на фоне предшествующего хронического процесса (ранее такой диагноз трактовался как обострение хронического сальпингоофорита);
2) на ранних стадиях острого сальпингита возможно скопление экссудативной жидкости в замкнутой ампуле маточной трубы; Г.М. Савельева и Л.В. Антонова [2] описали морфологическую картину острого гидросальпинкса.
В наших исследованиях ведущим ультразвуковым маркером острого оофорита являлось обнаружение внутри увеличенного яичника многочисленных фолликулярных кист (структуры овальной формы с низким волновым сопротивлением) различного диаметра, разделенных тонкими гиперэхогенными перегородками. В отличие от поликистозных яичников для оофорита нехарактерны утолщение стромы и гиперэхогенная внутренняя структура.
К косвенным эхографическим признакам воспаления придатков матки можно причислить обнаружение «свободной» жидкости в малом тазу – эхонегативной акустической тени, расположенной в углублениях малого таза. Идентичные эхограммы могут наблюдаться в норме в постовуляторном периоде. Поэтому для оценки данного признака следует учитывать фазу менструального цикла.
Результаты трансвагинального ультразвукового сканирования представлены в табл. 2.
Таблица 2
Результаты трансвагинальной эхографии у больных острым сальпингоофоритом
Ультразвуковой признак
Частота выявления
Расширение ампулы маточной трубы менее 5 мм
4 (13%)
Появление в просвете маточной трубы жидкостной структуры
8 (26%)
Обнаружение внутри увеличенного яичника многочисленных фолликулярных кист
15 (50%)
Наличие «свободной» жидкости в малом тазу
16 (53%)
Итак, с учетом результатов клинического и ультразвукового исследований выделены следующие нозологические формы воспаления придатков матки:
- острый сальпингит и оофорит – 15 наблюдений;
- острый сальпингит – 7 наблюдений;
- гидросальпинкс – 8 наблюдений.
Таким образом, пациентки, вошедшие в настоящее исследования, не нуждались в стационарном лечении и, тем более, хирургическом вмешательстве.
Терапия этих больных включала прием Cifran CT 1 таблетка 2 раза/сутки (через 12 ч) и внутривлагалищные сеансы инфракрасного лазера (15 мин) в течение 7 суток. Следовательно, суточная доза ципрофлоксацина составила 1000 мг, тинидазола – 1200 мг. Выбор подобного лечения основывался на следующих позициях:
1) данные клинического и ультразвукового исследований свидетельствовали об отсутствии гнойных тубо-овариальных образований, пельвиоперитонита – состояний, требующих применения широкого комплекса терапевтических мер;
2) в качестве антибактериального лекарственного средства избран ципрофлоксацин – фторхинолон, активный по отношению к грамположительным и грамотрицательным патогенам, включая штаммы, резистентные к пенициллинам, цефалоспоринам и (или) аминогликозидам; безусловно, при обнаружении хламидийной или другой инфекции, нечувствительной к действию ципрофлоксацина антибиотик должен быть заменен или дополнен макролидным препаратом (например, кларитромицином – «Клабакс®»);
3) другой компонент Cifran CT – тинидазол входит в стандартные схемы лечения больных острым сальпингоофоритом; спектр действия тинидазола охватывает такие микроорганизмы как Bacteroides fragilis, Peptostreptococcus spp., Gardnerella vaginalis, Trichomonas vaginalis – наиболее частые представители ассоциаций возбудителей воспаления придатков матки;
4) дозы антибактериальных средств при неосложненном течении сальпингоофоритов признаны оптимальными [3-5];
5) раннее воздействие физических факторов и, в частности, низкоинтенсивного лазера обеспечивает ускорение репаративных процессов в очаге воспаления [1].
Оценку эффективности лечения осуществляли на 5, 7 сутки и далее через 30 дней от момента начала лечебных мероприятий. Основными критериями эффективности терапии считали:
- купирование клинических симптомов заболевания (боль, лихорадка, бели, дизурические расстройства);
- отсутствие этиологического возбудителя;
- отсутствие рецидивов заболевания при динамическом наблюдении.
При анализе результатов исследования учитывали:
- положительный клинический эффект;
- положительный микробиологический эффект;
- сочетанный положительный клинический и микробиологический эффекты.
На рисунке представлены результаты лечения больных острым сальпингоофоритом с помощью комбинированного лекарственного средства Cifran CT.
Рисунок.
Результаты лечения больных острым сальпингоофоритом
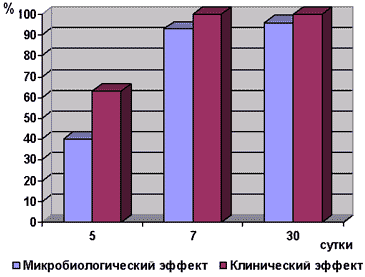
Анализ результатов исследования показал, что к 7 суткам терапии достигается 100% клинический эффект при 93% эффективности микробиологического действия (28 из 30 имели 100% положительный сочетанный эффект). К 30 суткам ситуация достоверно не изменилась: 100% положительный сочетанный эффект отмечен еще у 1 пациентки, что свидетельствует о нецелесообразности пролонгирования терапии свыше 7 суток.
Заключение
В современных условиях, когда возрастает значимость амбулаторно-поликлинического лечения, полностью оправдан поиск новых методов лечения больных острым сальпингоофоритом. При этом должна преследоваться главная цель – достичь таких же условий эффективности, какие обеспечивает стационар. Однако не следует подменять стационарное лечение амбулаторным. Напротив, нужно заменить необоснованное стационарное лечение поликлиническим. Для этого, прежде всего, целесообразно выделить группы больных острым сальпингоофоритом, лечение которых может проводиться в амбулаторно-поликлинических условиях без снижения его эффективности. При выделении таких групп принимают во внимание результаты клинического исследования (отсутствие умеренной лихорадки, интенсивных болей, симптомов пельвиоперитонита) и трансвагинальной эхографии (отсутствие гнойных тубо-овариальных образований).
Сегодня фармацевтическая промышленность предлагает широкий выбор антимикробных химиопрепаратов, отличающийся как стоимостью, так и спектром действия. Появление комбинированного лекарственного средства, сочетающего фторхинолон и нитроимидазол в дозах, оптимальных для использования в амбулаторной практике, несомненно, направлено на снижение стоимости препарата и улучшения удобства его приема.
Литература
1) Баранов В.Н. Роль лазерной терапии при бесплодии воспалительного происхождения. Проблемы репродукции, 2000, №6, 26-28
2) Савельева Г.М., Антонова Л.В. Острые воспалительные заболевания внутренних половых органов женщин. Медицина, 1987
3) Стрижаков А.Н., Давыдов А.И. Клиническая оценка эффективности пролонгированной формы офлоксацина (Zanocin OD) в лечении больных острым сальпингоофоритом. Вопросы гинек. акуш. перинатол., 2004, 3, 2, 43–46
4) Стрижаков А.Н., Давыдов А.И., Баев О.Р., Буданов П.В. Генитальные инфекции. Династия, 2003
5) Яковлев В.П., Яковлев С.В. Рациональная антимикробная фармакотерапия. Литера, 2003
6) Яковлев С.В. Антимикробная химиотерапия. "Фармарус", 1997
:
Три варианта ципрофлоксацина для лучшей терапии в различных ситуациях
| Май 2005 г. |